Loxitane 10mg, 25mg Loxapine Zastosowanie, skutki uboczne i dawkowanie. Cena w aptece internetowej. Leki generyczne bez recepty.
Co to jest Loxitane 25mg i jak się go stosuje?
Loxitane 25mg to lek na receptę stosowany w leczeniu objawów schizofrenii. Loxitane 25mg może być stosowany samodzielnie lub z innymi lekami.
Loxitane należy do klasy leków przeciwpsychotycznych pierwszej generacji.
Nie wiadomo, czy Loxitane jest bezpieczny i skuteczny u dzieci.
Jakie są możliwe skutki uboczne Loxitane?
Loxitane może powodować poważne skutki uboczne, w tym:
- pokrzywka,
- trudności w oddychaniu,
- obrzęk twarzy, warg, języka lub gardła,
- szybkie lub nierówne tętno,
- zawroty,
- dezorientacja,
- bełkotliwa wymowa,
- konfiskata,
- nagłe osłabienie,
- złe przeczucie,
- gorączka,
- dreszcze,
- ból gardła,
- kaszel,
- objawy przeziębienia lub grypy,
- małe lub brak oddawania moczu,
- ciężkie zaparcia,
- bardzo sztywny (sztywny) mięsień,
- wysoka gorączka,
- wyzysk,
- zamieszanie i
- drżenia
Natychmiast uzyskaj pomoc medyczną, jeśli wystąpi którykolwiek z wymienionych powyżej objawów.
Najczęstsze skutki uboczne Loxitane to:
- zawroty głowy,
- problemy z równowagą lub chodzeniem,
- obrzęk twarzy,
- swędzący,
- wysypka,
- drżenia,
- drganie mięśni,
- sztywność,
- drętwienie,
- słabość,
- rozmazany obraz,
- uczucie niepokoju lub pobudzenia,
- mdłości,
- wymioty,
- zaparcie,
- suchość w ustach,
- zatkany nos i
- problemy ze snem (bezsenność)
Poinformuj lekarza, jeśli wystąpią jakiekolwiek skutki uboczne, które Ci przeszkadzają lub które nie ustępują.
To nie wszystkie możliwe skutki uboczne Loxitane. Aby uzyskać więcej informacji, skontaktuj się z lekarzem lub farmaceutą.
Zadzwoń do lekarza, aby uzyskać poradę medyczną na temat skutków ubocznych. Możesz zgłosić skutki uboczne do FDA pod numerem 1-800-FDA-1088.
OSTRZEŻENIE
Zwiększona śmiertelność u starszych pacjentów z psychozą związaną z demencją
Pacjenci w podeszłym wieku z psychozą otępienną leczeni lekami przeciwpsychotycznymi są narażeni na zwiększone ryzyko zgonu. Analizy siedemnastu badań kontrolowanych placebo (modalny czas trwania 10 tygodni), głównie z udziałem pacjentów przyjmujących atypowe leki przeciwpsychotyczne, wykazały ryzyko zgonu u pacjentów leczonych lekami od 1,6 do 1,7 razy większe od ryzyka zgonu u pacjentów otrzymujących placebo. W trakcie typowego 10-tygodniowego kontrolowanego badania wskaźnik zgonów u pacjentów leczonych lekiem wynosił około 4,5%, w porównaniu do około 2,6% w grupie placebo. Chociaż przyczyny zgonów były różne, większość zgonów wydawała się mieć charakter sercowo-naczyniowy (np. niewydolność serca, nagła śmierć) lub zakaźny (np. zapalenie płuc). Badania obserwacyjne sugerują, że podobnie jak w przypadku atypowych leków przeciwpsychotycznych, leczenie konwencjonalnymi lekami przeciwpsychotycznymi może zwiększać śmiertelność. Nie jest jasne, w jakim stopniu wyniki zwiększonej śmiertelności w badaniach obserwacyjnych można przypisać lekowi przeciwpsychotycznemu w przeciwieństwie do niektórych cech pacjentów. LOXITANE 25 mg nie jest zatwierdzony do leczenia pacjentów z psychozą związaną z otępieniem (patrz OSTRZEŻENIA).
OPIS
LOXITANE, loksapina, związek dibenzoksazepinowy, reprezentuje podklasę trójpierścieniowych środków przeciwpsychotycznych, chemicznie odmienną od tioksantenów, butyrofenonów i fenotiazyn. Chemicznie jest to 2-chloro-11-(4-metylo-1-piperazynylo)dibenz[b,f][1,4]oksazepina. Występuje w postaci bursztynianu.
Każda kapsułka do podawania doustnego zawiera bursztynian loksapiny USP 6,8, 13,6, 34,0 lub 68,1 mg, co odpowiada odpowiednio 5, 10, 25 lub 50 mg zasady loksapiny. Zawiera również następujące nieaktywne składniki: żelatynę, dwutlenek krzemu, NF, laurylosiarczan sodu, NF, bezwodną laktozę, D&C Yellow 10, FD&C Blue 1, polakrylinę potasową, stearynian magnezu, talk i dwutlenek tytanu. Dodatkowo kapsułka 5 mg zawiera D & C Red 33, kapsułka 10 mg zawiera D & C Red 28 i D & C Red 33, a kapsułka 25 mg zawiera FD & C Yellow 6.
WSKAZANIA
LOXITANE 10mg jest wskazany w leczeniu schizofrenii. Skuteczność produktu LOXITANE w schizofrenii została ustalona w badaniach klinicznych, do których jako uczestników włączono nowo hospitalizowanych i przewlekle hospitalizowanych pacjentów z ostrą schizofrenią.
DAWKOWANIE I SPOSÓB PODAWANIA
LOXITANE podaje się, zwykle w dawkach podzielonych, dwa do czterech razy dziennie. Dawkę dobową (w przeliczeniu na ekwiwalenty podstawowe) należy dostosować do indywidualnych potrzeb pacjenta, ocenianych na podstawie nasilenia objawów i wcześniejszej odpowiedzi na leki przeciwpsychotyczne.
Administracja ustna
Zalecana jest dawka początkowa 10 mg dwa razy na dobę, chociaż u pacjentów z ciężkimi zaburzeniami może być wskazana dawka początkowa do 50 mg na dobę. Dawkowanie powinno być następnie zwiększane dość szybko w ciągu pierwszych siedmiu do dziesięciu dni, aż do uzyskania skutecznej kontroli objawów schizoprenii. Zwykle zakres terapeutyczny i podtrzymujący wynosi od 60 mg do 100 mg na dobę. Jednak, podobnie jak w przypadku innych leków stosowanych w leczeniu schizoprenii, niektórzy pacjenci reagują na niższe dawki, a inni wymagają wyższych dawek dla uzyskania optymalnych korzyści. Nie zaleca się dziennej dawki większej niż 250 mg.
Terapia podtrzymująca
W przypadku leczenia podtrzymującego dawkowanie należy zmniejszyć do najniższego poziomu umożliwiającego kontrolę objawów; u wielu pacjentów zadowalająco utrzymywano dawki w zakresie od 20 do 60 mg na dobę.
JAK DOSTARCZONE
LOXITANE®, kapsułki bursztynianu loksapiny, są dostępne w następujących mocach:
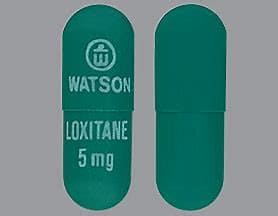
Bursztynian loksapiny USP 6,8 mg co odpowiada 5 mg loksapiny w twardej otoczce, nieprzezroczyste, ciemnozielone kapsułki z nadrukiem „Logo” nad „WATSON” na jednej połowie i „LOXITANE” nad „5 mg” na drugiej połowie, są dostarczane w następujący sposób:
NDC 52544-494-01 - Butelka 100s NDC 52544-494-10 - Butelka 1000s
Bursztynian loksapiny USP 13,6 mg co odpowiada 10 mg loksapiny, twarda otoczka, nieprzezroczysta, z żółtym korpusem i ciemnozielonym wieczkiem, z nadrukiem „Logo” nad „WATSON” na jednej połowie i „LOXITANE” nad „10 mg” na drugiej, są dostarczane w następujący sposób:
NDC 52544-495-01 - Butelka 100s NDC 52544-495-10 - Butelka 1000s
Bursztynian loksapiny USP 34,0 mg co odpowiada 25 mg loksapiny, twarda otoczka, nieprzezroczysta, z jasnozielonym korpusem i ciemnozielonym wieczkiem, z nadrukiem „Logo” nad „WATSON” na jednej połowie i „LOXITANE” nad „25 mg” na drugiej. następująco:
NDC 52544-496-01 - Butelka 100s NDC 52544-496-10 - Butelka 1000s
Bursztynian loksapiny USP 68,1 mg co odpowiada 50 mg loksapiny, twarda otoczka, nieprzezroczysta, z niebieskim korpusem i ciemnozielonym wieczkiem, z nadrukiem „Logo” nad „WATSON” na jednej połowie i „LOXITANE” nad „50 mg” na drugiej, są dostarczane w następujący sposób :
NDC 52544-497-01 - Butelka 100s NDC 52544-497-10 - Butelka 1000s
Przechowywać w temperaturze 20°-25°C (68°-77°F). [Widzieć Temperatura pokojowa kontrolowana przez USP ]. Dozuj w szczelnym, zabezpieczonym przed dziećmi pojemniku.
Producent: Watson Pharma Private Limited, Verna, Salcette Goa 403 722 INDIE. Dystrybutor: Watson Pharma, Inc. Corona, CA 92880 USA
SKUTKI UBOCZNE
Efekty na OUN
Rzadko obserwowano objawy niepożądanego wpływu na ośrodkowy układ nerwowy, inne niż działania pozapiramidowe. Senność, zwykle łagodna, może wystąpić na początku leczenia lub po zwiększeniu dawki. Zwykle ustępuje wraz z kontynuacją terapii LOXITANE. Częstość występowania sedacji była mniejsza niż w przypadku niektórych alifatycznych fenotiazyn i nieco większa niż w przypadku fenotiazyn piperazyny. Zgłaszano zawroty głowy, omdlenia, chwiejny chód, powłóczenie nogami, drżenie mięśni, osłabienie, bezsenność, pobudzenie, napięcie, drgawki, akinezę, niewyraźną mowę, drętwienie i stany splątania. Zgłaszano złośliwy zespół neuroleptyczny (NMS) (patrz OSTRZEŻENIA ).
Objawy pozapiramidowe - Często zgłaszano reakcje nerwowo-mięśniowe (pozapiramidowe) podczas podawania produktu LOXITANE, otwarte w ciągu pierwszych kilku dni leczenia. U większości pacjentów reakcje te obejmowały objawy parkinsonowskie, takie jak drżenie, sztywność, nadmierne ślinienie i maskowanie twarzy. Stosunkowo często zgłaszano również akatyzję (niepokój ruchowy). Objawy te zwykle nie są ciężkie i można je kontrolować poprzez zmniejszenie dawki leku LOXITANE lub podawanie leków przeciw parkinsonizmowi w zwykłych dawkach.
Dystonia - efekt klasy
Objawy dystonii, przedłużające się nieprawidłowe skurcze grup mięśni, mogą wystąpić u osób podatnych w ciągu pierwszych kilku dni leczenia. Objawy dystoniczne obejmują: skurcz mięśni szyi, czasami przechodzący w ucisk w gardle, trudności w połykaniu, trudności w oddychaniu i (lub) wysunięcie języka. Chociaż objawy te mogą wystąpić przy niskich dawkach, występują częściej i z większym nasileniem przy dużej sile działania i przy wyższych dawkach leków przeciwpsychotycznych pierwszej generacji. Podwyższone ryzyko ostrej dystonii obserwuje się u mężczyzn i młodszych grup wiekowych.
Uporczywe późne dyskinezy - Podobnie jak w przypadku wszystkich leków przeciwpsychotycznych, u niektórych pacjentów leczonych długotrwale mogą wystąpić dyskinezy późne lub po odstawieniu leków. Ryzyko wydaje się być większe u pacjentów w podeszłym wieku leczonych dużymi dawkami, zwłaszcza kobiet. Objawy są trwałe i u niektórych pacjentów wydają się nieodwracalne. Zespół charakteryzuje się rytmicznymi mimowolnymi ruchami języka, twarzy, ust lub żuchwy (np. wysuwanie języka, nadymanie policzków, marszczenie ust, ruchy żucia). Czasami mogą im towarzyszyć mimowolne ruchy kończyn.
Nie jest znane skuteczne leczenie późnych dyskinez; leki przeciwparkinsonowskie zwykle nie łagodzą objawów tego zespołu. Sugeruje się odstawienie wszystkich leków przeciwpsychotycznych w przypadku pojawienia się tych objawów. W przypadku konieczności wznowienia leczenia, zwiększenia dawki leku lub zmiany na inny lek przeciwpsychotyczny, zespół może zostać zamaskowany. Sugeruje się, że delikatne ruchy języka robaczkowego mogą być wczesnym objawem zespołu, a jeśli lek zostanie przerwany w tym czasie, zespół może się nie rozwinąć.
Wpływ na układ sercowo-naczyniowy
Zgłaszano częstoskurcz, niedociśnienie, nadciśnienie, niedociśnienie ortostatyczne, zawroty głowy i omdlenia.
Zgłoszono kilka przypadków zmian w EKG podobnych do tych obserwowanych w przypadku fenotiazyn. Nie wiadomo, czy były one związane z podawaniem leku LOXITANE 10 mg.
Hematologiczny
Rzadko agranulocytoza, trombocytopenia, leukopenia.
Skóra
Podczas stosowania loksapiny zgłaszano zapalenie skóry, obrzęk (obrzęk twarzy), świąd, wysypkę, łysienie i łojotok.
Efekty antycholinergiczne
Wystąpiły suchość w ustach, przekrwienie błony śluzowej nosa, zaparcia, niewyraźne widzenie, zatrzymanie moczu i porażenna niedrożność jelit.
Przewód pokarmowy
U niektórych pacjentów zgłaszano nudności i wymioty. Uszkodzenie komórek wątroby (tj. zwiększenie SGOT/SGPT) było zgłaszane w związku z podawaniem loksapiny i rzadko, żółtaczka i (lub) zapalenie wątroby, co było wątpliwe związane z leczeniem LOXITANE 25 mg.
Inne działania niepożądane
U niektórych pacjentów zgłaszano zwiększenie masy ciała, utratę masy ciała, duszność, opadanie powiek, hipergorączkę, zaczerwienienie twarzy, bóle głowy, parestezje i polidypsję. Rzadko zgłaszano mlekotok, brak miesiączki, ginekomastię i nieregularne miesiączki o niepewnej etiologii.
INTERAKCJE Z LEKAMI
Odnotowano rzadkie doniesienia o znacznej depresji oddechowej, otępieniu i (lub) niedociśnieniu podczas jednoczesnego stosowania loksapiny i lorazapamu.
Ryzyko stosowania loksapiny w połączeniu z lekami działającymi na OUN nie było systematycznie oceniane. Dlatego zaleca się ostrożność, jeśli konieczne jest jednoczesne podawanie loksapiny i leków działających na OUN.
OSTRZEŻENIA
Zwiększona śmiertelność u starszych pacjentów z psychozą związaną z demencją
Pacjenci w podeszłym wieku z psychozą otępienną leczeni lekami przeciwpsychotycznymi są narażeni na zwiększone ryzyko zgonu. LOXITANE 25 mg nie jest zatwierdzony do leczenia pacjentów z psychozą związaną z otępieniem (patrz OSTRZEŻENIE W RAMCE).
Późne dyskinezy
pacjentów leczonych lekami przeciwpsychotycznymi może rozwinąć się późna dyskineza, zespół składający się z potencjalnie nieodwracalnych, mimowolnych ruchów dyskinetycznych. Chociaż częstość występowania zespołu wydaje się być najwyższa wśród osób starszych, zwłaszcza starszych kobiet, nie można polegać na szacunkach częstości występowania, aby przewidzieć na początku leczenia przeciwpsychotycznego, u których pacjentów prawdopodobnie rozwinie się zespół. Nie wiadomo, czy produkty leków przeciwpsychotycznych różnią się potencjałem wywoływania późnych dyskinez. Uważa się, że zarówno ryzyko wystąpienia zespołu, jak i prawdopodobieństwo, że stanie się on nieodwracalny, wzrasta wraz ze wzrostem czasu trwania leczenia i całkowitej skumulowanej dawki leków przeciwpsychotycznych podawanych pacjentowi. Zespół może jednak rozwinąć się, choć znacznie rzadziej, po stosunkowo krótkich okresach leczenia małymi dawkami.
Nie jest znane leczenie ustalonych przypadków późnej dyskinezy, chociaż zespół może ustąpić, częściowo lub całkowicie, jeśli leczenie przeciwpsychotyczne zostanie przerwane. Jednak samo leczenie przeciwpsychotyczne może tłumić (lub częściowo tłumić) oznaki i objawy zespołu, a tym samym może maskować leżący u podstaw proces chorobowy. Wpływ supresji objawowej na długotrwały przebieg zespołu jest nieznany.
Biorąc pod uwagę powyższe rozważania, leki przeciwpsychotyczne należy przepisywać w sposób, który najprawdopodobniej zminimalizuje występowanie późnych dyskinez. Przewlekłe leczenie przeciwpsychotyczne powinno być generalnie zarezerwowane dla pacjentów cierpiących na przewlekłą chorobę, która: 1) wiadomo, że reaguje na leki przeciwpsychotyczne, i 2) dla których alternatywne, równie skuteczne, ale potencjalnie mniej szkodliwe terapie nie są dostępne lub odpowiednie. U pacjentów, którzy wymagają przewlekłego leczenia, należy dążyć do jak najmniejszej dawki i najkrótszego czasu trwania leczenia dającego zadowalającą odpowiedź kliniczną. Konieczność kontynuacji leczenia powinna być okresowo oceniana. W przypadku wystąpienia objawów przedmiotowych i podmiotowych dyskinez późnych u pacjenta stosującego leki przeciwpsychotyczne należy rozważyć odstawienie leku. Jednak niektórzy pacjenci mogą wymagać leczenia pomimo obecności zespołu. (Widzieć DZIAŁANIA NIEPOŻĄDANE oraz Sekcje INFORMACJE DLA PACJENTA .)
Złośliwy Zespół Neuroleptyczny (NMS)
Potencjalnie śmiertelny zespół objawów, czasami określany jako złośliwy zespół neuroleptyczny (NMS), został zgłoszony w związku z lekami przeciwpsychotycznymi. Objawy kliniczne NMS to hiperpyreksja, sztywność mięśni, zmieniony stan psychiczny i dowody niestabilności autonomicznej (nieregularne tętno lub ciśnienie krwi, tachykardia, pocenie się i zaburzenia rytmu serca). Diagnostyczna ocena pacjentów z tym zespołem jest skomplikowana. Przy stawianiu diagnozy ważne jest, aby zidentyfikować przypadki, w których obraz kliniczny obejmuje zarówno poważną chorobę medyczną (np. zapalenie płuc, zakażenie ogólnoustrojowe, itp.), jak i nieleczone lub niewłaściwie leczone objawy pozapiramidowe (EPS). Inne ważne czynniki w diagnostyce różnicowej obejmują ośrodkową toksyczność antycholinergiczną, udar cieplny, gorączkę polekową i pierwotną patologię ośrodkowego układu nerwowego (OUN).
Postępowanie w NMS powinno obejmować: 1) natychmiastowe odstawienie leków przeciwpsychotycznych i innych leków, które nie są niezbędne do równoczesnego leczenia, 2) intensywne leczenie objawowe i monitorowanie medyczne, oraz 3) leczenie wszelkich współistniejących poważnych problemów zdrowotnych, dla których dostępne są określone metody leczenia. Nie ma ogólnej zgody co do konkretnych schematów leczenia farmakologicznego niepowikłanych NMS.
Jeśli pacjent wymaga leczenia przeciwpsychotycznego po wyzdrowieniu z NMS, należy dokładnie rozważyć możliwość ponownego włączenia terapii lekowej. Pacjenta należy uważnie obserwować, ponieważ zgłaszano nawroty NMS.
LOXITANE 25 mg, podobnie jak inne leki przeciwpsychotyczne, może upośledzać zdolności umysłowe i/lub fizyczne, szczególnie w ciągu pierwszych kilku dni terapii. Dlatego pacjentów ambulatoryjnych należy ostrzec o czynnościach wymagających czujności (np. obsługa pojazdów lub maszyn) oraz o jednoczesnym stosowaniu alkoholu i innych leków hamujących ośrodkowy układ nerwowy.
LOXITANE 25 mg nie był oceniany w leczeniu powikłań behawioralnych u pacjentów z upośledzeniem umysłowym, dlatego nie można go zalecać.
ŚRODKI OSTROŻNOŚCI
Leukopenia, neutropenia i agranulocytoza
W badaniach klinicznych i po wprowadzeniu produktu do obrotu zgłaszano przypadki leukopenii/neutropenii i agranulocytozy związane czasowo ze środkami przeciwpsychotycznymi.
Możliwe czynniki ryzyka leukopenii/neutropenii obejmują istniejącą wcześniej niską liczbę białych krwinek (WBC) i historię leukopenii/neutropenii polekowej. U pacjentów z wcześniej istniejącym niskim WBC lub z leukopenią/neutropenią polekową w wywiadzie należy często monitorować morfologię krwi (CBC) w ciągu pierwszych kilku miesięcy leczenia i odstawić LOXITANE w dawce 25 mg przy pierwszych oznakach spadku WBC pod nieobecność innych czynników sprawczych.
Pacjentów z neutropenią należy uważnie monitorować pod kątem gorączki lub innych objawów lub oznak zakażenia i niezwłocznie leczyć, jeśli takie objawy lub oznaki wystąpią. Pacjenci z ciężką neutropenią (bezwzględna liczba neutrofili
Ogólny
LOXITANE należy stosować ze szczególną ostrożnością u pacjentów z drgawkami w wywiadzie, ponieważ obniża próg drgawkowy. U pacjentów otrzymujących LOXITANE w dawkach przeciwpsychotycznych zgłaszano napady padaczkowe, które mogą wystąpić u pacjentów z padaczką, nawet przy utrzymaniu rutynowej terapii lekami przeciwdrgawkowymi.
LOXITANE 25mg ma działanie przeciwwymiotne u zwierząt. Ponieważ działanie to może wystąpić również u ludzi, LOXITANE może maskować objawy przedawkowania toksycznych leków i zaciemniać stany takie jak niedrożność jelit i guz mózgu.
LOXITANE 10 mg należy stosować ostrożnie u pacjentów z chorobami układu krążenia.
większości pacjentów otrzymujących dawki leków przeciwpsychotycznych zgłaszano zwiększoną częstość tętna; zgłaszano przemijające niedociśnienie. W przypadku ciężkiego niedociśnienia wymagającego leczenia wazopresyjnego preferowanymi lekami mogą być norepinefryna lub angiotensyna. Zwykłe dawki epinefryny mogą być nieskuteczne z powodu hamowania jej działania wazopresyjnego przez LOXITANE.
Obecnie nie można wykluczyć możliwości działania toksycznego loksapiny na oko. Dlatego należy uważnie obserwować retinopatię barwnikową i pigmentację soczewkowatą, ponieważ obserwowano je u niektórych pacjentów otrzymujących niektóre inne leki przeciwpsychotyczne przez dłuższy czas.
Ze względu na możliwe działanie antycholinergiczne, lek należy stosować ostrożnie u pacjentów z jaskrą lub skłonnością do zatrzymywania moczu, szczególnie przy jednoczesnym stosowaniu leków przeciwcholinergicznych typu przeciwparkinsonowskiego.
Dotychczasowe doświadczenia wskazują na możliwość nieco większej częstości występowania efektów pozapiramidowych po podaniu domięśniowym, niż zwykle oczekiwano w przypadku preparatów doustnych. Wzrost ten może być spowodowany wyższymi stężeniami w osoczu po wstrzyknięciu domięśniowym.
Leki przeciwpsychotyczne podnoszą poziom prolaktyny; podwyższenie utrzymuje się podczas przewlekłego podawania. Eksperymenty na kulturach tkankowych wskazują, że około jedna trzecia ludzkich nowotworów piersi jest zależna od prolaktyny in vitro, co jest czynnikiem o potencjalnym znaczeniu, jeśli rozważa się przepisanie tych leków u pacjentki z wcześniej wykrytym rakiem piersi. Chociaż zgłaszano zaburzenia, takie jak mlekotok, brak miesiączki, ginekomastia i impotencja, kliniczne znaczenie podwyższonego stężenia prolaktyny w surowicy u większości pacjentów nie jest znane. U gryzoni po długotrwałym podawaniu leków przeciwpsychotycznych stwierdzono wzrost zachorowań na nowotwory sutka. Jednak ani badania kliniczne, ani badania epidemiologiczne przeprowadzone do tej pory nie wykazały związku między przewlekłym podawaniem tych leków a nowotworzeniem sutka; dostępne dowody są obecnie uważane za zbyt ograniczone, aby mogły być rozstrzygające.
Ciąża
Efekty nieteratogenne
Noworodki narażone na leki przeciwpsychotyczne w trzecim trymestrze ciąży są narażone na wystąpienie objawów pozapiramidowych i/lub objawów odstawienia po porodzie. U tych noworodków zgłaszano pobudzenie, hipertonię, hipotonię, drżenie, senność, niewydolność oddechową i zaburzenia odżywiania. Powikłania te miały różne nasilenie; podczas gdy w niektórych przypadkach objawy ustępowały samoistnie, w innych noworodki wymagały wsparcia na oddziale intensywnej terapii i przedłużonej hospitalizacji.
Loxapine powinna być stosowana w czasie ciąży tylko wtedy, gdy potencjalna korzyść uzasadnia potencjalne ryzyko dla płodu. Nie ustalono bezpieczeństwa stosowania leku LOXITANE 25 mg podczas ciąży lub laktacji; dlatego jego stosowanie w ciąży, u matek karmiących piersią lub u kobiet w wieku rozrodczym wymaga porównania korzyści z leczenia z możliwym ryzykiem dla matki i dziecka. W badaniach na szczurach, królikach i psach nie zaobserwowano działania embriotoksycznego ani teratogennego, chociaż, z wyjątkiem jednego badania na królikach, najwyższa dawka była tylko dwukrotnie większa od maksymalnej zalecanej dawki u ludzi, aw niektórych badaniach była niższa od tej dawki. Badania okołoporodowe wykazały nieprawidłowości brodawek nerkowych u potomstwa szczurów leczonych od połowy ciąży dawkami 0,6 i 1,8 mg/kg, dawkami zbliżonymi do zwykłej dawki u ludzi, ale znacznie niższymi od maksymalnej zalecanej dawki u ludzi.
Matki karmiące
Stopień przenikania produktu LOXITANE 10 mg lub jego metabolitów do mleka ludzkiego nie jest znany. Wykazano jednak, że LOXITANE 25 mg i jego metabolity przenikają do mleka psów w okresie laktacji. Jeśli jest to klinicznie możliwe, należy unikać podawania produktu LOXITANE 25 mg kobietom karmiącym.
Zastosowanie pediatryczne
Bezpieczeństwo i skuteczność LOXITANE u dzieci nie zostały ustalone.
PRZEDAWKOWAĆ
Oznaki i objawy przedawkowania będą zależeć od spożytej ilości i indywidualnej tolerancji pacjenta. Jak można było oczekiwać na podstawie farmakologicznego działania leku, wyniki kliniczne mogą obejmować łagodną depresję ośrodkowego układu nerwowego i układu sercowo-naczyniowego do głębokiego niedociśnienia, depresji oddechowej i utraty przytomności. Należy mieć na uwadze możliwość wystąpienia objawów pozapiramidowych i/lub drgawek. Zgłaszano również niewydolność nerek po przedawkowaniu loksapiny.
Leczenie przedawkowania jest zasadniczo objawowe i podtrzymujące. Można oczekiwać, że korzystne będzie wczesne płukanie żołądka i przedłużona dializa. Środki wymiotne działające ośrodkowo mogą mieć niewielki wpływ ze względu na przeciwwymiotne działanie loksapiny. Ponadto należy unikać wymiotów ze względu na możliwość aspiracji wymiocin. Unikaj analeptyków, takich jak pentylenotetrazol, które mogą powodować drgawki. Można oczekiwać, że ciężkie niedociśnienie zareaguje na podanie noradrenaliny lub fenylefryny.
NIE WOLNO STOSOWAĆ EPINEFRYNY, PONIEWAŻ JEJ STOSOWANIE U PACJENTA Z CZĘŚCIOWĄ BLOKADĄ ADRENERGICZNĄ MOŻE DALSZE OBNIŻYĆ CIŚNIENIE KRWI. Ciężkie reakcje pozapiramidowe należy leczyć lekami przeciwcholinergicznymi stosowanymi w chorobie Parkinsona lub chlorowodorkiem difenhydraminy, a leczenie przeciwdrgawkowe należy rozpocząć zgodnie ze wskazaniami. Dodatkowe środki obejmują tlen i płyny dożylne.
PRZECIWWSKAZANIA
LOXITANE jest przeciwwskazany w śpiączce lub ciężkich stanach depresyjnych wywołanych lekami (alkohol, barbiturany, narkotyki itp.).
LOXITANE jest przeciwwskazany u osób ze stwierdzoną nadwrażliwością na dibenzoksazepiny.
FARMAKOLOGIA KLINICZNA
Farmakodynamika
Farmakologicznie loksapina jest lekiem przeciwpsychotycznym, dla którego nie ustalono dokładnego sposobu działania. Jednak u kilku gatunków zwierząt zaobserwowano zmiany w poziomie pobudliwości podkorowych obszarów hamujących w związku z takimi objawami uspokojenia, jak działanie uspokajające i tłumienie zachowań agresywnych. U zdrowych ludzkich ochotników objawy sedacji obserwowano w ciągu 20 do 30 minut po podaniu, były najbardziej widoczne w ciągu półtorej do trzech godzin i trwały przez 12 godzin. Podobny czas występowania pierwotnych efektów farmakologicznych obserwowano u zwierząt.
Wchłanianie, dystrybucja, metabolizm i wydalanie
Wchłanianie loksapiny po podaniu doustnym lub pozajelitowym jest praktycznie całkowite. Lek jest szybko usuwany z osocza i rozprowadzany w tkankach. Badania na zwierzętach sugerują początkową preferencyjną dystrybucję w płucach, mózgu, śledzionie, sercu i nerkach. Loksapina jest intensywnie metabolizowana i wydalana głównie w ciągu pierwszych 24 godzin. Metabolity są wydalane z moczem w postaci koniugatów oraz z kałem nieskoniugowanym.
INFORMACJA O PACJENCIE
Biorąc pod uwagę prawdopodobieństwo, że u niektórych pacjentów przewlekle narażonych na leki przeciwpsychotyczne rozwinie się późna dyskineza, zaleca się, aby wszyscy pacjenci, u których rozważa się stosowanie przewlekłe, otrzymali, jeśli to możliwe, pełną informację o tym ryzyku. Decyzja o poinformowaniu pacjentów i/lub ich opiekunów musi oczywiście brać pod uwagę okoliczności kliniczne i kompetencje pacjenta do zrozumienia dostarczonych informacji.
