Mircette 0.15/0.02 mg Desogestrel Zastosowanie, skutki uboczne i dawkowanie. Cena w aptece internetowej. Leki generyczne bez recepty.
Co to jest Mircette 0,15 mg i jak się go stosuje?
Mircette to lek na receptę stosowany jako antykoncepcja w celu zapobiegania ciąży. Mircette można stosować samodzielnie lub z innymi lekami.
Mircette należy do klasy leków zwanych estrogenami/progestinami; Środki antykoncepcyjne, doustne.
Nie wiadomo, czy Mircette jest bezpieczny i skuteczny u dzieci przed miesiączką.
Jakie są możliwe skutki uboczne Mircette?
Mircette może powodować poważne skutki uboczne, w tym:
- pokrzywka,
- trudności w oddychaniu,
- obrzęk twarzy, warg, języka lub gardła,
- nagłe drętwienie lub osłabienie (zwłaszcza po jednej stronie ciała),
- nagły silny ból głowy,
- bełkotliwa wymowa,
- problemy ze wzrokiem lub równowagą,
- nagła utrata wzroku,
- przeszywający ból w klatce piersiowej,
- duszność,
- kaszel krwią,
- ból lub ciepło w jednej lub obu nogach,
- ból lub ucisk w klatce piersiowej,
- ból rozprzestrzeniający się na szczękę lub ramię,
- mdłości,
- wyzysk,
- utrata apetytu,
- ból w górnej części brzucha,
- zmęczenie,
- gorączka,
- ciemny mocz,
- stołki w kolorze gliny,
- zażółcenie skóry lub oczu (żółtaczka),
- silny ból głowy,
- rozmazany obraz,
- walenie w szyję lub uszy,
- obrzęk dłoni, kostek lub stóp,
- zmiany we wzorze lub nasileniu migrenowych bólów głowy,
- guzek piersi,
- problemy ze snem,
- słabość,
- uczucie zmęczenia i
- zmiany nastroju
Natychmiast uzyskaj pomoc medyczną, jeśli wystąpi którykolwiek z wymienionych powyżej objawów.
Najczęstsze skutki uboczne Mircette to:
- mdłości,
- wymioty (zwłaszcza na początku przyjmowania tego leku),
- tkliwość piersi,
- krwawienie przełomowe,
- trądzik,
- przyciemnienie skóry twarzy,
- przyrost masy ciała i
- problemy z soczewkami kontaktowymi
Poinformuj lekarza, jeśli wystąpią jakiekolwiek skutki uboczne, które Ci przeszkadzają lub które nie ustępują.
To nie wszystkie możliwe skutki uboczne Mircette. Aby uzyskać więcej informacji, skontaktuj się z lekarzem lub farmaceutą.
Zadzwoń do lekarza, aby uzyskać poradę medyczną na temat skutków ubocznych. Możesz zgłosić skutki uboczne do FDA pod numerem 1-800-FDA-1088.
Należy poinformować pacjentów, że ten produkt nie chroni przed zakażeniem wirusem HIV (AIDS) i innymi chorobami przenoszonymi drogą płciową.
OPIS
Tabletki Mircette® (desogestrel/etynyloestradiol i etynyloestradiol) zapewniają doustne środki antykoncepcyjne składające się z 21 białych okrągłych tabletek, z których każda zawiera 0,15 mg desogestrelu (13-etylo11-metylen-18,19-dinor-17 alfa-pregn-4-en-20). -yn-17-ol), 0,02 mg etynyloestradiolu (19-nor17 alfa-pregna-1,3,5 (10)-trien-20-yno-3,17-diol) oraz składniki nieaktywne, w tym koloidalny dwutlenek krzemu , hypromeloza, laktoza jednowodna, glikol polietylenowy, powidon, wstępnie żelowana skrobia, kwas stearynowy i witamina E, a następnie 2 obojętne jasnozielone okrągłe tabletki z następującymi składnikami nieaktywnymi: FD&C blue no. 1 lak aluminiowy, FD &C żółty nr. 6 lak aluminiowy, D&C żółty nr. 10 lak glinowy, laktoza jednowodna, stearynian magnezu, celuloza mikrokrystaliczna i wstępnie żelowana skrobia. Mircette® zawiera również 5 żółtych okrągłych tabletek zawierających 0,01 mg etynyloestradiolu (19-nor-17 alfa-pregna-1,3,5 (10)-trien-20-yne3,17-diol) oraz składniki nieaktywne, w tym koloidalny dwutlenek krzemu , D&C żółty nr. 10, lak aluminiowy, FD&C żółty nr. 6 lak glinowy, hypromeloza, monohydrat laktozy, glikol polietylenowy, powidon, polisorbat 80, wstępnie żelowana skrobia, kwas stearynowy, dwutlenek tytanu i witamina E. Masy cząsteczkowe desogestrelu i etynyloestradiolu wynoszą odpowiednio 310,48 i 296,40. Wzory strukturalne są następujące:
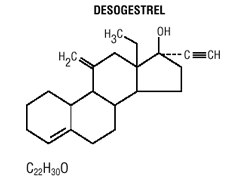
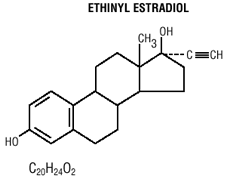
WSKAZANIA
Mircette® (dezogestrel/etynyloestradiol i etynyloestradiol) tabletki są wskazane w zapobieganiu ciąży u kobiet, które zdecydują się na stosowanie tego produktu jako metody antykoncepcji.
Doustne środki antykoncepcyjne są bardzo skuteczne. W tabeli II wymieniono typowe wskaźniki przypadkowych ciąż u kobiet stosujących złożone doustne środki antykoncepcyjne i inne metody antykoncepcji. Skuteczność tych metod antykoncepcyjnych, z wyjątkiem sterylizacji, zależy od niezawodności ich stosowania. Prawidłowe i konsekwentne stosowanie tych metod może skutkować niższymi wskaźnikami awaryjności.
TABELA II: Odsetek kobiet doświadczających niezamierzonej ciąży w pierwszym roku typowego stosowania i w pierwszym roku doskonałego stosowania antykoncepcji oraz odsetek kontynuujących stosowanie antykoncepcji pod koniec pierwszego roku, Stany Zjednoczone.
DAWKOWANIE I SPOSÓB PODAWANIA
Aby osiągnąć maksymalną skuteczność antykoncepcji, tabletki Mircette® (dezogestrel/etynyloestradiol i etynyloestradiol) należy przyjmować dokładnie zgodnie z zaleceniami iw odstępach nieprzekraczających 24 godzin. Mircette® można zainicjować za pomocą startu w niedzielę lub startu pierwszego dnia.
UWAGA: Na każdym dozowniku opakowań cyklicznych są wstępnie nadrukowane dni tygodnia, zaczynając od niedzieli, aby ułatwić schemat rozpoczynania w niedzielę. Sześć różnych „pasków z etykietami dnia” jest dostarczanych z każdym dozownikiem opakowań cyklicznych w celu dostosowania do schematu rozpoczęcia dnia 1. W takim przypadku pacjentka powinna umieścić samoprzylepny „pasek z etykietą dnia”, który odpowiada jej dniu rozpoczęcia, a nie dniom z nadrukiem.
WAŻNE: Należy rozważyć możliwość owulacji i poczęcia przed rozpoczęciem stosowania Mircette®.
Stosowanie Mircette® do antykoncepcji można rozpocząć 4 tygodnie po porodzie u kobiet, które zdecydują się nie karmić piersią. Jeśli tabletki są podawane w okresie poporodowym, należy wziąć pod uwagę zwiększone ryzyko wystąpienia choroby zakrzepowo-zatorowej związanej z okresem poporodowym (patrz PRZECIWWSKAZANIA oraz OSTRZEŻENIA dotyczące choroby zakrzepowo-zatorowej. Zobacz też ŚRODKI OSTROŻNOŚCI dla Matki karmiące ).
Jeśli pacjentka rozpoczyna leczenie Mircette® po porodzie i nie miała jeszcze miesiączki, należy ją poinstruować, aby stosowała inną metodę antykoncepcji do czasu codziennego przyjmowania białej tabletki przez 7 dni.
Niedziela Start
Rozpoczynając schemat niedzielnego startu, należy stosować inną metodę antykoncepcji aż do pierwszych 7 kolejnych dni podawania.
przypadku rozpoczęcia w niedzielę tabletki należy przyjmować codziennie bez przerwy w następujący sposób: Pierwszą białą tabletkę należy przyjąć w pierwszą niedzielę po rozpoczęciu miesiączki (jeśli miesiączka rozpoczyna się w niedzielę, pierwszą białą tabletkę należy przyjąć w tym dniu). Jedna biała tabletka jest przyjmowana codziennie przez 21 dni, a następnie 1 jasnozielona (obojętna) tabletka dziennie przez 2 dni i 1 żółta (aktywna) tabletka dziennie przez 5 dni. We wszystkich kolejnych cyklach pacjent rozpoczyna nowy schemat 28 tabletek następnego dnia (niedziela) po przyjęciu ostatniej żółtej tabletki. [W przypadku zmiany z niedzielnego rozpoczęcia doustnych środków antykoncepcyjnych, pierwszą tabletkę Mircette® (dezogestrel/etynyloestradiol i etynyloestradiol) należy przyjąć w drugą niedzielę po ostatniej tabletce 21-dniowego schematu lub w pierwszą niedzielę po ostatnia nieaktywna tabletka 28-dniowego schematu.]
Jeśli pacjentka pominie 1 białą tabletkę, powinna przyjąć pominiętą tabletkę, gdy tylko sobie o tym przypomni. Jeśli pacjentka pominie 2 kolejne białe tabletki w Tygodniu 1 lub Tygodniu 2, powinna przyjąć 2 tabletki w dniu, o którym pamięta, i 2 tabletki następnego dnia; następnie pacjentka powinna wznowić przyjmowanie 1 tabletki na dobę, aż do zakończenia cyklu. Pacjentkę należy poinstruować, aby stosowała zastępczą metodę antykoncepcji, jeśli odbyła stosunek w ciągu 7 dni od pominięcia pigułek. Jeśli pacjent pominie 2 kolejne białe tabletki w trzecim tygodniu lub pominie 3 lub więcej białych tabletek z rzędu w dowolnym momencie cyklu, powinien kontynuować przyjmowanie 1 białej tabletki dziennie do następnej niedzieli. W niedzielę pacjent powinien wyrzucić resztę pakietu rowerowego i rozpocząć nowy pakiet rowerowy tego samego dnia. Pacjentkę należy poinstruować, aby stosowała zastępczą metodę antykoncepcji, jeśli odbyła stosunek w ciągu 7 dni od pominięcia pigułek.
Dzień 1 Start
Licząc pierwszy dzień miesiączki jako „Dzień 1”, tabletki należy przyjmować bez przerwy w następujący sposób: Jedna biała tabletka dziennie przez 21 dni, jedna jasnozielona (obojętna) tabletka dziennie przez 2 dni, a następnie 1 żółta tabletka (etynyloestradiolu) dziennie Przez 5 dni. We wszystkich kolejnych cyklach pacjent rozpoczyna nowy schemat 28 tabletek następnego dnia po przyjęciu ostatniej żółtej tabletki. [W przypadku bezpośredniego przejścia z innego doustnego środka antykoncepcyjnego, pierwszą białą tabletkę należy przyjąć w pierwszym dniu miesiączki, która rozpoczyna się po ostatniej AKTYWNEJ tabletce poprzedniego produktu.]
Jeśli pacjentka pominie 1 białą tabletkę, powinna przyjąć pominiętą tabletkę, gdy tylko sobie o tym przypomni. Jeśli pacjentka pominie 2 kolejne białe tabletki w Tygodniu 1 lub Tygodniu 2, powinna przyjąć 2 tabletki w dniu, o którym pamięta, i 2 tabletki następnego dnia; następnie pacjentka powinna wznowić przyjmowanie 1 tabletki na dobę, aż do zakończenia cyklu. Pacjentkę należy poinstruować, aby stosowała zastępczą metodę antykoncepcji, jeśli odbyła stosunek w ciągu 7 dni od pominięcia pigułek. Jeśli pacjent pominie 2 kolejne białe tabletki w trzecim tygodniu lub jeśli pominie 3 lub więcej białych tabletek z rzędu w dowolnym momencie cyklu, pacjent powinien wyrzucić resztę tego opakowania i rozpocząć nowe opakowanie cyklu, które ten sam dzień. Pacjentkę należy poinstruować, aby stosowała zastępczą metodę antykoncepcji, jeśli odbyła stosunek w ciągu 7 dni od pominięcia pigułek.
Wszystkie doustne środki antykoncepcyjne
Krwawienie międzymiesiączkowe, plamienia i brak miesiączki są częstymi powodami, dla których pacjentki odstawiają doustne środki antykoncepcyjne. W krwawieniu przełomowym, jak we wszystkich przypadkach nieregularnego krwawienia z pochwy, należy brać pod uwagę przyczyny nieczynne. W przypadku niezdiagnozowanych uporczywych lub nawracających nieprawidłowych krwawień z pochwy wskazane są odpowiednie środki diagnostyczne, aby wykluczyć ciążę lub nowotwór złośliwy. Jeśli wykluczono zarówno ciążę, jak i patologię, czas lub zmiana na inny preparat może rozwiązać problem. Zmiana na doustny środek antykoncepcyjny z wyższą zawartością estrogenu, choć potencjalnie przydatna w minimalizowaniu nieregularności miesiączki, powinna być przeprowadzana tylko w razie konieczności, ponieważ może to zwiększyć ryzyko choroby zakrzepowo-zatorowej.
Stosowanie doustnych środków antykoncepcyjnych w przypadku braku miesiączki:
JAK DOSTARCZONE
Mircette ® (desogestrel/etynyloestradiol i etynyloestradiol) Tabletki zawierają 21 okrągłych białych tabletek, 2 okrągłe zielone tabletki i 5 okrągłych żółtych tabletek w blistrze w plastikowym dozowniku nadającym się do recyklingu. Każda biała tabletka (z wytłoczonym „dp” po jednej stronie i „021” po drugiej stronie) zawiera 0,15 mg dezogestrelu i 0,02 mg etynyloestradiolu. Każda zielona tabletka (z wytłoczonym „dp” po jednej stronie i „331” po drugiej) zawiera składniki obojętne. Każda żółta tabletka (z wytłoczonym „dp” po jednej stronie i „457” po drugiej) zawiera 0,01 mg etynyloestradiolu.
Pudełka po 6 NDC 51285-114-58
Przechowywać w temperaturze 20° do 25°C (68° do 77°F) [Patrz Temperatura pokojowa kontrolowana przez USP ].
BIBLIOGRAFIA
1. Hatcher RA, Trussell J, Stewart F i in. Technologia antykoncepcyjna: Seventeenth Revised Edition, New York: Irvington Publishers, 1998, w druku.
2. Stadel BV. Doustne środki antykoncepcyjne a choroby układu krążenia. (pkt. 1). N Engl J Med 1981; 305:612–618.
3. Stadel BV. Doustne środki antykoncepcyjne a choroby układu krążenia. (pkt. 2). N Engl J Med 1981; 305:672–677.
44. Shapiro S. Doustne środki antykoncepcyjne — czas na podsumowanie. N Engl J Med 1987; 315:450–451.
73. The Cancer and Steroid Hormone Study of the Centers for Disease Control and the National Institute of Child Health and Human Development: Doustne środki antykoncepcyjne a ryzyko raka jajnika. JAMA 1983; 249:1596–1599.
74. The Cancer and Steroid Hormone Study of the Centers for Disease Control and the National Institute of Child Health and Human Development: Połączone doustne środki antykoncepcyjne i ryzyko raka endometrium. JAMA 1987; 257:796–800.
75. Ory HW. Czynnościowe torbiele jajników i doustne środki antykoncepcyjne: chirurgicznie potwierdzony negatywny związek. JAMA 1974; 228:68-69.
76. Ory HW, Cole P, Macmahon B, Hoover R. Doustne środki antykoncepcyjne i zmniejszone ryzyko łagodnej choroby piersi. N Engl J Med 1976; 294:419–422.
77. Ory HW. Stosowanie antykoncepcji doustnej przynosi korzyści zdrowotne bez antykoncepcji. Perspektywa Planu Rodziny 1982; 14:182–184.
78. Ory HW, Forrest JD, Lincoln R. Dokonywanie wyborów: ocena zagrożeń dla zdrowia i korzyści związanych z metodami kontroli urodzeń. Nowy Jork, Instytut Alana Guttmachera, 1983; p. 1.
90. Godsland, I in. Wpływ różnych preparatów doustnych środków antykoncepcyjnych na metabolizm lipidów i węglowodanów. N Engl J Med 1990; 323:1375–81.
91. Kloosterboer, HJ i in. Selektywność w wiązaniu progesteronu i receptora androgenowego progestagenów stosowanych w doustnej antykoncepcji. Antykoncepcja, 1988; 38:325–32.
92. Van der Vies, J i de Visser, J. Badania endokrynologiczne z desogestrelem. Arzneim. Forsch./Drug Res., 1983; 33(l), 2:231-6.
93. Dane w aktach, Organon Inc.
94. Fotherby, K. Doustne środki antykoncepcyjne, lipidy i choroby sercowo-naczyniowe. Antykoncepcja, 1985; Tom. 31; 4:367–94.
95. Lawrence, DM i in. Zmniejszony poziom globuliny wiążącej hormony płciowe i pochodnego wolnego testosteronu u kobiet z ciężkim trądzikiem. Endokrynologia Kliniczna, 1981; 15:87–91.
96. Cullberg, G i in. Wpływ kombinacji małych dawek desogestrelu i etynyloestradiolu na hirsutyzm, androgeny i globulinę wiążącą hormony płciowe u kobiet z zespołem policystycznych jajników. Acta Obstet Gynecol Scand, 1985; 64:195-202.
97. Jung-Hoffmann, C i Kuhl, H. Rozbieżne skutki dwóch doustnych środków antykoncepcyjnych o małej dawce na globulinę wiążącą hormony płciowe i wolny testosteron. AJOG, 1987; 156:199–203.
98. Hammond, G i in. Stężenia białka wiążącego steroidy w surowicy, dystrybucja progestagenów i biodostępność testosteronu podczas leczenia środkami antykoncepcyjnymi zawierającymi dezogestrel lub lewonorgestrel. Nawóz. Steryl., 1984; 42:44–51.
99. Palatsi, R i in. Testosteron całkowity i niezwiązany w surowicy oraz globulina wiążąca hormony płciowe (SHBG) u kobiet z trądzikiem leczonych dwoma różnymi doustnymi środkami antykoncepcyjnymi. Acta Derm Venereol, 1984; 64:517–23.
Teva Women'S Health, Inc., filia Teva Pharmaceuticals USA, Inc. Sellersville, PA 18960. Rev. 06/2012
SKUTKI UBOCZNE
Stosowanie doustnych środków antykoncepcyjnych wiąże się ze zwiększonym ryzykiem następujących ciężkich działań niepożądanych (patrz: OSTRZEŻENIA Sekcja):
- Zakrzepowe zapalenie żył i zakrzepica żylna z zatorem lub bez
- Tętnicza choroba zakrzepowo-zatorowa
- Zatorowość płucna
- Zawał mięśnia sercowego
- Krwotok mózgowy
- Zakrzepica mózgu
- Nadciśnienie
- Choroba pęcherzyka żółciowego
- Gruczolaki wątroby lub łagodne guzy wątroby
Istnieją dowody na związek między następującymi stanami a stosowaniem doustnych środków antykoncepcyjnych:
- Zakrzepica krezki
- Zakrzepica siatkówki
pacjentek otrzymujących doustne środki antykoncepcyjne zgłaszano następujące działania niepożądane, które uważa się za związane z przyjmowaniem leku:
- Mdłości
- Wymioty
- Objawy żołądkowo-jelitowe (takie jak skurcze brzucha i wzdęcia)
- Krwawienie przełomowe
- Plamienie
- Zmiana w przepływie menstruacyjnym
- Brak menstruacji
- Przejściowa niepłodność po przerwaniu leczenia
- Obrzęk
- Melasma, która może się utrzymywać
- Zmiany w piersiach: tkliwość, powiększenie, wydzielina
- Zmiana wagi (wzrost lub spadek)
- Zmiana w erozji szyjki macicy i wydzielaniu
- Zmniejszenie laktacji przy podawaniu bezpośrednio po porodzie
- żółtaczka cholestatyczna
- Migrena
- Wysypka (alergiczna)
- Depresja
- Zmniejszona tolerancja na węglowodany
- Kandydoza pochwy
- Zmiana krzywizny rogówki (wzrost)
- Nietolerancja soczewek kontaktowych
Następujące działania niepożądane zostały zgłoszone u użytkowników doustnych środków antykoncepcyjnych, a związek ten nie został ani potwierdzony, ani obalony:
- Zespół napięcia przedmiesiączkowego
- Zaćma
- Zmiany apetytu
- Zespół podobny do zapalenia pęcherza moczowego
- Ból głowy
- Nerwowość
- Zawroty głowy
- Hirsutyzm
- Wypadanie włosów na skórze głowy
- Rumień wielopostaciowy
- Rumień guzowaty
- Erupcja krwotoczna
- Zapalenie pochwy
- Porfiria
- Upośledzona czynność nerek
- Zespół hemolityczno-mocznicowy
- Trądzik
- Zmiany w libido
- Zapalenie okrężnicy
- Zespół Budda-Chiari
INTERAKCJE Z LEKAMI
Z równoczesnym stosowaniem ryfampiny wiązano zmniejszoną skuteczność i zwiększoną częstość występowania krwawień przełomowych i nieregularnych miesiączek. Podobny związek, choć mniej wyraźny, sugerowano z barbituranami, fenylobutazonem, fenytoiną sodową, karbamazepiną i prawdopodobnie z gryzeofulwiną, ampicyliną i tetracyklinami (72).
Wykazano, że jednoczesne stosowanie złożonych hormonalnych środków antykoncepcyjnych znacząco zmniejsza stężenie lamotryginy w osoczu, prawdopodobnie z powodu indukcji glukuronidacji lamotryginy. Może to zmniejszyć kontrolę napadów; dlatego może być konieczne dostosowanie dawki lamotryginy.
Więcej informacji na temat interakcji z hormonalnymi środkami antykoncepcyjnymi lub możliwości zmian enzymatycznych można znaleźć na etykiecie jednocześnie stosowanego leku.
Interakcje z testami laboratoryjnymi
Doustne środki antykoncepcyjne mogą wpływać na niektóre wyniki badań czynnościowych układu hormonalnego i wątroby oraz na składniki krwi:
OSTRZEŻENIA
Palenie papierosów zwiększa ryzyko poważnych sercowo-naczyniowych skutków ubocznych związanych ze stosowaniem doustnych środków antykoncepcyjnych. Ryzyko to wzrasta wraz z wiekiem i intensywnym paleniem (15 lub więcej papierosów dziennie) i jest dość wyraźne u kobiet powyżej 35 roku życia. Kobietom stosującym doustne środki antykoncepcyjne należy zdecydowanie odradzać palenie.
Stosowanie doustnych środków antykoncepcyjnych wiąże się ze zwiększonym ryzykiem kilku poważnych stanów, w tym zawału mięśnia sercowego, choroby zakrzepowo-zatorowej, udaru mózgu, nowotworu wątroby i choroby pęcherzyka żółciowego, chociaż ryzyko poważnej zachorowalności lub śmiertelności jest bardzo małe u zdrowych kobiet bez podstawowych czynników ryzyka. Ryzyko zachorowalności i śmiertelności znacznie wzrasta w obecności innych podstawowych czynników ryzyka, takich jak nadciśnienie, hiperlipidemie, otyłość i cukrzyca.
Lekarze przepisujący doustne środki antykoncepcyjne powinni zapoznać się z następującymi informacjami dotyczącymi tych zagrożeń.
Informacje zawarte w niniejszej ulotce dołączonej do opakowania opierają się głównie na badaniach przeprowadzonych na pacjentach, które stosowały doustne środki antykoncepcyjne zawierające preparaty zawierające wyższe dawki estrogenów i progestagenów niż te, które są obecnie powszechnie stosowane. Do ustalenia pozostaje wpływ długotrwałego stosowania doustnych środków antykoncepcyjnych z preparatami o niższych dawkach zarówno estrogenów, jak i progestagenów.
ramach tego oznakowania zgłoszone badania epidemiologiczne są dwojakiego rodzaju: badania retrospektywne lub badania z kontrolą przypadków oraz badania prospektywne lub badania kohortowe. Badania kontrolne przypadków dostarczają miarę względnego ryzyka choroby, a mianowicie stosunek zapadalności na chorobę wśród osób stosujących doustne środki antykoncepcyjne do tych, które nie stosują. Ryzyko względne nie dostarcza informacji o faktycznym klinicznym wystąpieniu choroby. Badania kohortowe dostarczają miarę przypisywanego ryzyka, która jest różnicą w częstości występowania choroby między stosującymi doustne środki antykoncepcyjne i niestosującymi. Przypisywane ryzyko nie dostarcza informacji o faktycznym wystąpieniu choroby w populacji (zaadaptowane z piśmiennictwa 2 i 3 za zgodą autora). W celu uzyskania dalszych informacji czytelnik może zapoznać się z tekstem na temat metod epidemiologicznych.
Zaburzenia zakrzepowo-zatorowe i inne problemy naczyniowe
choroba zakrzepowo-zatorowa
Zwiększone ryzyko choroby zakrzepowo-zatorowej i zakrzepowej związane ze stosowaniem doustnych środków antykoncepcyjnych jest dobrze znane. Badania porównawcze przypadków wykazały, że względne ryzyko użytkowników w porównaniu z nieużywającymi wynosi 3 w przypadku pierwszego epizodu powierzchownej choroby zakrzepowo-zatorowej żył powierzchniowych, 4 do 11 w przypadku zakrzepicy żył głębokich lub zatorowości płucnej oraz 1,5 do 6 w przypadku kobiet z chorobami predysponującymi do żylnej choroby. choroba zakrzepowo-zatorowa (2,3,19-24). Badania kohortowe wykazały, że względne ryzyko jest nieco niższe, około 3 dla nowych przypadków i około 4,5 dla nowych przypadków wymagających hospitalizacji (25). Ryzyko choroby zakrzepowo-zatorowej związane z doustnymi środkami antykoncepcyjnymi nie jest związane z długością stosowania i znika po zaprzestaniu stosowania pigułek (2).
Kilka badań epidemiologicznych wskazuje, że doustne środki antykoncepcyjne trzeciej generacji, w tym zawierające dezogestrel, wiążą się z wyższym ryzykiem żylnej choroby zakrzepowo-zatorowej niż niektóre doustne środki antykoncepcyjne drugiej generacji [102–104]. Ogólnie rzecz biorąc, badania te wskazują na około dwukrotne zwiększenie ryzyka, co odpowiada dodatkowemu 1-2 przypadkom żylnej choroby zakrzepowo-zatorowej na 10 000 kobieto-lat stosowania. Jednak dane z dodatkowych badań nie wykazały tego dwukrotnego wzrostu ryzyka.
Odnotowano 2-4-krotny wzrost względnego ryzyka pooperacyjnych powikłań zakrzepowo-zatorowych przy stosowaniu doustnych środków antykoncepcyjnych (9,26). Względne ryzyko zakrzepicy żylnej u kobiet ze schorzeniami predysponującymi jest dwukrotnie większe niż u kobiet bez takich schorzeń (9,26). Jeśli to możliwe, doustne środki antykoncepcyjne należy przerwać co najmniej cztery tygodnie przed i przez dwa tygodnie po planowym zabiegu chirurgicznym typu związanego ze zwiększonym ryzykiem wystąpienia choroby zakrzepowo-zatorowej oraz w trakcie i po długotrwałym unieruchomieniu. Ponieważ bezpośredni okres poporodowy wiąże się również ze zwiększonym ryzykiem wystąpienia choroby zakrzepowo-zatorowej, u kobiet, które zdecydują się nie karmić piersią, należy rozpocząć stosowanie doustnej antykoncepcji nie wcześniej niż cztery tygodnie po porodzie.
Zawał mięśnia sercowego
Stosowanie doustnych środków antykoncepcyjnych przypisuje się zwiększonemu ryzyku zawału mięśnia sercowego. Ryzyko to dotyczy głównie palaczy lub kobiet z innymi podstawowymi czynnikami ryzyka choroby wieńcowej, takimi jak nadciśnienie, hipercholesterolemia, chorobliwa otyłość i cukrzyca. Szacuje się, że względne ryzyko zawału serca u aktualnie stosujących doustne środki antykoncepcyjne wynosi od dwóch do sześciu (4–10). Ryzyko jest bardzo niskie u kobiet poniżej 30 roku życia.
Wykazano, że palenie w połączeniu z doustnymi środkami antykoncepcyjnymi znacząco przyczynia się do częstości występowania zawału mięśnia sercowego u kobiet w wieku około trzydziestu lat lub starszych, przy czym palenie stanowi większość zachorowań (11). Wykazano, że wśród kobiet stosujących doustne środki antykoncepcyjne śmiertelność związana z chorobami układu krążenia znacznie wzrasta u palaczy w wieku powyżej 35 lat i niepalących w wieku powyżej 40 lat (tab. III).
TABELA III: WSPÓŁCZYNNIKI ŚMIERTELNOŚCI Z CHORÓB KRĄŻENIA NA 100 000 KOBIET/KOBIETY-ROCZNIKÓW WEDŁUG WIEKU, STANU PALENIA I STOSOWANIA DOUSTNYCH ŚRODKÓW ANTYKONCEPCYJNYCH
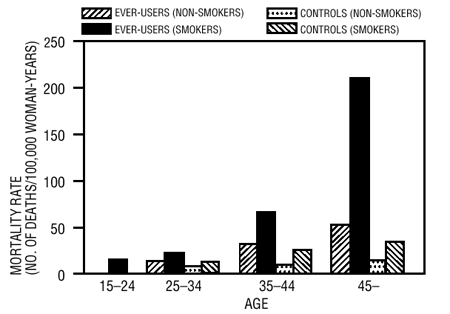
Na podstawie PM Layde i V. Berala, sygn. #12.
Doustne środki antykoncepcyjne mogą potęgować działanie dobrze znanych czynników ryzyka, takich jak nadciśnienie, cukrzyca, hiperlipidemie, wiek i otyłość (13). W szczególności wiadomo, że niektóre progestageny obniżają poziom cholesterolu HDL i powodują nietolerancję glukozy, podczas gdy estrogeny mogą powodować stan hiperinsulinizmu (14-18). Wykazano, że doustne środki antykoncepcyjne zwiększają ciśnienie krwi wśród użytkowników (patrz OSTRZEŻENIA ). Podobny wpływ na czynniki ryzyka wiąże się ze zwiększonym ryzykiem chorób serca. Doustne środki antykoncepcyjne należy stosować ostrożnie u kobiet z czynnikami ryzyka chorób układu krążenia.
Choroby naczyń mózgowych
Wykazano, że doustne środki antykoncepcyjne zwiększają zarówno względne, jak i przypisywane ryzyko wystąpienia incydentów mózgowo-naczyniowych (udarów zakrzepowych i krwotocznych), chociaż na ogół ryzyko jest największe u starszych (> 35 lat) kobiet z nadciśnieniem, które również palą papierosy. Stwierdzono, że nadciśnienie tętnicze jest czynnikiem ryzyka zarówno dla użytkowników, jak i dla osób niekorzystających z obu rodzajów udarów, podczas gdy palenie współdziałało w celu zwiększenia ryzyka udarów krwotocznych (27–29).
W dużym badaniu wykazano, że względne ryzyko udaru zakrzepowego wynosi od 3 dla osób z prawidłowym ciśnieniem do 14 dla osób z ciężkim nadciśnieniem (30). Względne ryzyko udaru krwotocznego wynosi 1,2 u osób niepalących, które stosowały doustne środki antykoncepcyjne, 2,6 u palaczy, które nie stosowały doustnych środków antykoncepcyjnych, 7,6 u palaczy, które stosowały doustne środki antykoncepcyjne, 1,8 u kobiet stosujących normalne ciśnienie i 25,7 u kobiet z ciężkim nadciśnieniem tętniczym ( 30). Przypisywane ryzyko jest również większe u starszych kobiet (3).
Zależne od dawki ryzyko choroby naczyń związane z doustnymi środkami antykoncepcyjnymi
Zaobserwowano dodatni związek między ilością estrogenu i progestagenu w doustnych środkach antykoncepcyjnych a ryzykiem chorób naczyniowych (31–33). Spadek poziomu lipoprotein o dużej gęstości (HDL) w surowicy odnotowano w przypadku wielu środków progestagennych (14-16). Spadek lipoprotein o dużej gęstości w surowicy jest związany ze zwiększoną częstością występowania choroby niedokrwiennej serca. Ponieważ estrogeny zwiększają poziom cholesterolu HDL, efekt netto doustnych środków antykoncepcyjnych zależy od równowagi pomiędzy dawkami estrogenu i progestagenu oraz rodzaju i bezwzględnej ilości progestagenów stosowanych w środkach antykoncepcyjnych. Przy wyborze doustnego środka antykoncepcyjnego należy wziąć pod uwagę ilość obu hormonów.
Minimalizacja ekspozycji na estrogen i progestagen jest zgodna z dobrymi zasadami terapii. Dla dowolnej konkretnej kombinacji estrogen/progestagen, przepisany reżim dawkowania powinien być taki, który zawiera najmniejszą ilość estrogenu i progestagenu, która jest zgodna z niskim wskaźnikiem niepowodzenia i potrzebami indywidualnego pacjenta. Nowe akceptory doustnych środków antykoncepcyjnych należy rozpocząć od preparatów zawierających 0,035 mg lub mniej estrogenu.
Utrzymywanie się ryzyka choroby naczyniowej
Istnieją dwa badania, które wykazały utrzymywanie się ryzyka choroby naczyniowej u osób, które kiedykolwiek stosowały doustne środki antykoncepcyjne. W badaniu przeprowadzonym w Stanach Zjednoczonych ryzyko wystąpienia zawału mięśnia sercowego po odstawieniu doustnych środków antykoncepcyjnych utrzymuje się przez co najmniej 9 lat u kobiet w wieku od 40 do 49 lat, które stosowały doustne środki antykoncepcyjne przez co najmniej pięć lat, ale tego zwiększonego ryzyka nie wykazano inne grupy wiekowe (8). W innym badaniu w Wielkiej Brytanii ryzyko rozwoju choroby naczyń mózgowych utrzymywało się przez co najmniej 6 lat po odstawieniu doustnych środków antykoncepcyjnych, chociaż nadmierne ryzyko było bardzo małe (34). Jednak oba badania przeprowadzono z doustnymi preparatami antykoncepcyjnymi zawierającymi 50 mikrogramów lub więcej estrogenu.
Szacunki śmiertelności z powodu stosowania antykoncepcji
jednym badaniu zebrano dane z różnych źródeł, które oszacowały śmiertelność związaną z różnymi metodami antykoncepcji w różnym wieku (Tabela IV). Szacunki te obejmują łączne ryzyko zgonu związane z metodami antykoncepcji oraz ryzyko związane z ciążą w przypadku niepowodzenia metody. Każda metoda antykoncepcji ma swoje specyficzne korzyści i zagrożenia. W badaniu stwierdzono, że z wyjątkiem kobiet stosujących doustne środki antykoncepcyjne w wieku 35 lat i starszych, które palą i niepalących w wieku 40 lat, śmiertelność związana ze wszystkimi metodami kontroli urodzeń jest niska i niższa niż w przypadku porodu.
Obserwacja możliwego wzrostu ryzyka zgonu z wiekiem w przypadku stosowania doustnych środków antykoncepcyjnych opiera się na danych zebranych w latach 70-tych, ale nie zgłoszonych do 1983 roku (35). Jednak obecna praktyka kliniczna obejmuje stosowanie preparatów o niższej zawartości estrogenów w połączeniu ze starannym rozważeniem czynników ryzyka.
Ze względu na te zmiany w praktyce, a także z powodu pewnych ograniczonych nowych danych, które sugerują, że ryzyko chorób sercowo-naczyniowych przy stosowaniu doustnych środków antykoncepcyjnych może być obecnie mniejsze niż wcześniej obserwowane (100,101), Komitet Doradczy ds. Płodności i Leków Zdrowotnych dla Matki poproszono o dokonanie przeglądu tego tematu w 1989 r. Komitet stwierdził, że chociaż ryzyko chorób sercowo-naczyniowych może być zwiększone w przypadku stosowania doustnych środków antykoncepcyjnych po 40 roku życia u zdrowych kobiet niepalących (nawet w przypadku nowszych preparatów o niskiej dawce), istnieje również większe potencjalne ryzyko dla zdrowia związane z ciążą u starszych kobiet oraz z alternatywnymi zabiegami chirurgicznymi i medycznymi, które mogą być konieczne, jeśli takie kobiety nie mają dostępu do skutecznych i akceptowalnych środków antykoncepcji.
związku z tym Komitet zalecił, aby korzyści ze stosowania małych dawek doustnych środków antykoncepcyjnych przez zdrowe, niepalące kobiety w wieku powyżej 40 lat mogły przewyższać możliwe ryzyko. Oczywiście starsze kobiety, podobnie jak wszystkie kobiety stosujące doustne środki antykoncepcyjne, powinny przyjmować preparaty o najniższej możliwej dawce, które są skuteczne.
TABELA IV: ROCZNA LICZBA ZMORÓW ZWIĄZANYCH Z URODZENIEM LUB METODĄ ZWIĄZANYCH Z KONTROLĄ PŁODNOŚCI NA 100 000 NIEJAŁOWYCH KOBIET WEDŁUG METODY KONTROLI PŁODNOŚCI WEDŁUG WIEKU
Rak narządów rodnych i piersi
Przeprowadzono liczne badania epidemiologiczne dotyczące zachorowalności na raka piersi, trzonu macicy, jajnika i szyjki macicy u kobiet stosujących doustne środki antykoncepcyjne. Chociaż istnieją sprzeczne doniesienia, większość badań sugeruje, że stosowanie doustnych środków antykoncepcyjnych nie wiąże się z ogólnym wzrostem ryzyka zachorowania na raka piersi. Niektóre badania wykazały zwiększone względne ryzyko zachorowania na raka piersi, szczególnie w młodszym wieku. Wydaje się, że to zwiększone ryzyko względne jest związane z czasem użytkowania (36–43, 79–89).
Niektóre badania sugerują, że stosowanie doustnych środków antykoncepcyjnych wiązało się ze wzrostem ryzyka rozwoju śródnabłonkowej neoplazji szyjki macicy w niektórych populacjach kobiet (45–48). Jednak nadal istnieją kontrowersje dotyczące stopnia, w jakim takie odkrycia mogą wynikać z różnic w zachowaniach seksualnych i innych czynników.
Neoplazja wątroby
Łagodne gruczolaki wątroby są związane ze stosowaniem doustnych środków antykoncepcyjnych, chociaż występowanie łagodnych guzów jest rzadkie w Stanach Zjednoczonych. Obliczenia pośrednie oszacowały, że przypisane ryzyko mieści się w zakresie 3,3 przypadków/100 000 dla użytkowników, ryzyko to wzrasta po czterech lub więcej latach stosowania, zwłaszcza w przypadku doustnych środków antykoncepcyjnych o większej dawce (49). Pęknięcie rzadkich, łagodnych gruczolaków wątroby może spowodować zgon w wyniku krwotoku w jamie brzusznej (50,51).
Badania przeprowadzone w Wielkiej Brytanii wykazały zwiększone ryzyko zachorowania na raka wątrobowokomórkowego (52–54) u osób długotrwale stosujących doustne środki antykoncepcyjne (>8 lat). Jednak te nowotwory są niezwykle rzadkie w USA, a przypisywane ryzyko (nadmierna częstość występowania) nowotworów wątroby u stosujących doustne środki antykoncepcyjne wynosi mniej niż jeden na milion użytkowników.
Zmiany oczne
Istnieją doniesienia o klinicznych przypadkach zakrzepicy siatkówki związanej ze stosowaniem doustnych środków antykoncepcyjnych. Doustne środki antykoncepcyjne należy przerwać w przypadku niewyjaśnionej częściowej lub całkowitej utraty wzroku; początek wytrzeszczu lub podwójnego widzenia; papilledema; lub zmiany naczyniowe siatkówki. Niezwłocznie należy podjąć odpowiednie działania diagnostyczne i terapeutyczne.
Stosowanie doustnych środków antykoncepcyjnych przed lub podczas wczesnej ciąży
Obszerne badania epidemiologiczne nie wykazały zwiększonego ryzyka wad wrodzonych u kobiet, które stosowały doustne środki antykoncepcyjne przed zajściem w ciążę [55–57]. Badania również nie sugerują działania teratogennego, szczególnie w odniesieniu do anomalii serca i wad redukcji kończyn (55,56,58,59), gdy doustne środki antykoncepcyjne są nieumyślnie przyjmowane we wczesnej ciąży.
Podawanie doustnych środków antykoncepcyjnych w celu wywołania krwawienia z odstawienia nie powinno być stosowane jako test ciążowy. Doustnych środków antykoncepcyjnych nie należy stosować w czasie ciąży w celu leczenia zagrażającej lub nawykowej aborcji. Zaleca się, aby każda pacjentka, która opuściła dwa kolejne miesiączki, wykluczyła ciążę przed kontynuowaniem stosowania doustnej antykoncepcji. Jeśli pacjentka nie przestrzegała przepisanego schematu, należy rozważyć możliwość zajścia w ciążę w pierwszym pominiętym okresie. Stosowanie doustnych środków antykoncepcyjnych należy przerwać do momentu wykluczenia ciąży.
Choroba pęcherzyka żółciowego
Wcześniejsze badania wykazały zwiększone względne ryzyko operacji woreczka żółciowego w ciągu życia u kobiet stosujących doustne środki antykoncepcyjne i estrogeny (60, 61). Nowsze badania wykazały jednak, że względne ryzyko rozwoju choroby pęcherzyka żółciowego wśród stosujących doustne środki antykoncepcyjne może być minimalne [62–64]. Ostatnie ustalenia dotyczące minimalnego ryzyka mogą być związane ze stosowaniem doustnych preparatów antykoncepcyjnych zawierających niższe dawki hormonalne estrogenów i progestagenów.
Wpływ na metabolizm węglowodanów i lipidów
Wykazano, że doustne środki antykoncepcyjne powodują zmniejszenie tolerancji glukozy u znacznego odsetka użytkowników (17). Doustne środki antykoncepcyjne zawierające ponad 75 mikrogramów estrogenów powodują hiperinsulinizm, podczas gdy niższe dawki estrogenów powodują mniejszą nietolerancję glukozy (65). Progestageny zwiększają wydzielanie insuliny i powodują insulinooporność, efekt ten różni się w zależności od różnych czynników progestagennych (17,66). Jednak u kobiet bez cukrzycy doustne środki antykoncepcyjne wydają się nie mieć wpływu na stężenie glukozy we krwi na czczo (67). Ze względu na te wykazane efekty, kobiety w stanie przedcukrzycowym i cukrzycowym powinny być uważnie monitorowane podczas przyjmowania doustnych środków antykoncepcyjnych.
Niewielki odsetek kobiet będzie miał uporczywą hipertriglicerydemię podczas przyjmowania pigułki. Jak omówiono wcześniej (patrz OSTRZEŻENIA ), u kobiet stosujących doustne środki antykoncepcyjne zgłaszano zmiany stężenia triglicerydów i lipoprotein w surowicy.
Podwyższone ciśnienie krwi
Wzrost ciśnienia krwi odnotowano u kobiet stosujących doustne środki antykoncepcyjne (68), a wzrost ten jest bardziej prawdopodobny u starszych kobiet stosujących doustne środki antykoncepcyjne (69) oraz przy ich ciągłym stosowaniu (61). Dane z Royal College of General Practitioners (12) i późniejsze randomizowane badania wykazały, że częstość występowania nadciśnienia wzrasta wraz ze wzrostem ilości progestagenów.
Kobiety z nadciśnieniem w wywiadzie, chorobami związanymi z nadciśnieniem lub chorobą nerek [70] należy zachęcać do stosowania innej metody antykoncepcji. Jeśli kobiety zdecydują się na stosowanie doustnych środków antykoncepcyjnych, należy je ściśle monitorować, a w przypadku znacznego wzrostu ciśnienia krwi należy odstawić doustne środki antykoncepcyjne. U większości kobiet podwyższone ciśnienie krwi powraca do normy po zaprzestaniu stosowania doustnych środków antykoncepcyjnych (69) i nie ma różnicy w występowaniu nadciśnienia między kobietami, które nigdy nie stosowały i nie stosowały tej metody (68,70,71).
Ból głowy
Wystąpienie lub zaostrzenie migreny lub rozwój bólu głowy o nowym wzorze, który jest nawracający, uporczywy lub ciężki, wymaga przerwania stosowania doustnych środków antykoncepcyjnych i oceny przyczyny.
Nieprawidłowości związane z krwawieniem
Krwawienie śródcykliczne i plamienie są czasami spotykane u pacjentek stosujących doustne środki antykoncepcyjne, zwłaszcza w ciągu pierwszych trzech miesięcy stosowania. Należy wziąć pod uwagę przyczyny niehormonalne i podjąć odpowiednie środki diagnostyczne, aby wykluczyć nowotwór złośliwy lub ciążę w przypadku krwawienia międzymiesiączkowego, tak jak w przypadku każdego nieprawidłowego krwawienia z pochwy. Jeśli patologia została wykluczona, czas lub zmiana na inny preparat może rozwiązać problem. W przypadku braku miesiączki należy wykluczyć ciążę.
Niektóre kobiety mogą napotkać brak miesiączki lub oligomenorrhea po pigułce, zwłaszcza gdy taki stan występował wcześniej.
Ciąża pozamaciczna
W przypadku niepowodzeń antykoncepcji może wystąpić ciąża pozamaciczna i wewnątrzmaciczna.
ŚRODKI OSTROŻNOŚCI
Ogólny
Należy poinformować pacjentów, że ten produkt nie chroni przed zakażeniem wirusem HIV (AIDS) i innymi chorobami przenoszonymi drogą płciową.
Badanie fizykalne i obserwacja
Dobrą praktyką medyczną jest, aby wszystkie kobiety miały coroczny wywiad i badania fizykalne, w tym kobiety stosujące doustne środki antykoncepcyjne. Badanie fizykalne może jednak zostać odroczone do czasu rozpoczęcia stosowania doustnych środków antykoncepcyjnych, jeśli zażąda tego kobieta i lekarz uzna za stosowne. Badanie fizykalne powinno obejmować szczególne odniesienie do ciśnienia krwi, piersi, jamy brzusznej i narządów miednicy, w tym cytologię szyjki macicy oraz odpowiednie badania laboratoryjne. W przypadku niezdiagnozowanego, uporczywego lub nawracającego nieprawidłowego krwawienia z pochwy należy podjąć odpowiednie środki w celu wykluczenia nowotworu złośliwego. Kobiety z rodzinną historią raka piersi lub z guzkami piersi powinny być monitorowane ze szczególną uwagą.
Zaburzenia lipidowe
Kobiety leczone z powodu hiperlipidemii powinny być uważnie obserwowane, jeśli zdecydują się na stosowanie doustnych środków antykoncepcyjnych. Niektóre progestageny mogą podwyższać poziom LDL i mogą utrudniać kontrolę hiperlipidemii.
Funkcja wątroby
Jeśli u którejkolwiek kobiety przyjmującej takie leki rozwinie się żółtaczka, lek należy odstawić. Hormony steroidowe mogą być słabo metabolizowane u pacjentów z zaburzeniami czynności wątroby.
Zatrzymanie płynów
Doustne środki antykoncepcyjne mogą powodować zatrzymanie płynów w pewnym stopniu. Należy je przepisywać ostrożnie i tylko pod ścisłą kontrolą u pacjentów z chorobami, które mogą ulec pogorszeniu przez zatrzymanie płynów.
Zaburzenia emocjonalne
Kobiety z depresją w wywiadzie powinny być uważnie obserwowane i odstawić lek w przypadku nawrotu depresji w poważnym stopniu.
Szkła kontaktowe
Osoby noszące soczewki kontaktowe, u których wystąpią zmiany widzenia lub zmiany w tolerancji soczewek, powinny zostać ocenione przez okulistę.
Karcynogeneza
Widzieć OSTRZEŻENIA Sekcja.
Ciąża
Ciąża Kategoria X (patrz PRZECIWWSKAZANIA oraz OSTRZEŻENIA Sekcje).
Matki karmiące
W mleku matek karmiących wykryto niewielkie ilości doustnych steroidów antykoncepcyjnych i zgłoszono kilka działań niepożądanych u dziecka, w tym żółtaczkę i powiększenie piersi. Ponadto doustne środki antykoncepcyjne podawane w okresie poporodowym mogą zakłócać laktację poprzez zmniejszenie ilości i jakości mleka matki. Jeśli to możliwe, matce karmiącej piersią należy zalecić, aby nie stosowała doustnych środków antykoncepcyjnych, ale stosowała inne formy antykoncepcji do czasu całkowitego odstawienia dziecka od piersi.
Zastosowanie pediatryczne
Bezpieczeństwo i skuteczność tabletek Mircette® (dezogestrel/etynyloestradiol i etynyloestradiol) zostały ustalone u kobiet w wieku rozrodczym. Oczekuje się, że bezpieczeństwo i skuteczność będą takie same dla młodzieży poniżej 16 roku życia po okresie dojrzewania oraz dla użytkowników w wieku 16 lat i starszych. Stosowanie tego produktu przed pierwszą miesiączką nie jest wskazane.
Informacje dla pacjenta
Widzieć Etykietowanie pacjenta
BIBLIOGRAFIA
1. Hatcher RA, Trussell J, Stewart F i in. Technologia antykoncepcyjna: Seventeenth Revised Edition, New York: Irvington Publishers, 1998, w druku.
2. Stadel BV. Doustne środki antykoncepcyjne a choroby układu krążenia. (pkt. 1). N Engl J Med 1981; 305:612–618.
3. Stadel BV. Doustne środki antykoncepcyjne a choroby układu krążenia. (pkt. 2). N Engl J Med 1981; 305:672–677.
4. Adam SA, Thorogood M. Doustna antykoncepcja i zawał serca: efekty nowych preparatów i schematy przepisywania. Br J Obstet i Gynecol 1981; 88:838–845.
5. Mann JI, Inman WH. Doustne środki antykoncepcyjne i śmierć z powodu zawału mięśnia sercowego. br Med J 1975; 2(5965):245–248.
6. Mann JI, Vessey MP, Thorogood M, Doll R. Zawał mięśnia sercowego u młodych kobiet ze szczególnym uwzględnieniem praktyki antykoncepcji doustnej. br Med J 1975; 2(5956):241-245.
7. Badanie antykoncepcji doustnej Royal College of General Practitioners: Dalsze analizy śmiertelności wśród stosujących doustne środki antykoncepcyjne. Lancet 1981; 1:541–546.
8. Slone D, Shapiro S, Kaufman DW, Rosenberg L, Miettinen OS, Stolley PD. Ryzyko zawału mięśnia sercowego w związku z aktualnym i zaprzestaniem stosowania doustnych środków antykoncepcyjnych. N Engl J Med 1981; 305:420–424.
9. Poseł Vesseya. Hormony żeńskie a choroby naczyniowe — przegląd epidemiologiczny. br J Fam Plann 1980; 6:1-12.
10. Russell-Briefel RG, Ezzati TM, Fulwood R, Perlman JA, Murphy RS. Stan ryzyka sercowo-naczyniowego i stosowanie doustnych środków antykoncepcyjnych, Stany Zjednoczone, 1976-80. Zapobiec Med 1986; 15:352–362.
11. Goldbaum GM, Kendrick JS, Hogelin GC, Gentry EM. Względny wpływ palenia i stosowania doustnych środków antykoncepcyjnych na kobiety w Stanach Zjednoczonych. JAMA 1987; 258:1339–1342.
12. Layde PM, Beral V. Dalsze analizy śmiertelności u stosujących doustne środki antykoncepcyjne: Studium antykoncepcji doustnej Royal College General Practitioners. (Tabela 5) Lancet 1981; 1:541–546.
13. Knopp RH. Ryzyko miażdżycy: rola doustnych środków antykoncepcyjnych i estrogenów pomenopauzalnych. J Reprod Med 1986; 31(9) (Suplement): 913–921.
14. Krauss RM, Roy S, Mishell DR, Casagrande J, Pike MC. Wpływ dwóch doustnych środków antykoncepcyjnych o małej dawce na lipidy i lipoproteiny w surowicy: Zmiany różnicowe w podklasach lipoprotein o dużej gęstości. Am J Obstet 1983; 145:446–452.
15. Wahl P, Walden C, Knopp R, Hoover J, Wallace R, Heiss G, Rifkind B. Wpływ siły estrogenu / progestyny na cholesterol lipidów / lipoprotein. N Engl J Med 1983; 308:862–867.
16. Wynn V, Niththyananthan R. Wpływ progestyny w złożonych doustnych środkach antykoncepcyjnych na lipidy w surowicy ze szczególnym uwzględnieniem lipoprotein o dużej gęstości. Am J Obstet Gynecol 1982; 142:766–771.
17. Wynn V, Godsland I. Wpływ doustnych środków antykoncepcyjnych i metabolizm węglowodanów. J Reprod Med 1986; 31 (9) (Suplement):892–897.
18. LaRosa JC. Czynniki ryzyka miażdżycy w chorobach układu krążenia. J Reprod Med 1986; 31 (9) (Suplement):906-912.
19. Inman WH, poseł Vessey. Badanie zgonów z powodu zakrzepicy i zatorowości płucnej, wieńcowej i mózgowej u kobiet w wieku rozrodczym. br Med J 1968; 2 (5599): 193–199.
20. Maguire MG, Tonascia J, Sartwell PE, Stolley PD, Tockman MS. Zwiększone ryzyko zakrzepicy z powodu doustnych środków antykoncepcyjnych: kolejny raport. Am J Epidemiol 1979; 110 (2):188-195.
21. Pettiti DB, Wingerd J, Pellegrin F, Ramacharan S. Ryzyko chorób naczyń u kobiet: palenie, doustne środki antykoncepcyjne, estrogeny nie antykoncepcyjne i inne czynniki. JAMA 1979; 242:1150–1154.
22. Vessey MP, Doll R. Badanie związku między stosowaniem doustnych środków antykoncepcyjnych a chorobą zakrzepowo-zatorową. br Med J 1968; 2 (5599):199–205.
23. Vessey MP, Doll R. Badanie związku między stosowaniem doustnych środków antykoncepcyjnych a chorobą zakrzepowo-zatorową. Kolejny raport. br Med J 1969; 2 (5658):651–657.
24. Porter JB, Hunter JR, Danielson DA, Jick H, Stergachis A. Doustne środki antykoncepcyjne i choroba naczyń niezakończona zgonem — ostatnie doświadczenia. Obstet Gynecol 1982; 59 (3): 299–302.
25. Vessey M, Doll R, Peto R, Johnson B, Wiggins P. Długoterminowe badanie kontrolne kobiet stosujących różne metody antykoncepcji: raport okresowy. Nauki biospołeczne 1976; 8:375–427.
26. Royal College of General Practitioners: Doustne środki antykoncepcyjne, zakrzepica żylna i żylaki. J Royal Col Gen Pract 1978; 28:393–399.
27. Collaborative Group for the Study of Stroke in Young Women: Doustna antykoncepcja i zwiększone ryzyko niedokrwienia mózgu lub zakrzepicy. N Engl J Med 1973; 288:871–878.
28. Petitti DB, Wingerd J. Stosowanie doustnych środków antykoncepcyjnych, palenie papierosów i ryzyko krwotoku podpajęczynówkowego. Lancet 1978; 2:234–236.
29. Inman WH. Doustne środki antykoncepcyjne i śmiertelny krwotok podpajęczynówkowy. br. Med J 1979; 2 (6203): 1468–70.
30. Collaborative Group for the Study of Stroke in Young Women: Doustne środki antykoncepcyjne i udar u młodych kobiet: powiązane czynniki ryzyka. JAMA 1975; 231:718–722.
31. Inman WH, Vessey MP, Westerholm B, Engelund A. Choroba zakrzepowo-zatorowa a steroidowa zawartość doustnych środków antykoncepcyjnych. Raport dla Komisji Bezpieczeństwa Narkotyków. br. Med J 1970; 2:203–209.
32. Meade TW, Greenberg G, Thompson SG. Progestageny i reakcje sercowo-naczyniowe związane z doustnymi środkami antykoncepcyjnymi oraz porównanie bezpieczeństwa 50- i 35-mcg preparatów estrogenowych. br. Med J 1980; 280 (6224):1157–1161.
33. Kay CR. Progestageny i choroby tętnic — dowody z badań Royal College of General Practitioners' Study. Am J Obstet Gynecol 1982; 142:762–765.
34. Royal College of General Practitioners: Przypadki chorób tętnic wśród stosujących doustne środki antykoncepcyjne. J Royal Coll Gen Pract 1983; 33:75-82.
35. Ory HW. Śmiertelność związana z płodnością i kontrolą płodności: 1983. Perspektywy planowania rodziny 1983; 15:50–56.
36. The Cancer and Steroid Hormone Study of the Centers for Disease Control and the National Institute of Child Health and Human Development: Doustne środki antykoncepcyjne i ryzyko raka piersi. N Engl J Med 1986; 315:405–411.
37. Pike MC, Henderson BE, Krailo MD, Duke A, Roy S. Ryzyko raka piersi u młodych kobiet i stosowanie doustnych środków antykoncepcyjnych: możliwy efekt modyfikujący formulację i wiek stosowania. Lancet 1983; 2:926–929.
38. Paul C, Skegg DG, Spears GFS, Kaldor JM. Doustne środki antykoncepcyjne a rak piersi: badanie krajowe. br. Med J 1986; 293:723–725.
39. Miller DR, Rosenberg L, Kaufman DW, Schottenfeld D, Stolley PD, Shapiro S. Ryzyko raka piersi w odniesieniu do wczesnego stosowania doustnej antykoncepcji. Obstet Gynecol 1986; 68:863–868.
40. Olson H, Olson KL, Moller TR, Ranstam J, Holm P. Doustne stosowanie antykoncepcji i rak piersi u młodych kobiet w Szwecji (list). Lancet 1985; 2:748–749.
41. McPherson K, Vessey M, Neil A, Doll R, Jones L, Roberts M. Wczesne stosowanie antykoncepcji i rak piersi: wyniki innego badania kliniczno-kontrolnego. Br J Cancer 1987; 56:653-660
42. Huggins GR, Zucker PF. Doustne środki antykoncepcyjne i neoplazja: aktualizacja z 1987 roku. Fertil Steril 1987; 47:733–761.
43. McPherson K, Drife JO. Pigułka a rak piersi: skąd ta niepewność? br. Med J 1986; 293:709–710.
45. Ory H, Naib Z, Conger SB, Hatcher RA, Tyler CW. Wybór antykoncepcji i występowanie dysplazji szyjki macicy i raka in situ. Am J Obstet Gynecol 1976; 124:573–577.
46. Vessey MP, Lawless M, McPherson K, Yeates D. Neoplasia szyjki macicy i antykoncepcja: możliwy niekorzystny wpływ pigułki. Lancet 1983; 2:930.
47. Brinton LA, Huggins GR, Lehman HF, Malli K, Savitz DA, Trapido E, Rosenthal J, Hoover R. Długotrwałe stosowanie doustnych środków antykoncepcyjnych i ryzyko inwazyjnego raka szyjki macicy. Int J Rak 1986; 38:339–344.
48. WHO Collaborative Study of Neoplasia and Steroid Contraceptives: Inwazyjny rak szyjki macicy i złożone doustne środki antykoncepcyjne. br. Med J 1985; 209:961–965.
49. Rooks JB, Ory HW, Ishak KG, Strauss LT, Greenspan JR, Hill AP, Tyler CW. Epidemiologia gruczolaka wątrobowokomórkowego: rola stosowania doustnych środków antykoncepcyjnych. JAMA 1979; 242:644–648.
50. Bein NN, Goldsmith HS. Nawracające masywne krwotoki z łagodnych guzów wątroby wtórnych do doustnych środków antykoncepcyjnych. br J Surg 1977; 64:433–435.
51. Klatskin G. Guzy wątroby: możliwy związek ze stosowaniem doustnych środków antykoncepcyjnych. Gastroenterologia 1977; 73:386–394.
52. Henderson BE, Preston-Martin S, Edmondson HA, Peters RL, Pike MC. Rak wątrobowokomórkowy i doustne środki antykoncepcyjne. Br J Cancer 1983; 48:437–440.
53. Neuberger J, Forman D, Doll R, Williams R. Doustne środki antykoncepcyjne i rak wątrobowokomórkowy. br. Med J 1986; 292:1355–1357.
54. Forman D, Vincent TJ, Doll R. Rak wątroby i doustne środki antykoncepcyjne. br. Med J 1986; 292:1357–1361.
55. Harlap S, Eldor J. Narodziny po niepowodzeniu doustnej antykoncepcji. Obstet Gynecol 1980; 55:447–452.
56. Savolainen E, Saksela E, Saxen L. Zagrożenia teratogenne doustnych środków antykoncepcyjnych analizowane w krajowym rejestrze wad rozwojowych. Am J Obstet Gynecol 1981; 140:521–524.
57. Janerich DT, Piper JM, Glebatis DM. Doustne środki antykoncepcyjne a wady wrodzone. Am J Epidemiol 1980; 112:73–79.
58. Ferencz C, Matanoski GM, Wilson PD, Rubin JD, Neill CA, Gutberlet R. Terapia hormonalna matek i wrodzona choroba serca. Teratologia 1980; 21:225-239.
59. Rothman KJ, Fyler DC, Goldbatt A, Kreidberg MB. Hormony egzogenne i inne ekspozycje na leki dzieci z wrodzoną wadą serca. Am J Epidemiol 1979; 109:433–439.
60. Boston Collaborative Drug Surveillance Program: Doustne środki antykoncepcyjne i żylna choroba zakrzepowo-zatorowa, chirurgicznie potwierdzona choroba pęcherzyka żółciowego i guzy piersi. Lancet 1973; 1:1399–1404.
61. Royal College of General Practitioners: Doustne środki antykoncepcyjne i zdrowie. Nowy Jork, Pittman, 1974.
62. Layde PM, Vessey MP, Yeates D. Ryzyko choroby pęcherzyka żółciowego: badanie kohortowe młodych kobiet uczęszczających do klinik planowania rodziny. J Epidemiol Community Health 1982; 36:274–278.
63. Rzymska Grupa ds. Epidemiologii i Zapobiegania Kamicy żółciowej (GREPCO): Częstość występowania kamicy żółciowej w populacji dorosłych kobiet we Włoszech. Am J Epidemiol 1984; 119:796–805.
64. Strom BL, Tamragouri RT, Morse ML, Lazar EL, West SL, Stolley PD, Jones JK. Doustne środki antykoncepcyjne i inne czynniki ryzyka choroby pęcherzyka żółciowego. Clin Pharmacol Ther 1986; 39:335–341.
65. Wynn V, Adams PW, Godsland IF, Melrose J, Niththyananthan R, Oakley NW, Seedj A. Porównanie wpływu różnych złożonych doustnych preparatów antykoncepcyjnych na metabolizm węglowodanów i lipidów. Lancet 1979; 1:1045–1049.
66. Wynn V. Wpływ progesteronu i progestyn na metabolizm węglowodanów. W progesteronie i progesteronie. Pod redakcją Bardin CW, Milgrom E, Mauvis-Jarvis P. New York, Raven Press, 1983 s. 395-410.
67. Perlman JA, Roussell-Briefel RG, Ezzati TM, Lieberknecht G. Doustna tolerancja glukozy i siła doustnych progestagenów antykoncepcyjnych. J Chronic Dis 1985; 38:857–864.
68. Badanie antykoncepcji doustnej Royal College of General Practitioners: Wpływ składnika progestagenu w złożonych doustnych środkach antykoncepcyjnych na nadciśnienie i łagodną chorobę piersi. Lancet 1977;
69. Fisch IR, Frank J. Doustne środki antykoncepcyjne i ciśnienie krwi. JAMA 1977; 237:2499–2503.
70. Laragh AJ. Nadciśnienie wywołane doustnymi środkami antykoncepcyjnymi — dziewięć lat później. Am J Obstet Gynecol 1976; 126:141–147.
71. Ramcharan S, Peritz E, Pellegrin FA, Williams WT. Częstość występowania nadciśnienia w kohorcie badania nad lekami antykoncepcyjnymi Walnut Creek. W farmakologii steroidowych leków antykoncepcyjnych. Garattini S, Berendes HW. Wyd. Nowy Jork, Raven Press, 1977, s. 277-288. (Monografie Instytutu Badań Farmakologicznych Mario Negriego, Mediolan).
73. The Cancer and Steroid Hormone Study of the Centers for Disease Control and the National Institute of Child Health and Human Development: Doustne środki antykoncepcyjne a ryzyko raka jajnika. JAMA 1983; 249:1596–1599.
79. Schlesselman J, Stadel BV, Murray P, Lai S. Breast Cancer w odniesieniu do wczesnego stosowania doustnych środków antykoncepcyjnych 1988; 259:1828-1833.
80. Hennekens CH, Speizer FE, Lipnick RJ, Rosner B, Bain C, Belanger C, Stampfer MJ, Willett W, Peto R. Kontrolowane badanie przypadków stosowania doustnych środków antykoncepcyjnych i raka piersi. JNCI 1984; 72:39–42.
81. LaVecchia C, Decarli A, Fasoli M, Franceschi S, Gentile A, Negri E, Parazzini F, Tognoni G. Doustne środki antykoncepcyjne i nowotwory piersi i żeńskich narządów płciowych. Wyniki pośrednie z badania kliniczno-kontrolnego. Fr. J. Cancer 1986; 54:311–317.
82. Meirik O, Lund E, Adami H, Bergstrom R, Christoffersen T, Bergsjo P. Doustne środki antykoncepcyjne w raku piersi u młodych kobiet. Wspólne krajowe studium przypadku i kontroli w Szwecji i Norwegii. Lancet 1986; 11:650-654.
83. Kay CR, Hannaford PC. Rak piersi i pigułka — kolejny raport z badania antykoncepcji doustnej przeprowadzonego przez Royal College of General Practitioners. Fr. J. Cancer 1988; 58:675–680.
84. Stadel BV, Lai S, Schlesselman JJ, Murray P. Doustne środki antykoncepcyjne i przedmenopauzalny rak piersi u nieródek. Antykoncepcja 1988; 38:287–299.
85. Miller DR, Rosenberg L, Kaufman DW, Stolley P, Warshauer ME, Shapiro S. Rak piersi przed 45 rokiem życia i doustne środki antykoncepcyjne: Nowe wyniki. Jestem. J. Epidemiol 1989; 129:269–280.
86. UK National Case-Control Study Group, Stosowanie doustnych środków antykoncepcyjnych i ryzyko raka piersi u młodych kobiet. Lancet 1989; 1:973–982.
87. Schlesselman JJ. Rak piersi i układu rozrodczego w związku ze stosowaniem doustnych środków antykoncepcyjnych. Antykoncepcja 1989; 40:1–38.
88. Vessey MP, McPherson K, Villard-Mackintosh L, Yeates D. Doustne środki antykoncepcyjne i rak piersi: najnowsze odkrycia w dużym badaniu kohortowym. Fr. J. Cancer 1989; 59:613–617.
89. Jick SS, Walker AM, Stergachis A, Jick H. Doustne środki antykoncepcyjne i rak piersi. Fr. J. Cancer 1989; 59:618–621.
100. Porter JB, Hunter J, Jick H i in. Doustne środki antykoncepcyjne i choroba naczyń niezakończona zgonem. Obstet Gynecol 1985; 66:1–4.
101. Porter JB, Jick H, Walker AM. Śmiertelność wśród użytkowników doustnych środków antykoncepcyjnych. Obstet Gynecol 1987; 7029–32.
102. Jick H, Jick SS, Gurewich V, Myers MW, Vasilakis C. Ryzyko idiopatycznego zgonu sercowo-naczyniowego i żylnej choroby zakrzepowo-zatorowej niezakończonej zgonem u kobiet stosujących doustne środki antykoncepcyjne z różnymi składnikami progestagenu. Lancet, 1995; 346:1589–93.
103. Wspólne badanie Światowej Organizacji Zdrowia nad chorobami układu krążenia i antykoncepcją hormonów steroidowych. Wpływ różnych progestagenów w doustnych środkach antykoncepcyjnych o niskiej zawartości estrogenów na żylną chorobę zakrzepowo-zatorową. Lancet, 1995; 346:1582–88.
104. Spitzer WO, Lewis MA, Heinemann LAJ, Thorogood M, MacRae KD w imieniu Transnational Research Group on Oral Contraceptives and Health of Young Women. Doustne środki antykoncepcyjne trzeciej generacji a ryzyko żylnych zaburzeń zakrzepowo-zatorowych: międzynarodowe badanie kliniczno-kontrolne. br Med J, 1996; 312:83–88.
105. Christensen J, Petrenaite V, Atterman J, et al. Doustne środki antykoncepcyjne indukują metabolizm lamotryginy: dowody z podwójnie ślepej próby kontrolowanej placebo. Padaczka 2007;48(3):484-489.
PRZEDAWKOWAĆ
Poważne objawy chorobowe nie były zgłaszane po ostrym spożyciu dużych dawek doustnych środków antykoncepcyjnych przez małe dzieci. Przedawkowanie może powodować nudności, a u kobiet może wystąpić krwawienie z odstawienia.
Korzyści zdrowotne bez antykoncepcji
Następujące korzyści zdrowotne związane ze stosowaniem doustnych środków antykoncepcyjnych nie związane z antykoncepcją są poparte badaniami epidemiologicznymi, w których w dużej mierze wykorzystano doustne preparaty antykoncepcyjne zawierające estrogeny w dawkach przekraczających 0,035 mg etynyloestradiolu lub 0,05 mg mestranolu (73-78).
Wpływ na miesiączki
- zwiększona regularność cyklu miesiączkowego
- zmniejszona utrata krwi i zmniejszona częstość występowania niedokrwistości z niedoboru żelaza
- zmniejszona częstość występowania bolesnych miesiączek
Efekty związane z zahamowaniem owulacji
- zmniejszona częstość występowania czynnościowych torbieli jajników
- zmniejszona częstość występowania ciąż pozamacicznych
Efekty długotrwałego użytkowania
- zmniejszona częstość występowania gruczolakowłókniaków i choroby włóknisto-torbielowatej piersi
- zmniejszona częstość występowania ostrego zapalenia narządów miednicy mniejszej
- zmniejszona częstość występowania raka endometrium
- zmniejszona częstość występowania raka jajnika
PRZECIWWSKAZANIA
Doustnych środków antykoncepcyjnych nie należy stosować u kobiet, które obecnie cierpią na następujące schorzenia:
- Zakrzepowe zapalenie żył lub zaburzenia zakrzepowo-zatorowe
- Zakrzepowe zapalenie żył głębokich lub zaburzenia zakrzepowo-zatorowe w przeszłości
- Choroba naczyń mózgowych lub tętnic wieńcowych
- Rozpoznany lub podejrzewany rak piersi
- Rak endometrium lub inna znana lub podejrzewana nowotwór estrogenozależny
- Niezdiagnozowane nieprawidłowe krwawienie z narządów płciowych
- Żółtaczka cholestatyczna w ciąży lub żółtaczka po wcześniejszym stosowaniu tabletek
- gruczolaki lub raki wątroby
- Znana lub podejrzewana ciąża
FARMAKOLOGIA KLINICZNA
Złożone doustne środki antykoncepcyjne działają poprzez supresję gonadotropin. Chociaż głównym mechanizmem tego działania jest hamowanie owulacji, inne zmiany obejmują zmiany w śluzie szyjkowym (które zwiększają trudności w dostaniu się plemników do macicy) i endometrium (które zmniejszają prawdopodobieństwo implantacji).
Badania wiązania z receptorem, jak również badania na zwierzętach wykazały, że etonogestrel, biologicznie czynny metabolit dezogestrelu, łączy wysoką aktywność progestagenną z minimalną wewnętrzną androgennością [91,92]. Znaczenie tego ostatniego odkrycia u ludzi nie jest znane.
Farmakokinetyka
Wchłanianie
Desogestrel jest szybko i prawie całkowicie wchłaniany i przekształcany w etonogestrel, jego biologicznie czynny metabolit. Po podaniu doustnym względna biodostępność desogestrelu w porównaniu z roztworem, mierzona na podstawie stężenia etonogestrelu w surowicy, wynosi około 100%. Tabletki Mircette® (desogestrel/etynyloestradiol i etynyloestradiol) zapewniają dwa różne schematy podawania etynyloestradiolu; 0,02 mg w tabletce złożonej [biała] oraz 0,01 mg w żółtej tabletce. Etynyloestradiol jest szybko i prawie całkowicie wchłaniany. Po podaniu pojedynczej dawki tabletki złożonej Mircette® (kolor biały) względna biodostępność etynyloestradiolu wynosi około 93%, podczas gdy względna biodostępność tabletki 0,01 mg (kolor żółty) wynosi 99%. Nie oceniano wpływu pokarmu na biodostępność tabletek Mircette® po podaniu doustnym.
Farmakokinetykę etonogestrelu i etynyloestradiolu po wielokrotnym podaniu tabletek Mircette® określono podczas trzeciego cyklu u 17 pacjentów. Stężenia etonogestrelu i etynyloestradiolu w osoczu osiągnęły stan stacjonarny do dnia 21. AUC(0-24) dla etonogestrelu w stanie stacjonarnym w dniu 21. było około 2,2 razy większe niż AUC(0-24) w dniu 1. trzeciego cyklu . Parametry farmakokinetyczne etonogestrelu i etynyloestradiolu podczas trzeciego cyklu po wielokrotnym podaniu tabletek Mircette® podsumowano w Tabeli I.
TABELA I: ŚREDNIE (SD) PARAMETRY FARMAKOKINETYCZNE Mircette® W 28-DNIOWYM OKRESIE DAWKOWANIA W TRZECIM CYKLU (n=17).
Dystrybucja
Stwierdzono, że etonogestrel, aktywny metabolit dezogestrelu, wiąże się w 99% z białkami, głównie z globuliną wiążącą hormony płciowe (SHBG). Etynyloestradiol wiąże się w około 98,3%, głównie z albuminami osocza. Etynyloestradiol nie wiąże się z SHBG, ale indukuje syntezę SHBG. Desogestrel w połączeniu z etynyloestradiolem nie przeciwdziała wzrostowi SHBG indukowanemu przez estrogeny, co skutkuje niższym stężeniem wolnego testosteronu w surowicy (96-99).
Metabolizm
Desogestrel:
Dezogestrel jest szybko i całkowicie metabolizowany przez hydroksylację w błonie śluzowej jelit i po pierwszym przejściu przez wątrobę do etonogestrelu. Zidentyfikowano również inne metabolity (tj. 3α-OH-dezogestrel, 3β-OHdesogestrel i 3α-OH-5α-H-desogestrel) bez działania farmakologicznego i te metabolity mogą ulegać sprzęganiu z glukuronidami i siarczanami.
Etynyloestradiol:
Etynyloestradiol podlega w znacznym stopniu sprzężeniu przedukładowemu (metabolizm fazy II). Etynyloestradiol po ucieczce ze ściany jelita podlega metabolizmowi fazy I i koniugacji wątrobowej (metabolizm fazy II). Głównymi metabolitami fazy I są 2-OH-etynyloestradiol i 2-metoksyetynyloestradiol. Koniugaty siarczanowe i glukuronowe zarówno etynyloestradiolu, jak i metabolitów fazy I, które są wydalane z żółcią, mogą podlegać krążeniu jelitowo-wątrobowemu.
Wydalanie
Etonogestrel i etynyloestradiol są wydalane z moczem, żółcią i kałem. W stanie stacjonarnym, w 21. dniu, okres półtrwania etonogestrelu w fazie eliminacji wynosi 27,8±7,2 godzin, a okres półtrwania etynyloestradiolu w przypadku tabletki złożonej wynosi 23,9±25,5 godziny. Dla tabletki 0,01 mg etynyloestradiolu [żółty] okres półtrwania w fazie eliminacji w stanie stacjonarnym, w dniu 28, wynosi 18,9±8,3 godziny.
Specjalne populacje
Wyścig
Brak informacji pozwalających określić wpływ rasy na farmakokinetykę tabletek Mircette® (dezogestrel/etynyloestradiol i etynyloestradiol).
Niewydolność wątroby
Nie przeprowadzono żadnych formalnych badań oceniających wpływ choroby wątroby na rozmieszczenie Mircette®.
Niewydolność nerek
Nie przeprowadzono żadnych formalnych badań oceniających wpływ choroby nerek na rozmieszczenie Mircette®.
Interakcje między lekami
W literaturze opisano interakcje między desogestrelem/etynyloestradiolem a innymi lekami. Nie przeprowadzono formalnych badań dotyczących interakcji między lekami (patrz ŚRODKI OSTROŻNOŚCI Sekcja).
BIBLIOGRAFIA
90. Godsland, I in. Wpływ różnych preparatów doustnych środków antykoncepcyjnych na metabolizm lipidów i węglowodanów. N Engl J Med 1990; 323:1375–81.
91. Kloosterboer, HJ i in. Selektywność w wiązaniu progesteronu i receptora androgenowego progestagenów stosowanych w doustnej antykoncepcji. Antykoncepcja, 1988; 38:325–32.
92. Van der Vies, J i de Visser, J. Badania endokrynologiczne z desogestrelem. Arzneim. Forsch./Drug Res., 1983; 33(l), 2:231-6.
96. Cullberg, G i in. Wpływ kombinacji małych dawek desogestrelu i etynyloestradiolu na hirsutyzm, androgeny i globulinę wiążącą hormony płciowe u kobiet z zespołem policystycznych jajników. Acta Obstet Gynecol Scand, 1985; 64:195-202.
97. Jung-Hoffmann, C i Kuhl, H. Rozbieżne skutki dwóch doustnych środków antykoncepcyjnych o małej dawce na globulinę wiążącą hormony płciowe i wolny testosteron. AJOG, 1987; 156:199–203.
98. Hammond, G i in. Stężenia białka wiążącego steroidy w surowicy, dystrybucja progestagenów i biodostępność testosteronu podczas leczenia środkami antykoncepcyjnymi zawierającymi dezogestrel lub lewonorgestrel. Nawóz. Steryl., 1984; 42:44–51.
99. Palatsi, R i in. Testosteron całkowity i niezwiązany w surowicy oraz globulina wiążąca hormony płciowe (SHBG) u kobiet z trądzikiem leczonych dwoma różnymi doustnymi środkami antykoncepcyjnymi. Acta Derm Venereol, 1984; 64:517–23.
INFORMACJA O PACJENCIE
Mircette ® (dezogestrel/etynyloestradiol i etynyloestradiol) Tabletki
Ten produkt (jak wszystkie doustne środki antykoncepcyjne) ma na celu zapobieganie ciąży. Nie chroni przed zakażeniem wirusem HIV (AIDS) i innymi chorobami przenoszonymi drogą płciową.
UWAGA: To oznakowanie jest od czasu do czasu aktualizowane w miarę pojawiania się ważnych nowych informacji medycznych. Dlatego prosimy o uważne zapoznanie się z tym oznakowaniem.
OPIS
Następujący doustny produkt antykoncepcyjny zawiera kombinację progestyny i estrogenu, dwóch rodzajów żeńskich hormonów:
Każda biała tabletka zawiera 0,15 mg dezogestrelu i 0,02 mg etynyloestradiolu. Każda jasnozielona tabletka zawiera składniki obojętne, a każda żółta tabletka zawiera 0,01 mg etynyloestradiolu.
WPROWADZANIE
Każda kobieta, która rozważa stosowanie doustnych środków antykoncepcyjnych (pigułki antykoncepcyjnej lub pigułki), powinna rozumieć korzyści i ryzyko stosowania tej formy antykoncepcji. Ta ulotka zawiera wiele informacji potrzebnych do podjęcia tej decyzji, a także pomoże określić, czy istnieje ryzyko wystąpienia jakichkolwiek poważnych skutków ubocznych pigułki. Podpowie Ci, jak prawidłowo stosować pigułkę, aby była jak najskuteczniejsza. Ta ulotka nie zastępuje jednak uważnej dyskusji między Tobą a Twoim lekarzem lub pracownikiem służby zdrowia. Powinnaś przedyskutować z nim informacje zawarte w tej ulotce, zarówno na początku przyjmowania pigułki, jak i podczas kolejnych wizyt. Powinieneś również postępować zgodnie z zaleceniami lekarza lub pracownika służby zdrowia w zakresie regularnych kontroli podczas przyjmowania pigułek.
SKUTECZNOŚĆ DOUSTNYCH ŚRODKÓW ANTYKONCEPCYJNYCH
Doustne środki antykoncepcyjne lub „pigułki antykoncepcyjne” lub „pigułki” są stosowane w celu zapobiegania ciąży i są bardziej skuteczne niż inne niechirurgiczne metody antykoncepcji. Prawidłowo zażywane prawdopodobieństwo zajścia w ciążę wynosi mniej niż 1% (1 ciąża na 100 kobiet na rok stosowania) przy doskonałym stosowaniu, bez utraty jakichkolwiek tabletek. Typowe wskaźniki awaryjności wynoszą w rzeczywistości 5% rocznie. Szansa na zajście w ciążę wzrasta z każdą pominiętą pigułką podczas cyklu menstruacyjnego.
Dla porównania typowe wskaźniki niepowodzeń dla innych metod kontroli urodzeń w pierwszym roku użytkowania są następujące:
KTO NIE POWINIEN STOSOWAĆ DOUSTNYCH ŚRODKÓW ANTYKONCEPCYJNYCH?
Palenie papierosów zwiększa ryzyko poważnych sercowo-naczyniowych skutków ubocznych związanych ze stosowaniem doustnych środków antykoncepcyjnych. Ryzyko to wzrasta wraz z wiekiem i intensywnym paleniem (15 lub więcej papierosów dziennie) i jest dość wyraźne u kobiet powyżej 35 roku życia. Kobietom stosującym doustne środki antykoncepcyjne zdecydowanie odradza się palenie.
Niektóre kobiety nie powinny stosować pigułki. Na przykład nie należy przyjmować pigułki, jeśli jesteś w ciąży lub podejrzewasz, że możesz być w ciąży. Nie powinieneś również używać pigułki, jeśli masz którykolwiek z następujących stanów:
- Historia zawału serca lub udaru mózgu
- Zakrzepy krwi w nogach (zakrzepowe zapalenie żył), płucach (zatorowość płucna) lub oczach
- Historia zakrzepów krwi w głębokich żyłach nóg
- Ból w klatce piersiowej (dławica piersiowa)
- Rozpoznany lub podejrzewany rak piersi lub rak wyściółki macicy, szyjki macicy lub pochwy
- Niewyjaśnione krwawienie z pochwy (do czasu postawienia diagnozy przez lekarza)
- Zażółcenie białkówek oczu lub skóry (żółtaczka) podczas ciąży lub podczas wcześniejszego stosowania pigułki
- Guz wątroby (łagodny lub rakowy)
- Znana lub podejrzewana ciąża.
Poinformuj swojego lekarza lub pracownika służby zdrowia, jeśli kiedykolwiek miałeś którykolwiek z tych stanów. Twój lekarz lub pracownik służby zdrowia może zalecić inną metodę kontroli urodzeń.
INNE UWAGI PRZED ZAŻYCIEM DOUSTNYCH ŚRODKÓW ANTYKONCEPCYJNYCH
Poinformuj swojego lekarza lub pracownika służby zdrowia, jeśli masz:
- Guzki piersi, choroba włóknisto-torbielowa piersi, nieprawidłowe prześwietlenie piersi lub mammografia
- Cukrzyca
- Podwyższony poziom cholesterolu lub trójglicerydów
- Wysokie ciśnienie krwi
- Migrena lub inne bóle głowy lub padaczka
- Depresja
- Choroba pęcherzyka żółciowego, serca lub nerek
- Historia skąpych lub nieregularnych miesiączek.
Kobiety z którymkolwiek z tych schorzeń powinny być często sprawdzane przez swojego lekarza lub pracownika służby zdrowia, jeśli zdecydują się na stosowanie doustnych środków antykoncepcyjnych.
Pamiętaj również, aby poinformować lekarza lub dostawcę opieki zdrowotnej, jeśli palisz lub przyjmujesz jakiekolwiek leki.
RYZYKO STOSOWANIA DOUSTNYCH ŚRODKÓW ANTYKONCEPCYJNYCH
1. Ryzyko powstania zakrzepów krwi
Zakrzepy krwi i niedrożność naczyń krwionośnych są jednymi z najpoważniejszych skutków ubocznych przyjmowania doustnych środków antykoncepcyjnych i mogą powodować śmierć lub poważne kalectwo. W szczególności zakrzep w nodze może powodować zakrzepowe zapalenie żył, a zakrzep, który przemieszcza się do płuc, może spowodować nagłe zablokowanie naczynia przenoszącego krew do płuc. Ryzyko wystąpienia tych działań niepożądanych może być większe w przypadku doustnych środków antykoncepcyjnych zawierających dezogestrel, takich jak Mircette®, niż w przypadku niektórych innych tabletek o małej dawce. Rzadko zakrzepy pojawiają się w naczyniach krwionośnych oka i mogą powodować ślepotę, podwójne widzenie lub zaburzenia widzenia.
Jeśli przyjmujesz doustne środki antykoncepcyjne i potrzebujesz planowej operacji, musisz pozostać w łóżku z powodu przedłużającej się choroby lub niedawno urodziłaś dziecko, możesz być narażona na powstawanie zakrzepów krwi. Należy skonsultować się z lekarzem lub pracownikiem służby zdrowia w sprawie zaprzestania stosowania doustnych środków antykoncepcyjnych na trzy do czterech tygodni przed zabiegiem chirurgicznym i nie przyjmowania doustnych środków antykoncepcyjnych przez dwa tygodnie po operacji lub podczas leżenia w łóżku. Nie należy również przyjmować doustnych środków antykoncepcyjnych wkrótce po porodzie. Zaleca się odczekanie co najmniej czterech tygodni po porodzie, jeśli nie karmisz piersią lub cztery tygodnie po aborcji w drugim trymestrze ciąży. Jeśli karmisz piersią, powinnaś poczekać do momentu odstawienia dziecka przed zażyciem pigułki (patrz Karmienie piersią w OGÓLNE ŚRODKI OSTROŻNOŚCI ).
Ryzyko choroby układu krążenia u stosujących doustne środki antykoncepcyjne może być wyższe u kobiet stosujących duże dawki tabletek i może być większe wraz z dłuższym okresem stosowania doustnych środków antykoncepcyjnych. Ponadto niektóre z tych zwiększonych zagrożeń mogą utrzymywać się przez kilka lat po zaprzestaniu stosowania doustnych środków antykoncepcyjnych. Ryzyko żylnej choroby zakrzepowo-zatorowej związanej ze stosowaniem doustnych środków antykoncepcyjnych nie wzrasta wraz z długością stosowania i znika po zaprzestaniu stosowania pigułek. Ryzyko nieprawidłowego krzepnięcia krwi wzrasta wraz z wiekiem zarówno u kobiet stosujących, jak i niestosujących doustnych środków antykoncepcyjnych, ale zwiększone ryzyko związane z doustnymi środkami antykoncepcyjnymi wydaje się występować w każdym wieku. Szacuje się, że w przypadku kobiet w wieku od 20 do 44 lat około 1 na 2000 stosujących doustne środki antykoncepcyjne będzie każdego roku hospitalizowana z powodu nieprawidłowego krzepnięcia. Wśród nieużytkowników w tej samej grupie wiekowej około 1 na 20 000 byłaby hospitalizowana każdego roku. W przypadku kobiet stosujących doustne środki antykoncepcyjne oszacowano, że u kobiet w wieku od 15 do 34 lat ryzyko zgonu z powodu zaburzeń krążenia wynosi około 1 na 12 000 rocznie, podczas gdy w przypadku niestosujących antykoncepcji ryzyko zgonu wynosi około 1 na 50 000 na rok. W grupie wiekowej od 35 do 44 lat ryzyko szacuje się na około 1 na 2500 rocznie w przypadku stosowania doustnej antykoncepcji i około 1 na 10 000 rocznie w przypadku osób niestosujących.
2. Zawały serca i udary
Doustne środki antykoncepcyjne mogą zwiększać skłonność do udarów (zatrzymanie lub pęknięcie naczyń krwionośnych w mózgu) oraz dusznicy bolesnej i zawałów serca (zablokowanie naczyń krwionośnych w sercu). Każdy z tych stanów może spowodować śmierć lub poważne kalectwo.
Palenie znacznie zwiększa prawdopodobieństwo wystąpienia zawału serca i udaru mózgu. Co więcej, palenie i stosowanie doustnych środków antykoncepcyjnych znacznie zwiększa ryzyko zachorowania na choroby serca i zgonu.
3. Choroba pęcherzyka żółciowego
Osoby stosujące doustne środki antykoncepcyjne prawdopodobnie mają większe ryzyko wystąpienia choroby pęcherzyka żółciowego niż osoby niestosujące, chociaż ryzyko to może być związane z tabletkami zawierającymi duże dawki estrogenów.
4. Guzy wątroby
rzadkich przypadkach doustne środki antykoncepcyjne mogą powodować łagodne, ale niebezpieczne nowotwory wątroby. Te łagodne guzy wątroby mogą pękać i powodować śmiertelne krwawienie wewnętrzne. Ponadto w dwóch badaniach, w których stwierdzono, że kilka kobiet, u których rozwinęły się te bardzo rzadkie nowotwory, przez długi czas stosowało doustne środki antykoncepcyjne, znaleziono możliwy, ale nie określony związek między pigułkami antykoncepcyjnymi a nowotworami wątroby. Jednak nowotwory wątroby są niezwykle rzadkie. Szansa zachorowania na raka wątroby po zastosowaniu pigułki jest więc jeszcze rzadsza.
5. Rak narządów rodnych i piersi
Istnieje konflikt między badaniami dotyczącymi raka piersi a doustnymi środkami antykoncepcyjnymi. Niektóre badania wykazały wzrost ryzyka zachorowania na raka piersi, szczególnie w młodszym wieku. Wydaje się, że to zwiększone ryzyko jest związane z czasem użytkowania. Większość badań nie wykazała ogólnego wzrostu ryzyka zachorowania na raka piersi.
Niektóre badania wykazały wzrost zachorowalności na raka szyjki macicy u kobiet stosujących doustne środki antykoncepcyjne. Jednak odkrycie to może być związane z innymi czynnikami niż stosowanie doustnych środków antykoncepcyjnych. Nie ma wystarczających dowodów, aby wykluczyć możliwość, że pigułki mogą powodować takie nowotwory.
SZACOWANE RYZYKO ŚMIERCI ZE METODY KONTROLI URODZENIA LUB CIĄŻY
Wszystkie metody kontroli urodzeń i ciąży wiążą się z ryzykiem rozwoju pewnych chorób, które mogą prowadzić do kalectwa lub śmierci. Oszacowana liczba zgonów związanych z różnymi metodami kontroli urodzeń i ciąży została obliczona i przedstawiona w poniższej tabeli.
ROCZNA LICZBA ZMORÓW ZWIĄZANYCH Z URODZENIEM LUB METODĄ ZWIĄZANYCH Z KONTROLĄ PŁODNOŚCI NA 100 000 NIEJAŁOWYCH KOBIET WEDŁUG METODY KONTROLI PŁODNOŚCI WEDŁUG WIEKU
powyższej tabeli ryzyko zgonu z powodu jakiejkolwiek metody kontroli urodzeń jest mniejsze niż ryzyko porodu, z wyjątkiem kobiet stosujących doustne środki antykoncepcyjne w wieku powyżej 35 lat, które palą i stosują tabletki w wieku powyżej 40 lat, nawet jeśli nie palą. Z tabeli wynika, że w przypadku kobiet w wieku od 15 do 39 lat ryzyko zgonu było największe w przypadku ciąży (7 do 26 zgonów na 100 000 kobiet, w zależności od wieku). Wśród osób używających pigułek, które nie palą, ryzyko zgonu jest zawsze niższe niż związane z ciążą dla dowolnej grupy wiekowej, chociaż po 40 roku życia ryzyko wzrasta do 32 zgonów na 100 000 kobiet, w porównaniu do 28 związanych z ciążą w tym czasie wiek. Jednak w przypadku osób palących, które palą i są w wieku powyżej 35 lat, szacowana liczba zgonów przewyższa liczbę zgonów w przypadku innych metod kontroli urodzeń. Jeśli kobieta ma ponad 40 lat i pali, jej szacowane ryzyko śmierci jest czterokrotnie wyższe (117/100 000 kobiet) niż szacowane ryzyko związane z ciążą (28/100 000 kobiet) w tej grupie wiekowej.
Sugestia, że kobiety po 40. roku życia, które nie palą, nie powinny przyjmować doustnych środków antykoncepcyjnych, opiera się na informacjach ze starszych tabletek o dużej dawce i na mniej selektywnym stosowaniu tabletek niż jest to praktykowane obecnie. Komitet Doradczy FDA omówił tę kwestię w 1989 r. i zalecił, aby korzyści płynące ze stosowania doustnych środków antykoncepcyjnych przez zdrowe, niepalące kobiety w wieku powyżej 40 lat mogły przeważać nad możliwymi zagrożeniami. Jednak wszystkie kobiety, zwłaszcza starsze, są ostrzegane przed stosowaniem pigułki o najniższej dawce, która jest skuteczna.
SYGNAŁY OSTRZEGAWCZE
Jeśli którykolwiek z tych działań niepożądanych wystąpi podczas przyjmowania doustnych środków antykoncepcyjnych, natychmiast skontaktuj się z lekarzem lub pracownikiem służby zdrowia:
- Ostry ból w klatce piersiowej, kaszel krwi lub nagła duszność (wskazująca na możliwy zakrzep w płucach)
- Ból łydki (wskazujący na możliwy zakrzep w nodze)
- Miażdżący ból w klatce piersiowej lub ciężkość w klatce piersiowej (wskazujące na możliwy zawał serca)
- Nagły silny ból głowy lub wymioty, zawroty głowy lub omdlenia, zaburzenia widzenia lub mowy, osłabienie lub drętwienie ręki lub nogi (wskazujące na możliwy udar)
- Nagła częściowa lub całkowita utrata wzroku (wskazująca na możliwy zakrzep w oku)
- Guzki piersi (wskazujące na możliwy rak piersi lub chorobę włóknisto-torbielowatą piersi; poproś lekarza lub pracownika służby zdrowia, aby pokazał ci, jak badać piersi)
- Silny ból lub tkliwość w okolicy żołądka (wskazująca na możliwe pęknięcie guza wątroby)
- Trudności ze snem, osłabienie, brak energii, zmęczenie lub zmiana nastroju (prawdopodobnie wskazujące na ciężką depresję)
- Żółtaczka lub zażółcenie skóry lub gałek ocznych, któremu często towarzyszy gorączka, zmęczenie, utrata apetytu, ciemne zabarwienie moczu lub jasne wypróżnienia (wskazujące na możliwe problemy z wątrobą).
SKUTKI UBOCZNE DOUSTNYCH ŚRODKÓW ANTYKONCEPCYJNYCH
1. Krwawienie z pochwy
Podczas przyjmowania tabletek może wystąpić nieregularne krwawienie lub plamienie z pochwy. Nieregularne krwawienie może różnić się od lekkiego zabarwienia między miesiączkami do przełomowego krwawienia, które jest przepływem podobnym do zwykłego miesiączki. Nieregularne krwawienie występuje najczęściej w ciągu pierwszych kilku miesięcy stosowania doustnych środków antykoncepcyjnych, ale może również wystąpić po pewnym czasie przyjmowania pigułki. Takie krwawienie może być tymczasowe i zwykle nie wskazuje na poważne problemy. Ważne jest, aby kontynuować przyjmowanie tabletek zgodnie z harmonogramem. Jeśli krwawienie występuje w więcej niż jednym cyklu lub trwa dłużej niż kilka dni, porozmawiaj ze swoim lekarzem lub pracownikiem służby zdrowia.
2. Soczewki kontaktowe
Jeśli nosisz soczewki kontaktowe i zauważysz zmianę widzenia lub niemożność noszenia soczewek, skontaktuj się z lekarzem lub pracownikiem służby zdrowia.
3. Retencja płynów
Doustne środki antykoncepcyjne mogą powodować obrzęk (zatrzymanie płynów) z obrzękiem palców lub kostek i mogą podnosić ciśnienie krwi. Jeśli wystąpi zatrzymanie płynów, skontaktuj się z lekarzem lub pracownikiem służby zdrowia.
4. Melasma
Możliwe jest nierównomierne ciemnienie skóry, szczególnie twarzy.
5. Inne skutki uboczne
Inne działania niepożądane mogą obejmować nudności i wymioty, zmiany apetytu, bóle głowy, nerwowość, depresję, zawroty głowy, wypadanie włosów na głowie, wysypkę i infekcje pochwy.
Jeśli którykolwiek z tych działań niepożądanych Cię niepokoi, skontaktuj się z lekarzem lub lekarzem.
OGÓLNE ŚRODKI OSTROŻNOŚCI
1. Brakujące miesiączki i stosowanie doustnych środków antykoncepcyjnych przed lub w trakcie wczesnej ciąży
Może się zdarzyć, że nie będziesz regularnie miesiączkować po zakończeniu cyklu przyjmowania tabletek. Jeśli regularnie brałaś tabletki i opuściłaś jedną miesiączkę, kontynuuj przyjmowanie tabletek w następnym cyklu, ale pamiętaj, aby poinformować o tym swojego lekarza lub pracownika służby zdrowia, zanim to zrobisz. Jeśli nie przyjmowałaś tabletek codziennie zgodnie z zaleceniami i opuściłaś miesiączkę lub jeśli opuściłaś dwie kolejne miesiączki, możesz być w ciąży. Natychmiast skontaktuj się z lekarzem lub pracownikiem służby zdrowia, aby ustalić, czy jesteś w ciąży. Nie kontynuuj przyjmowania doustnych środków antykoncepcyjnych, dopóki nie upewnisz się, że nie jesteś w ciąży, ale kontynuuj stosowanie innej metody antykoncepcji.
Nie ma jednoznacznych dowodów na to, że stosowanie doustnej antykoncepcji wiąże się ze wzrostem wad wrodzonych, gdy jest przyjmowane nieumyślnie we wczesnej ciąży. Wcześniej w kilku badaniach donoszono, że doustne środki antykoncepcyjne mogą wiązać się z wadami wrodzonymi, ale badania te nie zostały potwierdzone. Niemniej jednak doustnych środków antykoncepcyjnych ani żadnych innych leków nie należy stosować w okresie ciąży, chyba że jest to bezwzględnie konieczne i przepisane przez lekarza lub pracownika służby zdrowia. Należy skonsultować się z lekarzem lub pracownikiem służby zdrowia na temat zagrożeń dla nienarodzonego dziecka związanych z jakimikolwiek lekami przyjmowanymi podczas ciąży.
2. Podczas karmienia piersią
Jeśli karmisz piersią, skonsultuj się z lekarzem lub pracownikiem służby zdrowia przed rozpoczęciem stosowania doustnych środków antykoncepcyjnych. Część leku zostanie przekazana dziecku wraz z mlekiem. Zgłoszono kilka działań niepożądanych u dziecka, w tym zażółcenie skóry (żółtaczka) i powiększenie piersi. Ponadto doustne środki antykoncepcyjne mogą zmniejszać ilość i jakość mleka. Jeśli to możliwe, nie stosuj doustnych środków antykoncepcyjnych podczas karmienia piersią. Należy stosować inną metodę antykoncepcji, ponieważ karmienie piersią zapewnia tylko częściową ochronę przed zajściem w ciążę, a ta częściowa ochrona znacznie się zmniejsza, gdy karmisz piersią przez dłuższy czas.
Powinnaś rozważyć rozpoczęcie stosowania doustnych środków antykoncepcyjnych dopiero po całkowitym odstawieniu dziecka od piersi.
3. Testy laboratoryjne
Jeśli masz zaplanowane badania laboratoryjne, powiedz swojemu lekarzowi lub pracownikowi służby zdrowia, że zażywasz tabletki antykoncepcyjne. Pigułki antykoncepcyjne mogą mieć wpływ na niektóre badania krwi.
4. Interakcje leków
Niektóre leki mogą wchodzić w interakcje z tabletkami antykoncepcyjnymi, aby były mniej skuteczne w zapobieganiu ciąży lub powodować wzrost krwawienia międzymiesiączkowego. Takie leki obejmują ryfampicynę, leki stosowane w padaczce, takie jak barbiturany (na przykład fenobarbital), fenytoinę (Dilantin® to jedna marka tego leku), fenylobutazon (Butazolidin® to jedna marka) i prawdopodobnie niektóre antybiotyki. Może zaistnieć potrzeba stosowania dodatkowej antykoncepcji w przypadku przyjmowania leków, które mogą zmniejszać skuteczność doustnych środków antykoncepcyjnych.
Tabletki antykoncepcyjne mogą wchodzić w interakcje z lamotryginą, lekiem przeciwdrgawkowym stosowanym w leczeniu padaczki. Może to zwiększyć ryzyko wystąpienia drgawek, dlatego lekarz może potrzebować dostosować dawkę lamotryginy.
Niektóre leki mogą zmniejszać skuteczność pigułek antykoncepcyjnych, w tym:
- Barbiturany
- Bozentan
- Karbamazepina
- Felbamate
- Gryzeofulwina
- Okskarbazepina
- Fenytoina
- ryfampicyna
- ziele dziurawca
- Topiramat
Podobnie jak w przypadku wszystkich produktów na receptę, powinieneś powiadomić swojego lekarza o wszelkich innych lekach i produktach ziołowych, które przyjmujesz. Może być konieczne stosowanie barierowych środków antykoncepcyjnych podczas przyjmowania leków lub produktów, które mogą zmniejszać skuteczność pigułek antykoncepcyjnych.
5. Choroby przenoszone drogą płciową
Ten produkt (jak wszystkie doustne środki antykoncepcyjne) ma na celu zapobieganie ciąży. Nie chroni przed przenoszeniem HIV (AIDS) i innymi chorobami przenoszonymi drogą płciową, takimi jak chlamydia, opryszczka narządów płciowych, brodawki narządów płciowych, rzeżączka, zapalenie wątroby typu B i kiła.
JAK ZAŻYWAĆ PIGUŁKĘ?
WAŻNE PUNKTY DO PAMIĘTANIA
ZANIM ZACZNIESZ ZAŻYWAĆ PIGUŁKI:
1. NALEŻY PRZECZYTAĆ NINIEJSZE INSTRUKCJE:
Zanim zaczniesz brać tabletki.
Zawsze, gdy nie wiesz, co robić.
2. WŁAŚCIWYM SPOSOBEM ZAŻYCIA PIGUŁKI JEST ZAŻYCIE JEDNEJ TABLETKI CODZIENNIE O TEJ SAMEJ CZASIE.
Jeśli zapomnisz o pigułkach, możesz zajść w ciążę. Obejmuje to późne rozpoczęcie paczki.
Im więcej tabletek przegapisz, tym większe prawdopodobieństwo, że zajdziesz w ciążę.
3. WIELE KOBIET MA PLAMIĘ LUB ŚWIATŁO KRWAWIĄCE LUB MOŻE WYCZUWAĆ CHOROBY NA ŻOŁĄDEK PODCZAS PIERWSZEGO 1–3 OPAKOWAŃ TABLETEK.
Jeśli czujesz się chory na żołądek, nie przestawaj zażywać pigułki. Problem zazwyczaj znika. Jeśli nie zniknie, skonsultuj się z lekarzem lub lekarzem.
4. BRAKUJĄCE TABLETKI MOGĄ RÓWNIEŻ SPOWODOWAĆ PLAMIENIE LUB ŚWIATŁE KRWAWIENIE, nawet jeśli nadrobisz te pominięte tabletki.
W dni, w których bierzesz 2 tabletki, aby nadrobić pominięte tabletki, możesz również czuć się trochę chory na żołądek.
5. JEŚLI MASZ WYMIARY LUB BIEGUNKI z jakiegokolwiek powodu, lub JEŚLI PRZYJMUJESZ NIEKTÓRE LEKI, w tym niektóre antybiotyki, twoje pigułki mogą nie działać tak dobrze.
Użyj metody zapasowej (takiej jak prezerwatywy, pianka lub gąbka), dopóki nie skontaktujesz się z lekarzem lub pracownikiem służby zdrowia.
6. JEŚLI MASZ PROBLEM Z PAMIĘTANIEM O ZAŻYCIU PIGUŁKI, porozmawiaj ze swoim lekarzem lub pracownikiem służby zdrowia o tym, jak ułatwić branie pigułek lub o zastosowaniu innej metody antykoncepcji.
7. JEŚLI MASZ JAKIEKOLWIEK PYTANIA LUB NIE MASZ PEWNOŚCI CO DO INFORMACJI ZAWARTYCH W TEJ ULOTCE, zadzwoń do swojego lekarza lub pracownika służby zdrowia.
ZANIM ZACZNIESZ ZAŻYWAĆ PIGUŁKI
8. Zdecyduj, o której porze dnia chcesz wziąć pigułkę.
Ważne jest, aby przyjmować go codziennie o tej samej porze.
8. ZOBACZ SWOJE PAKIET PIGUŁEK: BĘDZIE MIEĆ 28 PIGUŁEK:
To 28-tabletkowe opakowanie zawiera 26 „aktywnych” [białych i żółtych] tabletek (z hormonami) i 2 „nieaktywne” [jasnozielone] tabletki (bez hormonów).
10. ZNAJDŹ RÓWNIEŻ:
1) gdzie na opakowaniu zacząć brać tabletki,
2) w jakiej kolejności brać tabletki (kieruj się strzałkami) i
3) numery tygodni, jak pokazano na poniższym obrazku.
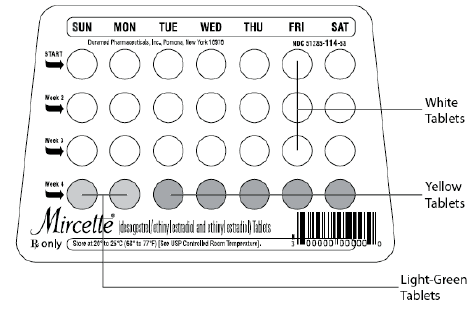
11. UPEWNIJ SIĘ, ŻE MASZ GOTOWY PRZEZ CAŁY CZAS:
INNY RODZAJ KONTROLI URODZENIA (taki jak prezerwatywy, pianka lub gąbka) do wykorzystania jako wsparcie w przypadku pominięcia tabletek.
DODATKOWE, PEŁNE PAKIET PIGUŁEK.
KIEDY ZACZĄĆ PIERWSZE PACZKI PIGUŁEK?
Masz wybór, w którym dniu rozpocząć przyjmowanie pierwszej paczki tabletek. Zdecyduj ze swoim lekarzem lub lekarzem, który dzień jest dla Ciebie najlepszy. Wybierz porę dnia, która będzie łatwa do zapamiętania.
DZIEŃ 1 START
12. Wybierz pasek z etykietą dnia, który zaczyna się od pierwszego dnia miesiączki (jest to dzień, w którym zaczyna się krwawienie lub plamienie, nawet jeśli zaczyna się prawie północ).
13. Umieścić pasek z etykietą dnia w dozowniku tabletek cyklicznych na obszarze z nadrukowanymi dniami tygodnia (począwszy od niedzieli).
Uwaga: Jeśli pierwszym dniem okresu jest niedziela, możesz pominąć kroki #1 i #2.
14. Zażyj pierwszą „aktywną” [białą] tabletkę z pierwszego opakowania w ciągu pierwszych 24 godzin miesiączki.
15. Nie będziesz musiała stosować dodatkowej metody antykoncepcji, ponieważ zaczynasz przyjmowanie pigułek na początku okresu.
NIEDZIELA START
16. Zażyj pierwszą „aktywną” [białą] pigułkę z pierwszego opakowania w niedzielę po rozpoczęciu miesiączki, nawet jeśli nadal krwawisz. Jeśli twój okres zaczyna się w niedzielę, zacznij paczkę tego samego dnia.
17. Użyj innej metody kontroli urodzeń jako metody dodatkowej, jeśli uprawiasz seks w dowolnym momencie od niedzieli, w której zaczynasz pierwszą paczkę, do następnej niedzieli (7 dni). Prezerwatywy, pianka lub gąbka to dobre zapasowe metody kontroli urodzeń.
CO ROBIĆ W MIESIĄCU?
18. PRZYJMOWAĆ JEDNĄ PIGUŁKĘ O TYM SAMYM CZASIE KAŻDEGO DNIA, AŻ OPAKOWANIE OPUSZCZA.
Nie pomijaj tabletek, nawet jeśli zauważysz lub krwawisz między miesiączkami lub masz mdłości w żołądku (nudności).
Nie pomijaj tabletek, nawet jeśli nie uprawiasz seksu zbyt często.
19. KIEDY SKOŃCZYSZ PACZKĘ LUB ZMIANIE MARKI PIGUŁEK:
21 tabletek : Odczekaj 7 dni, aby rozpocząć kolejną paczkę. Prawdopodobnie będziesz mieć okres w tym tygodniu. Upewnij się, że między 21-dniowymi paczkami nie mija więcej niż 7 dni.
28 tabletek : Rozpocznij kolejną paczkę następnego dnia po ostatniej pigułce. Nie czekaj żadnych dni między paczkami.
CO ZROBIĆ, JEŚLI TĘPISZ PIGUŁKI
Jeśli PRZEGRASZ 1 „aktywną” [białą] pigułkę:
20. Weź to, jak tylko sobie przypomnisz. Zażyj następną pigułkę o zwykłej porze. Oznacza to, że bierzesz 2 tabletki w ciągu 1 dnia.
21. Nie musisz stosować zapasowej metody antykoncepcji, jeśli uprawiasz seks. Jeśli ZOBACZYSZ 2 „aktywne” [białe] pigułki z rzędu w 1 LUB 2 TYGODNIU opakowania:
22. Weź 2 tabletki w dniu, który pamiętasz i 2 tabletki następnego dnia.
23. Następnie zażywaj 1 tabletkę dziennie, aż skończysz opakowanie.
24. MOŻESZ ZARODZIĆ W CIĄŻĘ, jeśli będziesz uprawiać seks w ciągu 7 dni od pominięcia tabletek. MUSISZ użyć innej metody kontroli urodzeń (np. prezerwatywy, pianki lub gąbki) jako metody zapasowej przez te 7 dni.
Jeśli przegapisz 2 „aktywne” [białe] pigułki z rzędu w TYGODNIU 3:
25. Jeśli jesteś Starterem pierwszego dnia:
WYRZUCAJ resztę opakowania tabletek i rozpocznij nowe opakowanie tego samego dnia.
Jeśli jesteś Niedzielnym Starterem:
Przyjmuj 1 tabletkę codziennie do niedzieli.
W niedzielę WYRZUCAJ resztę paczki i jeszcze tego samego dnia rozpocznij nową paczkę tabletek.
26. Możesz nie mieć swojego okresu w tym miesiącu, ale jest to oczekiwane. Jeśli jednak przegapisz miesiączkę 2 miesiące z rzędu, skontaktuj się z lekarzem lub lekarzem, ponieważ możesz być w ciąży.
27. MOŻESZ ZARODZIĆ W CIĄŻĘ, jeśli będziesz uprawiać seks w ciągu 7 dni od pominięcia tabletek. MUSISZ użyć innej metody kontroli urodzeń (np. prezerwatywy, pianki lub gąbki) jako metody zapasowej przez te 7 dni.
Jeśli ty MISTRZ 3 LUB WIĘCEJ „aktywne” [białe] tabletki z rzędu (w ciągu pierwszych 3 tygodni):
28. Jeśli jesteś Starterem pierwszego dnia:
WYRZUCAJ resztę opakowania tabletek i rozpocznij nowe opakowanie tego samego dnia.
Jeśli jesteś Niedzielnym Starterem:
Przyjmuj 1 tabletkę codziennie do niedzieli.
W niedzielę WYRZUCAJ resztę paczki i jeszcze tego samego dnia rozpocznij nową paczkę tabletek.
29. Możesz nie mieć swojego okresu w tym miesiącu, ale jest to oczekiwane. Jeśli jednak przegapisz miesiączkę 2 miesiące z rzędu, skontaktuj się z lekarzem lub lekarzem, ponieważ możesz być w ciąży.
30. MOŻESZ ZARODZIĆ W CIĄŻĘ, jeśli będziesz uprawiać seks w ciągu 7 dni od pominięcia tabletek. MUSISZ użyć innej metody kontroli urodzeń (np. prezerwatywy, pianki lub gąbki) jako metody zapasowej przez te 7 dni.
PRZYPOMNIENIE DLA OSÓB Z 28-DNIOWYMI PAKIETAMI
Jeśli zapomnisz którejkolwiek z 2 [jasnozielonych] lub 5 [żółtych] tabletek w tygodniu 4:
WYRZUCAJ pigułki, które przegapiłeś.
Przyjmuj 1 tabletkę dziennie, aż opakowanie będzie puste.
Nie potrzebujesz metody zapasowej.
WRESZCIE, JEŚLI WCIĄŻ NIE JESTEŚ PEWIEN, CO ZROBIĆ W SPRAWIE PIGUŁEK, KTÓRE POMINĘŁEŚ
Używaj METODY ZAPASOWEJ za każdym razem, gdy uprawiasz seks.
PRZYJMUJ JEDNĄ „AKTYWNĄ” [BIAŁĄ] PIGUŁKĘ KAŻDEGO DNIA, aż będziesz mógł skontaktować się z lekarzem lub pracownikiem służby zdrowia.
CIĄŻA Z POWODU NIEPOWODZENIA PIGUŁKI
Częstość nieskuteczności pigułki skutkującej ciążą wynosi około jeden procent (tj. jedna ciąża na 100 kobiet na rok), jeśli przyjmuje się ją codziennie zgodnie z zaleceniami, ale bardziej typowe wskaźniki niepowodzeń wynoszą około 5%. Jeśli wystąpi awaria, ryzyko dla płodu jest minimalne.
CIĄŻA PO ODSTĄPIENIU PIGUŁKI
Po zaprzestaniu stosowania doustnych środków antykoncepcyjnych może wystąpić pewne opóźnienie w zajściu w ciążę, zwłaszcza jeśli przed zastosowaniem doustnych środków antykoncepcyjnych wystąpiła nieregularna miesiączka. Wskazane może być odłożenie poczęcia do czasu, aż zaczniesz regularnie miesiączkować po zaprzestaniu przyjmowania pigułki i pragnieniu zajścia w ciążę.
Wydaje się, że nie ma wzrostu wad wrodzonych u noworodków, gdy ciąża pojawia się wkrótce po odstawieniu pigułki.
PRZEDAWKOWANIE
Nie zgłaszano poważnych skutków ubocznych po spożyciu dużych dawek doustnych środków antykoncepcyjnych przez małe dzieci. Przedawkowanie może powodować nudności i krwawienie z odstawienia u kobiet. W przypadku przedawkowania należy skontaktować się z lekarzem, pracownikiem służby zdrowia lub farmaceutą.
INNE INFORMACJE
Twój lekarz lub pracownik służby zdrowia przeprowadzi wywiad medyczny i rodzinny przed przepisaniem doustnych środków antykoncepcyjnych i zbada cię. Badanie fizykalne może zostać przełożone na inny termin, jeśli o to poprosisz, a Twój lekarz lub świadczeniodawca uzna, że odroczenie jest dobrą praktyką lekarską. Powinieneś być ponownie badany co najmniej raz w roku. Pamiętaj, aby poinformować swojego lekarza lub pracownika służby zdrowia, jeśli w rodzinie występuje którykolwiek z warunków wymienionych wcześniej w tej ulotce. Pamiętaj, aby odbyć wszystkie wizyty u lekarza lub pracownika służby zdrowia, ponieważ jest to czas, aby ustalić, czy występują wczesne oznaki skutków ubocznych stosowania doustnych środków antykoncepcyjnych.
Nie należy stosować leku w żadnym innym stanie niż ten, na który został przepisany. Ten lek został przepisany specjalnie dla Ciebie; nie podawaj go innym, którzy mogą chcieć pigułek antykoncepcyjnych.
KORZYŚCI ZDROWOTNE Z DOUSTNYCH ŚRODKÓW ANTYKONCEPCYJNYCH
Oprócz zapobiegania ciąży stosowanie złożonych doustnych środków antykoncepcyjnych może przynieść pewne korzyści. Oni są:
- cykle menstruacyjne mogą stać się bardziej regularne.
- przepływ krwi podczas menstruacji może być lżejszy i może być tracone mniej żelaza. Dlatego mniej prawdopodobne jest wystąpienie niedokrwistości spowodowanej niedoborem żelaza.
- ból lub inne objawy podczas menstruacji mogą występować rzadziej.
- Ciąża pozamaciczna (jajowodowa) może występować rzadziej.
- torbiele lub guzki nienowotworowe w piersi mogą występować rzadziej.
- ostra choroba zapalna miednicy może występować rzadziej.
- stosowanie doustnych środków antykoncepcyjnych może zapewnić pewną ochronę przed rozwojem dwóch form raka: raka jajników i raka wyściółki macicy.
Jeśli chcesz uzyskać więcej informacji na temat pigułek antykoncepcyjnych, zapytaj swojego lekarza, pracownika służby zdrowia lub farmaceutę. Mają bardziej techniczną ulotkę zwaną Przepisywaniem, którą możesz przeczytać.
