Prednisolone 20mg, 40mg, 5mg, 10mg Zastosowanie, skutki uboczne i dawkowanie. Cena w aptece internetowej. Leki generyczne bez recepty.
Co to jest prednizolon 10 mg i jak się go stosuje?
Prednizolon 20mg to lek na receptę stosowany w leczeniu objawów reumatoidalnego zapalenia stawów i stwardnienia rozsianego. Prednizolon 40 mg może być stosowany samodzielnie lub z innymi lekami.
Prednizolon należy do klasy leków zwanych kortykosteroidami.
Jakie są możliwe skutki uboczne Prednizolonu 5mg?
Prednizolon może powodować poważne skutki uboczne, w tym:
- kaszel,
- ból gardła,
- gorączka,
- dreszcze
- drożdże,
- białe plamy w ustach i
- zmiany w wydzielinie z pochwy
Natychmiast uzyskaj pomoc medyczną, jeśli wystąpi którykolwiek z wymienionych powyżej objawów.
Najczęstsze działania niepożądane prednizolonu to:
- infekcje,
- zgaga,
- kłopoty ze snem (bezsenność),
- głód,
- mdłości,
- ból głowy,
- zawroty głowy,
- zmiany miesiączkowe,
- zwiększona potliwość,
- trądzik i
- nerwowość
Poinformuj lekarza, jeśli wystąpią jakiekolwiek skutki uboczne, które Ci przeszkadzają lub które nie ustępują.
To nie są wszystkie możliwe skutki uboczne prednizolonu. Aby uzyskać więcej informacji, skontaktuj się z lekarzem lub farmaceutą.
Zadzwoń do lekarza, aby uzyskać poradę medyczną na temat skutków ubocznych. Możesz zgłosić skutki uboczne do FDA pod numerem 1-800-FDA-1088.
OPIS
Glikokortykosteroidy są sterydami kory nadnerczy, zarówno występującymi naturalnie, jak i syntetycznymi, które są łatwo wchłaniane z przewodu pokarmowego. Prednizolon (tabletki prednizolonu (tabletki prednizolonu)) jest białym krystalicznym proszkiem, bardzo słabo rozpuszczalnym w wodzie. Jest oznaczony chemicznie jako pregna-1,4-dieno-3,20-dion,11,17,21-trihydroksy-,(11β)-. Wzór strukturalny jest przedstawiony poniżej:
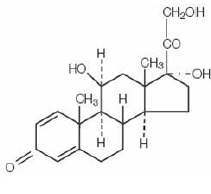 C21H28O5 MW 360,45
C21H28O5 MW 360,45 Tabletki Prednizolon USP 5 mg zawierają następujące składniki nieaktywne: bezwodną laktozę, koloidalny dwutlenek krzemu, krospowidon, żółty D&C nr 10, dokuzan sodu, żółty FD&C nr 6, stearynian magnezu i benzoesan sodu.
WSKAZANIA
1. Zaburzenia endokrynologiczne.
Pierwotna lub wtórna niedoczynność kory nadnerczy (w pierwszej kolejności należy hydrokortyzon lub kortyzon; w razie potrzeby można stosować syntetyczne analogi w połączeniu z mineralokortykosteroidami; w okresie niemowlęcym szczególnie ważna jest suplementacja mineralokortykosteroidów).
Wrodzony przerost nadnerczy
Nieropne zapalenie tarczycy
Hiperkalcemia związana z rakiem
2. Zaburzenia reumatyczne.
Jako terapia wspomagająca do krótkotrwałego podawania (w celu przetrzymania przez pacjenta ostrego epizodu lub zaostrzenia) w:
Łuszczycowe zapalenie stawów
Reumatyzm; w tym młodzieńcze reumatoidalne zapalenie stawów (wybrane przypadki mogą wymagać leczenia podtrzymującego małymi dawkami)
Zesztywniające zapalenie stawów kręgosłupa
Ostre i podostre zapalenie kaletki
Ostre niespecyficzne zapalenie pochewki ścięgna
Ostre dnawe zapalenie stawów
Pourazowa choroba zwyrodnieniowa stawów
Zapalenie błony maziowej w chorobie zwyrodnieniowej stawów
Zapalenie nadkłykcia
3. Choroby kolagenowe. W trakcie zaostrzenia lub jako leczenie podtrzymujące w wybranych przypadkach:
Toczeń rumieniowaty układowy
Ostre reumatyczne zapalenie serca
Układowe zapalenie skórno-mięśniowe (zapalenie wielomięśniowe)
4. Choroby dermatologiczne
Pęcherzyca
Pęcherzowe opryszczkowate zapalenie skóry
Ciężki rumień wielopostaciowy (zespół Stevensa-Johnsona)
Złuszczające zapalenie skóry
Mycosis fungoides
Ciężka łuszczyca
Ciężkie łojotokowe zapalenie skóry
5. Stany alergiczne.
Kontrola ciężkich lub obezwładniających stanów alergicznych, których nie da się przeprowadzić w odpowiednich badaniach konwencjonalnego leczenia:
Sezonowy lub całoroczny alergiczny nieżyt nosa
Choroba posurowicza
Astma oskrzelowa
Kontaktowe zapalenie skóry
Atopowe zapalenie skóry
Reakcje nadwrażliwości na lek
6. Choroby okulistyczne.
Ciężkie ostre i przewlekłe procesy alergiczne i zapalne obejmujące oko i jego przydatki, takie jak:
Alergiczne zapalenie spojówek
Zapalenie rogówki
Alergiczne owrzodzenia brzeżne rogówki
Półpasiec oczny
Zapalenie tęczówki i zapalenie tęczówki i ciała rzęskowego
Zapalenie naczyniówki
Zapalenie przedniego odcinka
Rozlane zapalenie tylnego odcinka błony naczyniowej oka i zapalenie naczyniówki
Zapalenie nerwu wzrokowego
Okulistyka współczulna
7. Choroby układu oddechowego
Objawowa sarkoidoza
Zespół Loefflera nie do opanowania innymi sposobami
Beryloza
Piorunująca lub rozsiana gruźlica płuc, gdy jest stosowana jednocześnie z odpowiednią chemioterapią przeciwgruźliczą
Aspiracyjne zapalenie płuc
8. Zaburzenia hematologiczne
Idiopatyczna plamica małopłytkowa u dorosłych
Małopłytkowość wtórna u dorosłych
Nabyta (autoimmunologiczna) niedokrwistość hemolityczna
Erytroblastopenia (niedokrwistość RBC)
Wrodzona niedokrwistość hipoplastyczna (erytroidalna)
9. Choroby nowotworowe. Do postępowania paliatywnego:
Białaczki i chłoniaki u dorosłych
Ostra białaczka dziecięca
10. Stany obrzękowe.
W celu wywołania diurezy lub remisji białkomoczu w zespole nerczycowym, bez mocznicy, typu idiopatycznego lub związanego z toczniem rumieniowatym.
11. Choroby przewodu pokarmowego. Aby utrzymać pacjenta w krytycznym okresie choroby w:
Wrzodziejące zapalenie okrężnicy
Regionalne zapalenie jelit
12. Układ nerwowy. Ostre zaostrzenia stwardnienia rozsianego
13. Różne
Gruźlicze zapalenie opon mózgowo-rdzeniowych z blokadą podpajęczynówkową lub zbliżającą się blokadą w przypadku jednoczesnego stosowania z odpowiednią chemioterapią przeciwgruźliczą
Włośnica z zajęciem neurologicznym lub mięśnia sercowego
DAWKOWANIE I SPOSÓB PODAWANIA
Początkowa dawka tabletek prednizolonu (tabletki prednizolonu (tabletki prednizolonu)) może wahać się od 5 mg do 60 mg na dobę, w zależności od leczonej jednostki chorobowej. W sytuacjach o mniejszym nasileniu zwykle wystarczą niższe dawki, podczas gdy u wybranych pacjentów mogą być wymagane wyższe dawki początkowe. Dawkę początkową należy utrzymywać lub dostosowywać do momentu uzyskania zadowalającej odpowiedzi. Jeżeli po rozsądnym czasie brak jest zadowalającej odpowiedzi klinicznej, należy odstawić prednizolon (tabletki prednizolonu (tabletki prednizolonu)), a pacjenta przenieść na inną odpowiednią terapię.
NALEŻY PODKREŚLIĆ, ŻE WYMAGANIA DOTYCZĄCE DAWKOWANIA SĄ ZMIENNE I MUSZĄ BYĆ INDYWIDUALIZOWANE NA PODSTAWIE LECZONEJ CHOROBY I ODPOWIEDZI PACJENTA.
Po zauważeniu korzystnej odpowiedzi należy ustalić właściwą dawkę podtrzymującą, zmniejszając początkową dawkę leku małymi przyrostami w odpowiednich odstępach czasu, aż do osiągnięcia najniższej dawki, która utrzyma odpowiednią odpowiedź kliniczną. Należy pamiętać, że konieczne jest stałe monitorowanie dawkowania leków. Do sytuacji, które mogą wymagać dostosowania dawki, należą zmiany stanu klinicznego wtórne do remisji lub zaostrzeń procesu chorobowego, indywidualna reakcja pacjenta na lek oraz efekt narażenia pacjenta na sytuacje stresowe niezwiązane bezpośrednio z leczoną jednostką chorobową; w tej ostatniej sytuacji może być konieczne zwiększenie dawki prednizolonu (tabletki prednizolonu (tabletki prednizolonu)) przez okres czasu zgodny ze stanem pacjenta. Jeśli po długotrwałej terapii lek ma zostać odstawiony, zaleca się odstawianie go stopniowo, a nie nagle.
Terapia naprzemienna
Terapia naprzemienna to schemat dawkowania kortykosteroidów, w którym co drugi poranek podaje się dwa razy większą niż zwykle dobową dawkę kortykoidu. Celem tego trybu terapii jest zapewnienie pacjentowi wymagającemu długotrwałego leczenia dawką farmakologiczną korzystnego działania kortykoidów przy jednoczesnym zminimalizowaniu niektórych działań niepożądanych, w tym supresji przysadkowo-nadnerczowej, stanu Cushinga, objawów odstawienia kortykoidów i zahamowania wzrostu u dzieci .
Uzasadnienie takiego schematu leczenia opiera się na dwóch głównych przesłankach: (a) przeciwzapalne lub terapeutyczne działanie kortykoidów utrzymuje się dłużej niż ich fizyczna obecność i efekty metaboliczne oraz (b) podawanie kortykosteroidu co drugi poranek pozwala na przywrócenie bardziej zbliżonej do normalnej aktywności podwzgórzowo-przysadkowo-nadnerczowej (HPA) w dniu bez sterydów.
Krótki przegląd fizjologii HPA może być pomocny w zrozumieniu tego uzasadnienia. Działając głównie przez podwzgórze, spadek wolnego kortyzolu stymuluje przysadkę mózgową do wytwarzania coraz większej ilości kortykotropiny (ACTH), podczas gdy wzrost wolnego kortyzolu hamuje wydzielanie ACTH. Zwykle układ HPA charakteryzuje się rytmem dobowym (dobowym). Poziom ACTH w surowicy wzrasta z niskiego punktu około godziny 22:00 do poziomu szczytowego około godziny 6 rano. Zwiększający się poziom ACTH stymuluje aktywność kory nadnerczy, powodując wzrost poziomu kortyzolu w osoczu, przy czym maksymalny poziom występuje między godziną 2 a 8 rano. Ten wzrost kortyzolu hamuje produkcję ACTH i z kolei aktywność kory nadnerczy. W ciągu dnia następuje stopniowy spadek poziomu kortykoidów w osoczu, najniższy poziom występuje około północy.
Dobowy rytm osi HPA zostaje utracony w chorobie Cushinga, zespole nadczynności kory nadnerczy charakteryzującej się otyłością z dośrodkowym rozmieszczeniem tkanki tłuszczowej, ścieńczeniem skóry z łatwym powstawaniem siniaków, zanikiem mięśni z osłabieniem, nadciśnieniem, utajoną cukrzycą, osteoporozą, zaburzeniami równowagi elektrolitowej itp. Te same objawy kliniczne dotyczące hiperadrenokortycyzmu można zaobserwować podczas długotrwałej terapii kortykosteroidami w dawkach farmakologicznych podawanych w konwencjonalnych dobowych dawkach podzielonych. Wydawałoby się zatem, że zaburzenia cyklu dobowego z utrzymaniem podwyższonych wartości kortykoidów w nocy mogą odgrywać istotną rolę w rozwoju niepożądanych efektów kortykoidowych. Ucieczka od tych stale podwyższonych poziomów w osoczu nawet przez krótki czas może być instrumentalna w ochronie przed niepożądanymi skutkami farmakologicznymi.
Podczas konwencjonalnej terapii kortykosteroidami w dawce farmakologicznej, wytwarzanie ACTH jest hamowane, a następnie hamowane jest wytwarzanie kortyzolu przez korę nadnerczy. Czas powrotu do normalnego działania HPA jest zmienny w zależności od dawki i czasu trwania leczenia. W tym czasie pacjent jest narażony na każdą stresującą sytuację. Chociaż wykazano, że po pojedynczej porannej dawce prednizolonu (prednizolon (tabletki prednizolonu (prednizolon 5 mg) tabletki) (10 mg) występuje znacznie mniejsza supresja nadnerczy) (10 mg) w porównaniu do jednej czwartej dawki podawanej co 6 godzin, Jest to dowód na to, że pewien efekt supresyjny na aktywność nadnerczy może zostać przeniesiony na następny dzień, gdy stosuje się dawki farmakologiczne. Ponadto wykazano, że pojedyncza dawka niektórych kortykosteroidów spowoduje zahamowanie czynności kory nadnerczy przez dwa lub więcej dni. Inne kortykoidy, w tym metyloprednizolon 20 mg, hydrokortyzon, prednizon i prednizolon (tabletki prednizolonu (tabletki prednizolonu)) uważa się za krótko działające (powodujące zahamowanie czynności kory nadnerczy przez 1 1/4 dnia do 1 ½ dnia po podaniu pojedynczej dawki ) i dlatego są zalecane w leczeniu co drugi dzień.
Rozważając terapię co drugi dzień, należy pamiętać o następujących kwestiach:
JAK DOSTARCZONE
Prednizolon (prednizolon (prednizolon (tabletki prednizolonu)) tabletki) Tabletki USP 5 mg to dzielone, okrągłe, brzoskwiniowe tabletki z nadrukiem DAN DAN 5059 dostarczane w butelkach po 100 i 1000.
Dozować w dobrze zamkniętym pojemniku z zamknięciem zabezpieczającym przed dostępem dzieci. Przechowywać w temperaturze 20°-25°C (68°-77°F). [Patrz temperatura pokojowa kontrolowana przez USP.]
Watson Laboratories, Inc., Corona, CA 92880 USA. Aktualizacja: czerwiec 2006. Data aktualizacji FDA: 16.09.2007
SKUTKI UBOCZNE
Zaburzenia płynów i elektrolitów
Retencja sodu. Zatrzymanie płynów. Zastoinowa niewydolność serca u podatnych pacjentów. Utrata potasu. Zasadowica hipokaliemiczna. Nadciśnienie.
Układ mięśniowo-szkieletowy
Słabe mięśnie. Miopatia steroidowa. Utrata masy mięśniowej. Osteoporoza. Złamania kompresyjne kręgów. Aseptyczna martwica głowy kości udowej i ramiennej. Złamanie patologiczne kości długich.
Przewód pokarmowy
Wrzód trawienny z możliwą perforacją i krwotokiem. Zapalenie trzustki. Rozdęcie brzucha. Wrzodziejące zapalenie przełyku.
Dermatologiczne
Upośledzone gojenie się ran. Cienka, delikatna skóra. Wybroczyny i wybroczyny. Rumień twarzy. Zwiększona potliwość. Może hamować reakcje na testy skórne.
Neurologiczna
Drgawki. Zwiększone ciśnienie śródczaszkowe z obrzękiem tarczy nerwu wzrokowego (guz rzekomy mózgu) zwykle po leczeniu. Zawrót głowy. Ból głowy.
Wewnątrzwydzielniczy
Zaburzenia miesiączkowania. Rozwój stanu Cushingoida. Tłumienie wzrostu u dzieci. Wtórna niereaktywność kory nadnerczy i przysadki, szczególnie w sytuacjach stresowych, takich jak uraz, zabieg chirurgiczny lub choroba. Zmniejszona tolerancja węglowodanów. Manifestacje utajonej cukrzycy. Zwiększone zapotrzebowanie na insulinę lub doustne środki hipoglikemizujące u diabetyków.
Oczny
Zaćma podtorebkowa tylna. Zwiększone ciśnienie wewnątrzgałkowe. Jaskra. Wytrzeszcz.
Metaboliczny
Ujemny bilans azotowy z powodu katabolizmu białek.
INTERAKCJE Z LEKAMI
Brak informacji.
OSTRZEŻENIA
Osoby zażywające leki hamujące układ odpornościowy są bardziej podatne na infekcje niż osoby zdrowe. Na przykład ospa wietrzna i odra mogą mieć cięższy, a nawet śmiertelny przebieg u nieodpornych dzieci lub dorosłych na kortykosteroidach. U takich dzieci lub dorosłych, którzy nie chorowali na te choroby, należy zachować szczególną ostrożność, aby uniknąć narażenia. Nie wiadomo, w jaki sposób dawka, droga i czas podawania kortykosteroidów wpływają na ryzyko rozwoju rozsianego zakażenia. Nie jest również znany wpływ choroby podstawowej i/lub wcześniejszego leczenia kortykosteroidami na ryzyko. W przypadku narażenia na ospę wietrzną może być wskazana profilaktyka immunoglobuliną ospy wietrznej i półpaśca (VZIG). W przypadku narażenia na odrę, może być wskazana profilaktyka za pomocą połączonej domięśniowej immunoglobuliny (IG). (Patrz odpowiednie ulotki informacyjne, aby uzyskać pełne informacje na temat przepisywania VZIG i IG.) Jeśli rozwinie się ospa wietrzna, można rozważyć leczenie środkami przeciwwirusowymi.
pacjentów leczonych kortykosteroidami, poddanych nietypowemu stresowi, wskazane jest zwiększenie dawki szybko działających kortykosteroidów przed, w trakcie i po sytuacji stresowej.
Kortykosteroidy mogą maskować niektóre objawy infekcji, a podczas ich stosowania mogą pojawić się nowe infekcje. Podczas stosowania kortykosteroidów może wystąpić zmniejszona oporność i niezdolność do zlokalizowania zakażenia.
Długotrwałe stosowanie kortykosteroidów może powodować zaćmę podtorebkową tylną, jaskrę z możliwym uszkodzeniem nerwów wzrokowych i może sprzyjać powstawaniu wtórnych infekcji oka wywołanych przez grzyby lub wirusy.
Stosowanie w ciąży
Ponieważ nie przeprowadzono odpowiednich badań dotyczących reprodukcji u ludzi z kortykosteroidami, stosowanie tych leków u kobiet w ciąży, karmiących matek lub kobiet w wieku rozrodczym wymaga rozważenia możliwych korzyści płynących ze stosowania leku z potencjalnym zagrożeniem dla matki i zarodka lub płodu. Niemowlęta urodzone przez matki, które otrzymały znaczne dawki kortykosteroidów w czasie ciąży, należy uważnie obserwować pod kątem objawów niedoczynności kory nadnerczy.
Średnie i duże dawki hydrokortyzonu lub kortyzonu mogą powodować podwyższenie ciśnienia krwi, retencję soli i wody oraz zwiększone wydalanie potasu. Efekty te są mniej prawdopodobne w przypadku pochodnych syntetycznych, z wyjątkiem stosowania w dużych dawkach. Może być konieczne ograniczenie spożycia soli w diecie i suplementacja potasem. Wszystkie kortykosteroidy zwiększają wydalanie wapnia.
Podczas leczenia kortykosteroidami nie należy szczepić pacjentów przeciwko ospie prawdziwej. Nie należy wykonywać innych procedur szczepień u pacjentów przyjmujących kortykosteroidy, zwłaszcza w dużych dawkach, ze względu na możliwe ryzyko powikłań neurologicznych i brak odpowiedzi przeciwciał.
Stosowanie prednizolonu (prednizolon (tabletki prednizolonu 5 mg tabletki)) w aktywnej gruźlicy powinno być ograniczone do tych przypadków gruźlicy piorunującej lub rozsianej, w których w leczeniu choroby stosuje się kortykosteroid w połączeniu z odpowiednim schematem przeciwgruźliczym .
Jeśli kortykosteroidy są wskazane u pacjentów z utajoną gruźlicą lub reaktywnością na tuberkulinę, konieczna jest ścisła obserwacja, ponieważ może nastąpić reaktywacja choroby. Podczas długotrwałego leczenia kortykosteroidami pacjenci ci powinni otrzymywać chemioprofilaktykę.
ŚRODKI OSTROŻNOŚCI
Wtórną niewydolność kory nadnerczy wywołaną lekiem można zminimalizować poprzez stopniowe zmniejszanie dawki. Ten rodzaj względnej niewydolności może utrzymywać się przez miesiące po przerwaniu terapii; dlatego w każdej sytuacji stresowej występującej w tym okresie należy wznowić terapię hormonalną. Ponieważ wydzielanie mineralokortykoidów może być zaburzone, należy jednocześnie podawać sól i/lub mineralokortykoid.
Nasilają się działanie kortykosteroidów u pacjentów z niedoczynnością tarczycy i marskością wątroby.
Kortykosteroidy należy stosować ostrożnie u pacjentów z opryszczką pospolitą ze względu na możliwą perforację rogówki.
W celu kontrolowania leczonego stanu należy stosować najniższą możliwą dawkę kortykosteroidu, a gdy możliwe jest zmniejszenie dawki, należy ją zmniejszać stopniowo.
Podczas stosowania kortykosteroidów mogą pojawić się zaburzenia psychiczne, od euforii, bezsenności, wahań nastroju, zmian osobowości i ciężkiej depresji po jawne objawy psychotyczne. Ponadto kortykosteroidy mogą nasilać istniejącą niestabilność emocjonalną lub tendencje psychotyczne.
Aspirynę należy stosować ostrożnie w połączeniu z kortykosteroidami w hipoprotrombinemii.
Steroidy należy stosować ostrożnie w nieswoistym wrzodziejącym zapaleniu jelita grubego, jeśli istnieje prawdopodobieństwo zbliżającej się perforacji, ropnia lub innej infekcji ropotwórczej; zapalenie uchyłków; świeże zespolenia jelitowe; czynny lub utajony wrzód trawienny; niewydolność nerek; nadciśnienie; osteoporoza i miastenia gravis.
Należy uważnie obserwować wzrost i rozwój niemowląt i dzieci otrzymujących długotrwałą terapię kortykosteroidami.
Chociaż kontrolowane badania kliniczne wykazały, że kortykosteroidy są skuteczne w przyspieszaniu ustępowania ostrych zaostrzeń stwardnienia rozsianego, nie wykazują one wpływu na ostateczny wynik lub naturalną historię choroby. Badania wykazują, że do wykazania znaczącego efektu konieczne są stosunkowo wysokie dawki kortykosteroidów. (Widzieć DAWKOWANIE I SPOSÓB PODAWANIA Sekcja.)
Ponieważ powikłania leczenia glikokortykosteroidami zależą od wielkości dawki i czasu trwania leczenia, w każdym indywidualnym przypadku należy podjąć decyzję o stosunku korzyści do ryzyka, co do dawki i czasu trwania leczenia oraz czy należy stosować terapię dzienną, czy przerywaną. .
PRZEDAWKOWAĆ
Brak informacji.
PRZECIWWSKAZANIA
Ogólnoustrojowe zakażenia grzybicze
FARMAKOLOGIA KLINICZNA
Naturalnie występujące glikokortykosteroidy (hydrokortyzon i kortyzon), które również wykazują właściwości zatrzymywania soli, są stosowane jako terapia zastępcza w stanach niedoboru kory nadnerczy. Prednizolon (tabletki prednizolonu (tabletki prednizolonu 40 mg)) stosuje się przede wszystkim ze względu na silne działanie przeciwzapalne w zaburzeniach wielu układów narządów.
Glikokortykosteroidy powodują głębokie i zróżnicowane efekty metaboliczne. Ponadto modyfikują odpowiedź immunologiczną organizmu na różne bodźce.
INFORMACJA O PACJENCIE
Osoby przyjmujące immunosupresyjne dawki kortykosteroidów należy ostrzec, aby unikały ekspozycji na ospę wietrzną lub odrę. Pacjentów należy również poinformować, że w przypadku narażenia należy niezwłocznie zasięgnąć porady lekarskiej.
