Reglan 10mg Metoclopramide Zastosowanie, skutki uboczne i dawkowanie. Cena w aptece internetowej. Leki generyczne bez recepty.
Co to jest Reglan 10mg i jak się go stosuje?
Reglan 10mg to lek na receptę stosowany w leczeniu objawów choroby refluksowej przełyku (GERD), nudności i wymiotów wywołanych chemioterapią, gastroparezą cukrzycową oraz podczas radiologii górnego odcinka przewodu pokarmowego. Reglan 10mg może być stosowany samodzielnie lub z innymi lekami.
Reglan 10mg należy do klasy leków zwanych środkami przeciwwymiotnymi; Środki prokinetyczne.
Jakie są możliwe skutki uboczne Reglan 10mg?
Reglan może powodować poważne skutki uboczne, w tym:
- drżenie lub drżenie rąk lub nóg,
- dezorientacja,
- depresja,
- myśli samobójcze lub zranienie się,
- powolne lub gwałtowne ruchy mięśni twarzy,
- drgawki (drgawki),
- lęk,
- podniecenie,
- uczucie zdenerwowania,
- kłopoty z pozostaniem w bezruchu,
- problemy ze snem (bezsenność),
- obrzęk,
- duszność,
- szybki przyrost masy ciała,
- bardzo sztywne lub sztywne mięśnie,
- wysoka gorączka,
- wyzysk,
- dezorientacja,
- szybkie lub nierówne bicie serca oraz
- zawroty
Natychmiast uzyskaj pomoc medyczną, jeśli wystąpi którykolwiek z wymienionych powyżej objawów.
Najczęstsze skutki uboczne Reglan 10mg to:
- niepokój,
- senność,
- brak energii,
- mdłości,
- wymioty,
- ból głowy,
- zamieszanie i
- problemy ze snem (bezsenność)
Poinformuj lekarza, jeśli wystąpią jakiekolwiek skutki uboczne, które Ci przeszkadzają lub które nie ustępują.
To nie wszystkie możliwe skutki uboczne Reglanu. Aby uzyskać więcej informacji, skontaktuj się z lekarzem lub farmaceutą.
Zadzwoń do lekarza, aby uzyskać poradę medyczną na temat skutków ubocznych. Możesz zgłosić skutki uboczne do FDA pod numerem 1-800-FDA-1088.
OSTRZEŻENIE
TARDYWNA DYSKINEZJA
Leczenie metoklopramidem może powodować późną dyskinezę, poważne zaburzenie ruchowe, które często jest nieodwracalne. Ryzyko wystąpienia dyskinezy późnej wzrasta wraz z czasem trwania leczenia i całkowitą dawką skumulowaną.
Leczenie metoklopramidem należy przerwać u pacjentów, u których wystąpią objawy przedmiotowe lub podmiotowe dyskinezy późnej. Nie jest znane leczenie późnych dyskinez. U niektórych pacjentów objawy mogą się zmniejszyć lub ustąpić po zaprzestaniu leczenia metoklopramidem.
Należy unikać leczenia metoklopramidem przez okres dłuższy niż 12 tygodni we wszystkich, z wyjątkiem rzadkich przypadkach, w których uważa się, że korzyści terapeutyczne przewyższają ryzyko wystąpienia dyskinezy późnej.
Zobacz OSTRZEŻENIA
OPIS
Tabletki reglan® (tabletki metoklopramidu, USP) 10 mg do podawania doustnego to białe tabletki w kształcie kapsułki z rowkiem dzielącym z wytłoczonym napisem „REGLAN” po jednej stronie i „ANI 10” po przeciwnej.
Każda tabletka zawiera:
Zasada metoklopramidu 10 mg (jako monohydrat monochlorowodorku)
Nieaktywne składniki
Stearynian Magnezu, Mannitol, Celuloza Mikrokrystaliczna, Kwas Stearynowy.
Tabletki reglan® (tabletki metoklopramidu, USP) 5 mg to zielone, eliptyczne tabletki z wytłoczonym napisem „REGLAN” nad „5” po jednej stronie i „ANI” po przeciwnej stronie.
Każda tabletka zawiera:
Zasada metoklopramidu 5 mg (jako monohydrat monochlorowodorku)
Nieaktywne składniki
Skrobia kukurydziana, lak aluminiowy D&C Yellow 10, lak aluminiowy FD&C Blue 1, laktoza, celuloza mikrokrystaliczna, dwutlenek krzemu, kwas stearynowy.
Chlorowodorek metoklopramidu jest białą, krystaliczną, bezwonną substancją, łatwo rozpuszczalną w wodzie. Chemicznie jest to monohydrat monochlorowodorku 4-amino-5-chloro-N-[2-(dietyloamino)etylo]-2-metoksybenzamidu. Jego wzór cząsteczkowy to C14H22ClN3O2 • HCl • H2O. Jego masa cząsteczkowa wynosi 354,3.
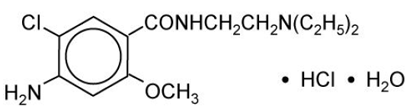
WSKAZANIA
Stosowanie tabletek reglan® jest zalecane tylko dla osób dorosłych. Terapia nie powinna trwać dłużej niż 12 tygodni.
Objawowy refluks żołądkowo-przełykowy
Tabletki reglan® są wskazane jako krótkotrwała terapia (4 do 12 tygodni) dla dorosłych z objawowym, udokumentowanym refluksem żołądkowo-przełykowym, którzy nie reagują na konwencjonalną terapię.
Główny wpływ metoklopramidu dotyczy objawów zgagi poposiłkowej i dziennej, przy czym mniej obserwowany wpływ na objawy nocne. Jeśli objawy ograniczają się do określonych sytuacji, takich jak po wieczornym posiłku, należy rozważyć zastosowanie metoklopramidu w pojedynczych dawkach przed sytuacją prowokacyjną, zamiast stosowania leku przez cały dzień. Gojenie owrzodzeń i nadżerek przełyku wykazano endoskopowo pod koniec 12-tygodniowego badania z zastosowaniem dawek 15 mg qid Ponieważ nie ma udokumentowanej korelacji między objawami a gojeniem zmian przełyku, pacjentów z udokumentowanymi zmianami należy monitorować endoskopowo.
Gastropareza cukrzycowa (zastój cukrzycowy żołądka)
Tabletki reglan® (tabletki metoklopramidu, USP) są wskazane w łagodzeniu objawów związanych z ostrym i nawracającym zastojem żołądka cukrzycowego. Zwykłe objawy opóźnionego opróżniania żołądka (np. nudności, wymioty, zgaga, uporczywe uczucie pełności po posiłkach i anoreksja) wydają się reagować na reglan® w różnych odstępach czasu. Znacząca ulga w nudnościach pojawia się wcześnie i poprawia się w ciągu trzech tygodni. Ustąpienie wymiotów i anoreksji może poprzedzać ustąpienie pełności brzucha o tydzień lub dłużej.
DAWKOWANIE I SPOSÓB PODAWANIA
Terapia tabletkami reglan® nie powinna trwać dłużej niż 12 tygodni.
W łagodzeniu objawowego refluksu żołądkowo-przełykowego
Podawać od 10 mg do 15 mg reglan® (chlorowodorek metoklopramidu, USP) doustnie do qid 30 minut przed każdym posiłkiem i przed snem, w zależności od leczonych objawów i odpowiedzi klinicznej (patrz FARMAKOLOGIA KLINICZNA oraz WSKAZANIA I ZASTOSOWANIE ). Jeśli objawy występują tylko sporadycznie lub w określonych porach dnia, preferowane może być stosowanie metoklopramidu w pojedynczych dawkach do 20 mg przed wystąpieniem sytuacji prowokującej, zamiast ciągłego leczenia. Czasami pacjenci (np. pacjenci w podeszłym wieku), którzy są bardziej wrażliwi na terapeutyczne lub niepożądane skutki metoklopramidu, będą wymagać tylko 5 mg na dawkę.
Doświadczenie z nadżerkami i owrzodzeniami przełyku jest ograniczone, ale jak dotąd udokumentowano gojenie w jednym kontrolowanym badaniu z zastosowaniem terapii qid w dawce 15 mg/dawkę, i ten schemat powinien być stosowany w przypadku obecności zmian, o ile jest tolerowany (patrz DZIAŁANIA NIEPOŻĄDANE ). Ze względu na słabą korelację między objawami a obrazem endoskopowym przełyku, terapię skierowaną na zmiany przełyku najlepiej kierować się oceną endoskopową.
Terapia trwająca dłużej niż 12 tygodni nie została oceniona i nie może być zalecana.
celu złagodzenia objawów związanych z cukrzycowym gastropares (stas cukrzycowy gastric) Podawać 10 mg metoklopramidu 30 minut przed każdym posiłkiem i przed snem przez dwa do ośmiu tygodni, w zależności od odpowiedzi i prawdopodobieństwa dalszego dobrego samopoczucia po odstawieniu leku.
Początkową drogę podania należy określić na podstawie nasilenia występujących objawów. Jeśli obecne są tylko najwcześniejsze objawy cukrzycowego zastoju żołądka, można rozpocząć doustne podawanie reglanu®. Jednak w przypadku wystąpienia ciężkich objawów leczenie należy rozpocząć od wstrzyknięcia metoklopramidu (przed podaniem pozajelitowym należy zapoznać się z etykietą wstrzyknięcia).
Może być konieczne podanie wstrzyknięcia metoklopramidu przez okres do 10 dni, zanim objawy ustąpią, po czym można rozpocząć podawanie doustne. Ponieważ zastój żołądka związany z cukrzycą często nawraca, terapię reglan® należy wznowić jak najwcześniej.
Stosowanie u pacjentów z niewydolnością nerek lub wątroby
Ponieważ metoklopramid jest wydalany głównie przez nerki, u pacjentów z klirensem kreatyniny poniżej 40 ml/min leczenie należy rozpocząć od około połowy zalecanej dawki. W zależności od skuteczności klinicznej i względów bezpieczeństwa dawkę można odpowiednio zwiększyć lub zmniejszyć.
Widzieć PRZEDAWKOWAĆ rozdział zawierający informacje dotyczące dializy.
Metoklopramid podlega minimalnemu metabolizmowi w wątrobie, z wyjątkiem prostej koniugacji. Jego bezpieczne stosowanie zostało opisane u pacjentów z zaawansowaną chorobą wątroby, u których czynność nerek była prawidłowa.
JAK DOSTARCZONE
Każda biała tabletka reglan® w kształcie kapsułki z linią podziału (tabletki metoklopramidu, USP) zawiera 10 mg metoklopramidu jako zasady (w postaci jednowodnego monochlorowodorku). Dostępne w:
Butelki po 100 tabletek ( NDC 62559-166-01)
Każda zielona tabletka reglan® o eliptycznym kształcie (tabletki metoklopramidu, USP) zawiera 5 mg zasady metoklopramidu (w postaci monohydratu monochlorowodorku). Dostępne w:
Butelki po 100 tabletek ( NDC 62559-165-01)
Dozuj tabletki w szczelnym, odpornym na światło pojemniku.
Tabletki należy przechowywać w kontrolowanej temperaturze pokojowej, od 20°C do 25°C (68°F do 77°F).
Producent: ANI Pharmaceuticals, Inc. Baudette, MN 56623. Aktualizacja: grudzień 2014
SKUTKI UBOCZNE
Ogólnie częstość występowania działań niepożądanych jest skorelowana z dawką i czasem podawania metoklopramidu. Zgłoszono następujące reakcje, chociaż w większości przypadków dane nie pozwalają na oszacowanie częstości:
Efekty na OUN
Niepokój, senność, zmęczenie i znużenie występują u około 10% pacjentów otrzymujących najczęściej przepisaną dawkę 10 mg qid (patrz ŚRODKI OSTROŻNOŚCI ). Bezsenność, ból głowy, splątanie, zawroty głowy lub depresja psychiczna z myślami samobójczymi (patrz OSTRZEŻENIA występują rzadziej. Częstość występowania senności jest większa przy wyższych dawkach. Istnieją pojedyncze doniesienia o napadach drgawkowych bez wyraźnego związku z metoklopramidem. Rzadko zgłaszano halucynacje.
Reakcje pozapiramidowe (EPS)
Ostre reakcje dystoniczne, najczęstszy typ EPS związany z metoklopramidem, występują u około 0,2% pacjentów (1 na 500) leczonych 30 do 40 mg metoklopramidu na dobę. Objawy obejmują mimowolne ruchy kończyn, grymasy twarzy, kręcz szyi, przełom okulogii, rytmiczne wysuwanie języka, opuszkowy typ mowy, szczękościsk, opistotonus (reakcje podobne do tężca) i rzadko stridor i duszność, prawdopodobnie z powodu skurczu krtani; zwykle objawy te są łatwo odwracane przez difenhydraminę (patrz OSTRZEŻENIA ).
Objawy podobne do choroby Parkinsona mogą obejmować spowolnienie ruchowe, drżenie, sztywność koła zębatego, twarz przypominającą maskę (patrz OSTRZEŻENIA ).
Późna dyskineza najczęściej charakteryzuje się mimowolnymi ruchami języka, twarzy, ust lub szczęki, a czasami mimowolnymi ruchami tułowia i/lub kończyn; ruchy mogą mieć wygląd choreoatetotyczny (patrz OSTRZEŻENIA ).
Niepokój ruchowy (akatyzja) może składać się z uczucia niepokoju, pobudzenia, zdenerwowania i bezsenności, a także niezdolności do siedzenia w bezruchu, chodzenia w chodzeniu, stukania stopą. Objawy te mogą ustępować samoistnie lub reagować na zmniejszenie dawki.
Złośliwy zespół neuroleptyczny
Zgłaszano rzadkie przypadki złośliwego zespołu neuroleptycznego (NMS). Ten potencjalnie śmiertelny zespół składa się z zespołu objawów hipertermii, zmienionej świadomości, sztywności mięśni i dysfunkcji autonomicznej (patrz OSTRZEŻENIA ).
Zaburzenia endokrynologiczne
Mlekotok, brak miesiączki, ginekomastia, impotencja wtórna do hiperprolaktynemii (patrz ŚRODKI OSTROŻNOŚCI ). Retencja płynów wtórna do przejściowego wzrostu aldosteronu (patrz FARMAKOLOGIA KLINICZNA ).
Układ sercowo-naczyniowy
Niedociśnienie, nadciśnienie, częstoskurcz nadkomorowy, bradykardia, zatrzymanie płynów, ostra zastoinowa niewydolność serca i możliwy blok przedsionkowo-komorowy (patrz PRZECIWWSKAZANIA oraz ŚRODKI OSTROŻNOŚCI ).
Przewód pokarmowy
Nudności i zaburzenia jelit, głównie biegunka.
Wątrobiany
Rzadko występowały przypadki hepatotoksyczności, charakteryzujące się takimi objawami jak żółtaczka i zmienione wyniki testów czynności wątroby, gdy metoklopramid podawano z innymi lekami o znanym potencjale hepatotoksycznym.
Nerkowy
Częstość oddawania moczu i nietrzymanie moczu.
Hematologiczny
Kilka przypadków neutropenii, leukopenii lub agranulocytozy, na ogół bez wyraźnego związku z metoklopramidem. Methemoglobinemia, u dorosłych, a zwłaszcza po przedawkowaniu u noworodków (patrz PRZEDAWKOWAĆ ). Sulhemoglobinemia u dorosłych.
Reakcje alergiczne
Kilka przypadków wysypki, pokrzywki lub skurczu oskrzeli, szczególnie u pacjentów z astmą w wywiadzie. Rzadko obrzęk naczynioruchowy, w tym obrzęk języka lub krtani.
Różnorodny
Zaburzenia widzenia. Porfiria.
INTERAKCJE Z LEKAMI
Wpływ metoklopramidu na motorykę przewodu pokarmowego jest antagonizowany przez leki antycholinergiczne i narkotyczne leki przeciwbólowe. Addytywne działanie uspokajające może wystąpić, gdy metoklopramid jest podawany z alkoholem, środkami uspokajającymi, środkami nasennymi, narkotykami lub środkami uspokajającymi.
Odkrycie, że metoklopramid uwalnia katecholaminy u pacjentów z nadciśnieniem pierwotnym sugeruje, że należy go stosować ostrożnie, jeśli w ogóle, u pacjentów otrzymujących inhibitory monoaminooksydazy.
Wchłanianie leków z żołądka może być zmniejszone (np. digoksyny) przez metoklopramid, podczas gdy szybkość i/lub zakres wchłaniania leków z jelita cienkiego może być zwiększony (np. acetaminofen, tetracyklina, lewodopa, etanol, cyklosporyna).
Gastropareza (zastój żołądka) może być przyczyną złej kontroli cukrzycy u niektórych pacjentów. Insulina podawana egzogennie może zacząć działać zanim pokarm opuści żołądek i doprowadzić do hipoglikemii. Ponieważ działanie metoklopramidu wpływa na dostarczanie pokarmu do jelit, a tym samym na szybkość wchłaniania, dawkowanie insuliny lub czas podawania mogą wymagać dostosowania.
OSTRZEŻENIA
Depresja psychiczna występowała u pacjentów z depresją w wywiadzie lub bez. Objawy wahały się od łagodnych do ciężkich i obejmowały myśli samobójcze i samobójstwa. Metoklopramid należy podawać pacjentom z depresją w wywiadzie tylko wtedy, gdy oczekiwane korzyści przewyższają potencjalne ryzyko.
Objawy pozapiramidowe, objawiające się głównie ostrymi reakcjami dystonicznymi, występują u około 1 na 500 pacjentów leczonych zwykłymi dawkami metoklopramidu od 30 do 40 mg/dobę dla dorosłych. Zwykle występują one w ciągu pierwszych 24 do 48 godzin leczenia metoklopramidem, występują częściej u dzieci i dorosłych w wieku poniżej 30 lat, a nawet częściej przy wyższych dawkach. Objawy te mogą obejmować mimowolne ruchy kończyn i grymasy twarzy, kręcz szyi, przełom okulistyczny, rytmiczne wysuwanie języka, opuszkowy typ mowy, szczękościsk lub reakcje dystoniczne przypominające tężec. Rzadko reakcje dystoniczne mogą objawiać się stridorem i dusznością, prawdopodobnie z powodu kurczu krtani. Jeśli te objawy wystąpią, należy wstrzyknąć domięśniowo 50 mg difenhydraminy chlorowodorku, a objawy zwykle ustąpią. Mesylan benzotropiny, 1 do 2 mg domięśniowo, może być również stosowany do odwrócenia tych reakcji.
Występowały objawy podobne do choroby Parkinsona, częściej w ciągu pierwszych 6 miesięcy po rozpoczęciu leczenia metoklopramidem, ale czasami po dłuższych okresach. Objawy te zwykle ustępują w ciągu 2 do 3 miesięcy po odstawieniu metoklopramidu. Pacjenci z istniejącą wcześniej chorobą Parkinsona powinni otrzymywać metoklopramid z ostrożnością, jeśli w ogóle, ponieważ tacy pacjenci mogą doświadczać zaostrzenia objawów parkinsonowskich podczas przyjmowania metoklopramidu.
Późne dyskinezy
(Patrz BOX OSTRZEŻENIE)
Leczenie metoklopramidem może powodować późne dyskinezy (TD), potencjalnie nieodwracalne i szpecące zaburzenie charakteryzujące się mimowolnymi ruchami twarzy, języka lub kończyn. Ryzyko wystąpienia dyskinezy późnej wzrasta wraz z czasem trwania leczenia i całkowitą dawką skumulowaną. Analiza wzorców wykorzystania wykazała, że około 20% pacjentów, którzy stosowali metoklopramid, przyjmowało go dłużej niż 12 tygodni. Należy unikać leczenia metoklopramidem przez okres dłuższy niż zalecane 12 tygodni we wszystkich, z wyjątkiem rzadkich przypadkach, w których uważa się, że korzyści terapeutyczne przewyższają ryzyko rozwoju TD.
Chociaż ryzyko rozwoju TD w populacji ogólnej może być zwiększone u osób starszych, kobiet i diabetyków, nie można przewidzieć, u których pacjentów rozwinie się TD wywołany metoklopramidem. Zarówno ryzyko rozwoju TD, jak i prawdopodobieństwo, że TD stanie się nieodwracalna, wzrasta wraz z czasem trwania leczenia i całkowitą dawką skumulowaną.
Metoklopramid należy odstawić u pacjentów, u których wystąpią objawy przedmiotowe lub podmiotowe TD. Nie jest znane skuteczne leczenie ustalonych przypadków TD, chociaż u niektórych pacjentów TD może ustąpić, częściowo lub całkowicie, w ciągu kilku tygodni lub miesięcy po odstawieniu metoklopramidu.
Sam metoklopramid może tłumić lub częściowo tłumić objawy TD, maskując w ten sposób podstawowy proces chorobowy. Wpływ tej supresji objawowej na długotrwały przebieg TD jest nieznany. Dlatego metoklopramidu nie należy stosować do objawowej kontroli TD.
Złośliwy Zespół Neuroleptyczny (NMS)
Istnieją rzadkie doniesienia o niezbyt częstym, ale potencjalnie śmiertelnym zespole objawów, czasami określanym jako złośliwy zespół neuroleptyczny (NMS) związany z metoklopramidem. Objawy kliniczne NMS obejmują hipertermię, sztywność mięśni, zmienioną świadomość i oznaki niestabilności autonomicznej (nieregularny puls lub ciśnienie krwi, tachykardia, obfite pocenie i arytmie serca).
Diagnostyczna ocena pacjentów z tym zespołem jest skomplikowana. Przy stawianiu diagnozy ważne jest, aby zidentyfikować przypadki, w których obraz kliniczny obejmuje zarówno poważną chorobę medyczną (np. zapalenie płuc, zakażenie ogólnoustrojowe, itp.), jak i nieleczone lub niewłaściwie leczone objawy pozapiramidowe (EPS). Inne ważne czynniki w diagnostyce różnicowej obejmują ośrodkową toksyczność antycholinergiczną, udar cieplny, hipertermię złośliwą, gorączkę polekową i pierwotną patologię ośrodkowego układu nerwowego (OUN).
Postępowanie w przypadku NMS powinno obejmować 1) natychmiastowe odstawienie metoklopramidu i innych leków, które nie są niezbędne do jednoczesnego leczenia, 2) intensywne leczenie objawowe i monitorowanie medyczne, oraz 3) leczenie wszelkich współistniejących poważnych problemów zdrowotnych, dla których dostępne są określone metody leczenia. W leczeniu NMS stosowano bromokryptynę i sól sodową dantrolenu, ale ich skuteczność nie została ustalona (patrz DZIAŁANIA NIEPOŻĄDANE ).
ŚRODKI OSTROŻNOŚCI
Ogólny
W jednym badaniu u pacjentów z nadciśnieniem wykazano, że metoklopramid podawany dożylnie uwalnia katecholaminy; dlatego należy zachować ostrożność podczas stosowania metoklopramidu u pacjentów z nadciśnieniem.
Ponieważ metoklopramid powoduje przejściowy wzrost aldosteronu w osoczu, niektórzy pacjenci, zwłaszcza z marskością wątroby lub zastoinową niewydolnością serca, mogą być narażeni na ryzyko zatrzymania płynów i przeciążenia objętościowego. Jeśli te działania niepożądane wystąpią w dowolnym momencie leczenia metoklopramidem, lek należy odstawić.
Działania niepożądane, szczególnie te dotyczące układu nerwowego, mogą wystąpić po zaprzestaniu stosowania reglanu®. Niewielka liczba pacjentów może doświadczyć okresu karencji po odstawieniu reglan®, które może obejmować zawroty głowy, nerwowość i/lub bóle głowy.
Informacje dla pacjentów
Stosowanie reglan® jest zalecane tylko dla osób dorosłych. Metoklopramid może upośledzać zdolności umysłowe i/lub fizyczne wymagane do wykonywania niebezpiecznych zadań, takich jak obsługa maszyn lub prowadzenie pojazdów mechanicznych. Pacjenta ambulatoryjnego należy odpowiednio ostrzec.
Aby uzyskać dodatkowe informacje, należy poinstruować pacjentów, aby zapoznali się z Przewodnikiem po lekach dla tabletek reglan®.

rakotwórczość, mutageneza, upośledzenie płodności
Przeprowadzono 77-tygodniowe badanie na szczurach, którym podawano doustne dawki do około 40-krotności maksymalnej zalecanej dawki dobowej dla ludzi. Metoklopramid podnosi poziom prolaktyny i utrzymuje się on podczas przewlekłego podawania. Eksperymenty na kulturach tkankowych wskazują, że około jedna trzecia ludzkich raków piersi jest zależna od prolaktyny in vitro, co jest czynnikiem o potencjalnym znaczeniu, jeśli rozważa się przepisanie metoklopramidu u pacjentki z wcześniej wykrytym rakiem piersi. Chociaż podczas stosowania leków zwiększających prolaktynę zgłaszano zaburzenia, takie jak mlekotok, brak miesiączki, ginekomastia i impotencja, kliniczne znaczenie podwyższonego stężenia prolaktyny w surowicy u większości pacjentów nie jest znane. U gryzoni po długotrwałym podawaniu leków neuroleptycznych stymulujących prolaktynę i metoklopramidu stwierdzono wzrost zachorowań na nowotwory sutka. Jednak ani badania kliniczne, ani badania epidemiologiczne przeprowadzone do tej pory nie wykazały związku między przewlekłym podawaniem tych leków a nowotworzeniem sutka; dostępne dowody są obecnie zbyt ograniczone, aby mogły być rozstrzygające.
Test mutagenności Amesa przeprowadzony na metoklopramidzie był ujemny.
Ciąża Kategoria B
Badania rozrodu przeprowadzone na szczurach, myszach i królikach drogą dożylną, domięśniową, s.c. i doustną przy maksymalnych stężeniach od 12 do 250 razy większych od dawek stosowanych u ludzi, nie wykazały upośledzenia płodności ani znaczącego uszkodzenia płodu przez metoklopramid. Nie ma jednak odpowiednich i dobrze kontrolowanych badań u kobiet w ciąży. Ponieważ badania reprodukcji na zwierzętach nie zawsze pozwalają przewidzieć reakcję człowieka, lek ten powinien być stosowany w czasie ciąży tylko wtedy, gdy jest to bezwzględnie konieczne.
Matki karmiące
Metoklopramid przenika do mleka ludzkiego. Należy zachować ostrożność podając metoklopramid karmiącej matce.
Zastosowanie pediatryczne
Nie ustalono bezpieczeństwa i skuteczności u dzieci i młodzieży (patrz PRZEDAWKOWAĆ ).
Należy zachować ostrożność przy podawaniu metoklopramidu noworodkom, ponieważ przedłużony klirens może powodować nadmierne stężenia w surowicy (patrz FARMAKOLOGIA KLINICZNA - Farmakokinetyka ). Ponadto noworodki mają obniżony poziom reduktazy NADH-cytochromu b5, co w połączeniu z wyżej wymienionymi czynnikami farmakokinetycznymi sprawia, że noworodki są bardziej podatne na methemoglobinemię (patrz PRZEDAWKOWAĆ ).
Profil bezpieczeństwa metoklopramidu u dorosłych nie może być ekstrapolowany na pacjentów pediatrycznych. Dystonie i inne reakcje pozapiramidowe związane z metoklopramidem występują częściej w populacji pediatrycznej niż u dorosłych. (Widzieć OSTRZEŻENIA oraz DZIAŁANIA NIEPOŻĄDANE - Reakcje pozapiramidowe. )
Zastosowanie geriatryczne
Badania kliniczne reglan® nie obejmowały wystarczającej liczby osób w wieku 65 lat i starszych, aby ustalić, czy osoby starsze reagują inaczej niż osoby młodsze.
Ryzyko wystąpienia działań niepożądanych podobnych do choroby Parkinsona wzrasta wraz ze wzrostem dawki. Pacjenci w podeszłym wieku powinni otrzymywać najniższą skuteczną dawkę reglanu®. Jeśli objawy parkinsonowskie wystąpią u pacjenta w podeszłym wieku otrzymującego reglan®, reglan® należy zasadniczo odstawić przed rozpoczęciem stosowania jakichkolwiek swoistych leków przeciwparkinsonowskich (patrz OSTRZEŻENIA oraz DAWKOWANIE I SPOSÓB PODAWANIA – W celu złagodzenia objawowego refluksu przełykowego ).
Osoby w podeszłym wieku mogą być bardziej narażone na późne dyskinezy (patrz OSTRZEŻENIA – Tardive Dys kinesia ).
U użytkowników reglan® odnotowano sedację. Sedacja może powodować dezorientację i objawiać się nadmierną sedacją u osób starszych (patrz FARMAKOLOGIA KLINICZNA , ŚRODKI OSTROŻNOŚCI – Informacje dla Pacjentów oraz DZIAŁANIA NIEPOŻĄDANE – Efekty na OUN ).
Wiadomo, że reglan® jest w znacznym stopniu wydalany przez nerki, a ryzyko reakcji toksycznych na ten lek może być większe u pacjentów z zaburzeniami czynności nerek (patrz DAWKOWANIE I SPOSÓB PODAWANIA – Stosowanie u pacjentów z niewydolnością nerek lub wątroby ).
tych powodów dobór dawki u pacjentów w podeszłym wieku powinien być ostrożny, zwykle zaczynając od dolnej granicy zakresu dawkowania, co odzwierciedla większą częstość występowania pogorszenia czynności nerek, chorób współistniejących lub innych leków u pacjentów w podeszłym wieku (patrz DAWKOWANIE I SPOSÓB PODAWANIA – Do łagodzenia objawowego refluksu żołądkowo-przełykowego i stosowania u pacjentów z zaburzeniami czynności nerek lub wątroby ).
Inne specjalne populacje
Pacjenci z niedoborem reduktazy NADH-cytochromu b5 są narażeni na zwiększone ryzyko rozwoju methemoglobinemii i/lub sulfhemoglobinemii po podaniu metoklopramidu. U pacjentów z niedoborem G6PD, u których występuje methemoglobinemia wywołana przez metoklopramid, leczenie błękitem metylenowym nie jest zalecane (patrz PRZEDAWKOWAĆ ).
PRZEDAWKOWAĆ
Objawy przedawkowania mogą obejmować senność, dezorientację i reakcje pozapiramidowe. W kontrolowaniu reakcji pozapiramidowych pomocne mogą być leki przeciwcholinergiczne lub przeciwparkinsonowskie albo leki przeciwhistaminowe o właściwościach przeciwcholinergicznych. Objawy ustępują samoistnie i zwykle ustępują w ciągu 24 godzin.
Hemodializa usuwa stosunkowo mało metoklopramidu, prawdopodobnie z powodu małej ilości leku we krwi w stosunku do tkanek. Podobnie ciągła ambulatoryjna dializa otrzewnowa nie usuwa znacznych ilości leku. Jest mało prawdopodobne, aby dawkowanie wymagało dostosowania, aby zrekompensować straty w wyniku dializy. Dializa prawdopodobnie nie będzie skuteczną metodą usuwania leku w sytuacjach przedawkowania.
niemowląt i dzieci, którym podawano roztwór doustny metoklopramidu, zgłaszano niezamierzone przedawkowanie spowodowane nieprawidłowym podaniem. Chociaż nie było spójnego wzorca w raportach związanych z tymi przedawkowaniami, zdarzenia obejmowały drgawki, reakcje pozapiramidowe i letarg.
Methemoglobinemia wystąpiła u wcześniaków i noworodków urodzonych o czasie, którym przedawkowano metoklopramid (1 do 4 mg/kg/dobę doustnie, domięśniowo lub dożylnie przez 1 do 3 lub więcej dni). Methemoglobinemię można odwrócić przez dożylne podanie błękitu metylenowego. Jednak błękit metylenowy może powodować niedokrwistość hemolityczną u pacjentów z niedoborem G6PD, która może być śmiertelna (patrz ŚRODKI OSTROŻNOŚCI – Inne specjalne populacje ).
PRZECIWWSKAZANIA
Metoklopramidu nie należy stosować, gdy stymulacja motoryki przewodu pokarmowego może być niebezpieczna, np. w przypadku krwotoku z przewodu pokarmowego, niedrożności mechanicznej lub perforacji.
Metoklopramid jest przeciwwskazany u pacjentów z guzem chromochłonnym, ponieważ lek może wywołać przełom nadciśnieniowy, prawdopodobnie z powodu uwalniania katecholamin z guza. Takie kryzysy nadciśnieniowe mogą być kontrolowane przez fentolaminę.
Metoklopramid jest przeciwwskazany u pacjentów ze znaną wrażliwością lub nietolerancją leku. Metoklopramidu nie należy stosować u pacjentów z padaczką lub pacjentów przyjmujących inne leki, które mogą powodować reakcje pozapiramidowe, ponieważ częstość i nasilenie napadów padaczkowych lub reakcji pozapiramidowych może być zwiększona.
FARMAKOLOGIA KLINICZNA
Metoklopramid stymuluje motorykę górnego odcinka przewodu pokarmowego bez stymulacji wydzieliny żołądkowej, żółciowej i trzustkowej. Jego sposób działania jest niejasny. Wydaje się uczulać tkanki na działanie acetylocholiny. Wpływ metoklopramidu na motorykę nie zależy od nienaruszonego unerwienia nerwu błędnego, ale można go znieść lekami antycholinergicznymi.
Metoklopramid zwiększa napięcie i amplitudę skurczów żołądka (zwłaszcza antralnych), rozluźnia zwieracz odźwiernika i opuszkę dwunastnicy oraz zwiększa perystaltykę dwunastnicy i jelita czczego, powodując przyspieszenie opróżniania żołądka i pasaż jelitowy. Zwiększa napięcie spoczynkowe dolnego zwieracza przełyku. Ma niewielki, jeśli w ogóle, wpływ na ruchliwość okrężnicy lub pęcherzyka żółciowego.
U pacjentów z refluksem żołądkowo-przełykowym i niskim LESP (niższe ciśnienie zwieracza przełyku) pojedyncze doustne dawki metoklopramidu powodują zależne od dawki zwiększenie LESP. Efekty zaczynają się od około 5 mg i wzrastają do 20 mg (największa testowana dawka). Wzrost LESP z dawki 5 mg trwa około 45 minut, a 20 mg trwa od 2 do 3 godzin. Zwiększone tempo opróżniania żołądka obserwowano po pojedynczych dawkach doustnych 10 mg.
Wydaje się, że właściwości przeciwwymiotne metoklopramidu wynikają z jego antagonizmu z ośrodkowymi i obwodowymi receptorami dopaminowymi. Dopamina powoduje nudności i wymioty poprzez stymulację strefy wyzwalania chemoreceptorów rdzenia kręgowego (CTZ), a metoklopramid blokuje stymulację CTZ przez środki takie jak ldopa lub apomorfina, o których wiadomo, że zwiększają poziom dopaminy lub mają działanie podobne do dopaminy. Metoklopramid znosi również spowolnienie opróżniania żołądka spowodowane przez apomorfinę.
Podobnie jak fenotiazyny i leki pokrewne, które są również antagonistami dopaminy, metoklopramid powoduje sedację i może wywoływać reakcje pozapiramidowe, chociaż są one stosunkowo rzadkie (patrz OSTRZEŻENIA ). Metoklopramid hamuje ośrodkowe i obwodowe działanie apomorfiny, indukuje uwalnianie prolaktyny i powoduje przejściowy wzrost stężenia aldosteronu w krążeniu, co może być związane z przemijającą retencją płynów.
Początek działania farmakologicznego metoklopramidu wynosi 1 do 3 minut po podaniu dożylnym, 10 do 15 minut po podaniu domięśniowym i 30 do 60 minut po podaniu doustnym; efekty farmakologiczne utrzymują się od 1 do 2 godzin.
Farmakokinetyka
Metoklopramid jest szybko i dobrze wchłaniany. W odniesieniu do dawki dożylnej 20 mg bezwzględna biodostępność metoklopramidu po podaniu doustnym wynosi 80% ± 15,5%, co wykazano w badaniu krzyżowym obejmującym 18 pacjentów. Maksymalne stężenie w osoczu występuje po około 1 do 2 godzinach po podaniu pojedynczej dawki doustnej. Podobny czas do osiągnięcia szczytu obserwuje się po podaniu pojedynczych dawek w stanie stacjonarnym.
badaniu z pojedynczą dawką na 12 osobach pole pod krzywą stężenia leku w czasie zwiększa się liniowo przy dawkach od 20 do 100 mg. Stężenia szczytowe wzrastają liniowo wraz z dawką; czas do osiągnięcia maksymalnych stężeń pozostaje taki sam; prześwit całego ciała pozostaje niezmieniony; a wskaźnik eliminacji pozostaje taki sam. Średni okres półtrwania w fazie eliminacji u osób z prawidłową czynnością nerek wynosi od 5 do 6 godzin. Liniowe procesy kinetyczne odpowiednio opisują wchłanianie i eliminację metoklopramidu.
Około 85% radioaktywności dawki podanej doustnie pojawia się w moczu w ciągu 72 godzin. Z 85% wydalonych z moczem około połowa jest obecna w postaci wolnego lub sprzężonego metoklopramidu.
Lek nie wiąże się intensywnie z białkami osocza (około 30%). Objętość dystrybucji w całym ciele jest duża (około 3,5 l/kg), co sugeruje rozległą dystrybucję leku do tkanek.
Zaburzenia czynności nerek wpływają na klirens metoklopramidu. W badaniu z udziałem pacjentów z różnym stopniem niewydolności nerek zmniejszenie klirensu kreatyniny było skorelowane ze zmniejszeniem klirensu osoczowego, nerkowego i pozanerkowego oraz wydłużeniem okresu półtrwania w fazie eliminacji. Kinetyka metoklopramidu w przypadku niewydolności nerek pozostawała jednak liniowa. Zmniejszenie klirensu w wyniku niewydolności nerek sugeruje, że należy zmniejszyć dawkę podtrzymującą, aby uniknąć kumulacji leku.
Dane farmakokinetyczne dla dorosłych
U dzieci i młodzieży farmakodynamika metoklopramidu po podaniu doustnym i dożylnym jest bardzo zmienna i nie ustalono zależności między stężeniem a efektem.
Nie ma wystarczających wiarygodnych danych, aby stwierdzić, czy farmakokinetyka metoklopramidu u dorosłych i dzieci i młodzieży jest podobna. Chociaż nie ma wystarczających danych potwierdzających skuteczność metoklopramidu u dzieci z objawowym refluksem żołądkowo-przełykowym (GER) lub nudnościami i wymiotami związanymi z chemioterapią nowotworową, jego farmakokinetykę badano w tych populacjach pacjentów.
otwartym badaniu sześciu pacjentów pediatrycznych (w wieku od 3,5 tygodnia do 5,4 miesiąca) z GER otrzymywało 10 dawek metoklopramidu w dawce 0,15 mg/kg co 6 godzin. Średnie maksymalne stężenie metoklopramidu w osoczu po dziesiątej dawce było 2-krotnie (56,8 μg/l) wyższe niż obserwowane po pierwszej dawce (29 μg/l), co wskazuje na kumulację leku przy wielokrotnym dawkowaniu. Po dziesiątej dawce średni czas do osiągnięcia maksymalnych stężeń (2,2 godz.), okres półtrwania (4,1 godz.), klirens (0,67 l/h/kg) i objętość dystrybucji (4,4 l/kg) metoklopramidu były podobne do te obserwowane po pierwszej dawce. U najmłodszego pacjenta (wiek 3,5 tygodnia) okres półtrwania metoklopramidu po pierwszej i dziesiątej dawce (odpowiednio 23,1 i 10,3 godziny) był znacznie dłuższy w porównaniu z innymi niemowlętami ze względu na zmniejszony klirens. Można to przypisać niedojrzałym układom wątrobowym i nerkowym po urodzeniu.
Pojedyncze dożylne dawki metoklopramidu 0,22 do 0,46 mg/kg (średnio 0,35 mg/kg) podawano w ciągu 5 minut 9 pacjentom z nowotworami złośliwymi u dzieci otrzymujących chemioterapię (średni wiek 11,7 lat; zakres od 7 do 14 lat) w profilaktyce wywołane wymioty. Stężenia metoklopramidu w osoczu ekstrapolowane do czasu zero wahały się od 65 do 395 μg/l (średnia 152 μg/l). Średni okres półtrwania w fazie eliminacji, klirens i objętość dystrybucji metoklopramidu wynosiły 4,4 godziny (zakres od 1,7 do 8,3 godziny), 0,56 l/h/kg (zakres od 0,12 do 1,20 l/h/kg) i 3,0 l/ kg (zakres od 1,0 do 4,8 l/kg).
innym badaniu dziewięciu pacjentów pediatrycznych z rakiem (w wieku od 1 do 9 lat) otrzymało od 4 do 5 wlewów dożylnych (przez 30 minut) metoklopramidu w dawce 2 mg/kg w celu opanowania wymiotów. Po ostatniej dawce maksymalne stężenie metoklopramidu w surowicy wahało się od 1060 do 5680 μg/l. Średni okres półtrwania w fazie eliminacji, klirens i objętość dystrybucji metoklopramidu wynosiły 4,5 godziny (zakres od 2,0 do 12,5 godziny), 0,37 l/h/kg (zakres od 0,10 do 1,24 l/h/kg) i 1,93 l/ kg (zakres od 0,95 do 5,50 l/kg).
INFORMACJA O PACJENCIE
REGLAN (REG-LAN) (tabletki metoklopramidu) Tabletki
Przeczytaj Przewodnik po lekach, który jest dostarczany z REGLANem, zanim zaczniesz go brać i za każdym razem, gdy otrzymasz uzupełnienie. Mogą pojawić się nowe informacje. W przypadku przyjmowania innego produktu zawierającego metoklopramid (takiego jak REGLAN 10 mg do wstrzykiwań, REGLAN ODT lub roztwór doustny metoklopramidu), należy zapoznać się z Przewodnikiem po lekach dołączonym do tego produktu. Niektóre informacje mogą się różnić. Niniejszy Przewodnik po lekach nie zastępuje rozmowy z lekarzem na temat stanu zdrowia lub leczenia.
Jakie są najważniejsze informacje, które powinienem wiedzieć o REGLAN?
REGLAN może powodować poważne skutki uboczne, w tym:
Późne dyskinezy (nieprawidłowe ruchy mięśni). Te ruchy występują głównie w mięśniach twarzy. Nie możesz kontrolować tych ruchów. Mogą nie zniknąć nawet po zatrzymaniu REGLAN. Nie ma leczenia późnej dyskinezy, ale objawy mogą się zmniejszyć lub zniknąć z czasem po zaprzestaniu przyjmowania leku REGLAN.
Twoje szanse na wystąpienie późnej dyskinezy rosną:
- im dłużej bierzesz REGLAN 10mg i tym więcej REGLAN 10mg bierzesz. Nie należy przyjmować leku REGLAN 10 mg dłużej niż 12 tygodni.
- jeśli jesteś starsza, zwłaszcza jeśli jesteś kobietą
- jeśli masz cukrzycę
Lekarz nie jest w stanie wiedzieć, czy podczas przyjmowania leku REGLAN wystąpią dyskinezy późne.
Natychmiast skontaktuj się z lekarzem, jeśli wystąpią ruchy, których nie możesz zatrzymać lub kontrolować, takie jak:
- mlaskanie, żucie lub marszczenie ust
- zmarszczenie brwi lub nachmurzenie
- wystawianie języka
- mruganie i poruszanie oczami
- drżenie rąk i nóg
Zobacz rozdział „Jakie są możliwe skutki uboczne REGLAN 10mg?” aby uzyskać więcej informacji na temat skutków ubocznych.
Co to jest REGLAN 10mg?
REGLAN 10mg to lek na receptę stosowany:
- dorosłych przez 4 do 12 tygodni w celu złagodzenia objawów zgagi w chorobie refluksowej przełyku (GERD), gdy niektóre inne metody leczenia nie działają. REGLAN łagodzi zgagę w ciągu dnia i zgagę po posiłkach. Pomaga również leczyć wrzody przełyku.
- w celu złagodzenia objawów powolnego opróżniania żołądka u osób z cukrzycą. REGLAN pomaga leczyć objawy, takie jak nudności, wymioty, zgaga, uczucie sytości długo po posiłku i utrata apetytu. Nie wszystkie te objawy ustępują jednocześnie.
Nie wiadomo, czy REGLAN jest bezpieczny i działa u dzieci.
Kto nie powinien brać REGLAN 10mg?
Nie bierz REGLAN, jeśli:
- masz problemy z żołądkiem lub jelitami, które mogą się pogorszyć podczas stosowania REGLAN, takie jak krwawienie, niedrożność lub rozdarcie żołądka lub ściany jelita
- masz guza nadnercza zwanego guzem chromochłonnym;
- jesteś uczulony na REGLAN 10mg lub cokolwiek w nim. Listę składników REGLAN można znaleźć na końcu niniejszego Przewodnika po lekach.
- przyjmować leki, które mogą powodować niekontrolowane ruchy, takie jak leki na choroby psychiczne, mieć drgawki
Co powinienem powiedzieć lekarzowi przed zażyciem leku REGLAN?
Poinformuj swojego lekarza o wszystkich swoich schorzeniach, w tym jeśli masz:
- depresja
- Choroba Parkinsona
- wysokie ciśnienie krwi
- problemy z nerkami. Lekarz może rozpocząć od mniejszej dawki.
- problemy z wątrobą lub niewydolność serca. REGLAN może powodować zatrzymanie płynów w organizmie.
- cukrzyca. Może być konieczna zmiana dawki insuliny.
- rak piersi
- jesteś w ciąży lub planujesz zajść w ciążę. Nie wiadomo, czy REGLAN 10 mg zaszkodzi nienarodzonemu dziecku.
- karmisz piersią. REGLAN 10 mg może przenikać do mleka matki i może zaszkodzić dziecku. Porozmawiaj z lekarzem o najlepszym sposobie karmienia dziecka, jeśli przyjmujesz REGLAN.
Poinformuj lekarza o wszystkich przyjmowanych lekach, w tym o lekach na receptę i bez recepty, witaminach i suplementach ziołowych. REGLAN i niektóre inne leki mogą wchodzić ze sobą w interakcje i mogą nie działać tak dobrze lub powodować możliwe skutki uboczne. Nie rozpoczynaj żadnych nowych leków podczas przyjmowania leku REGLAN 10 mg, dopóki nie porozmawiasz z lekarzem.
Szczególnie powiedz swojemu lekarzowi, jeśli przyjmujesz:
- inny lek zawierający metoklopramid, taki jak REGLAN 10 mg ODT lub roztwór doustny metoklopramidu
- lek na ciśnienie krwi
- lek na depresję, zwłaszcza inhibitor monoaminooksydazy (IMAO)
- insulina
- lek, który może powodować senność, taki jak lek przeciwlękowy, leki nasenne i narkotyki.
W razie wątpliwości, czy dany lek należy do wymienionych powyżej, należy zwrócić się do lekarza lub farmaceuty.
Poznaj leki, które przyjmujesz. Zachowaj ich listę i pokaż ją swojemu lekarzowi i farmaceucie, gdy otrzymasz nowy lek.
Jak powinienem wziąć REGLAN?
- REGLAN 10mg występuje w postaci tabletki przyjmowanej doustnie.
- Przyjmuj REGLAN dokładnie według zaleceń lekarza. Nie należy zmieniać dawki, chyba że tak zaleci lekarz.
- Nie należy przyjmować REGLAN dłużej niż 12 tygodni.
- Jeśli zażyjesz zbyt dużo leku REGLAN 10 mg, natychmiast skontaktuj się z lekarzem lub Centrum Kontroli Zatruć.
Czego powinienem unikać biorąc REGLAN?
- Nie pij alkoholu podczas przyjmowania leku REGLAN. Alkohol może pogorszyć niektóre skutki uboczne leku REGLAN 10 mg, takie jak uczucie senności.
- Nie prowadź pojazdów, nie pracuj przy maszynach ani nie wykonuj niebezpiecznych zadań, dopóki nie dowiesz się, jak REGLAN wpływa na Ciebie. REGLAN może powodować senność.
Jakie są możliwe skutki uboczne REGLAN?
Reglan może powodować poważne skutki uboczne, w tym:
- Późne dyskinezy (nieprawidłowe ruchy mięśni). Zobacz „Jakie są najważniejsze informacje, które muszę wiedzieć o REGLAN?”
- Niekontrolowane skurcze mięśni twarzy i szyi lub mięśni ciała, ramion i nóg (dystonia). Te skurcze mięśni mogą powodować nieprawidłowe ruchy i pozycje ciała. Te skurcze zwykle zaczynają się w ciągu pierwszych 2 dni leczenia. Te skurcze zdarzają się częściej u dzieci i dorosłych w wieku poniżej 30 lat.
- Depresja, myśli o samobójstwie i samobójstwie. Niektórzy ludzie, którzy biorą REGLAN, popadają w depresję. Możesz mieć myśli o samookaleczeniu lub popełnieniu samobójstwa. Niektórzy ludzie, którzy przyjmują Reglan, zakończyli swoje życie (samobójstwo).
- Złośliwy Zespół Neuroleptyczny (NMS). NMS jest bardzo rzadkim, ale bardzo poważnym stanem, który może wystąpić w przypadku Reglana. NMS może spowodować śmierć i musi być leczony w szpitalu. Objawy NMS obejmują: wysoką gorączkę, sztywność mięśni, problemy z myśleniem, bardzo szybkie lub nierówne bicie serca oraz zwiększoną potliwość.
- Parkinsonizm. Objawy obejmują lekkie drżenie, sztywność ciała, problemy z poruszaniem się lub utrzymaniem równowagi. Jeśli masz już chorobę Parkinsona, objawy mogą się nasilić podczas przyjmowania leku REGLAN.
Zadzwoń do lekarza i natychmiast uzyskaj pomoc medyczną, jeśli:
- czujesz się przygnębiony lub myślisz o zranieniu lub popełnieniu samobójstwa
- mieć wysoką gorączkę, sztywność mięśni, problemy z myśleniem, bardzo szybkie lub nierówne bicie serca i zwiększoną potliwość;
- mieć ruchy mięśni, których nie możesz zatrzymać ani kontrolować
- mieć ruchy mięśni, które są nowe lub nietypowe
Typowe skutki uboczne Reglan 10mg obejmują:
- uczucie niepokoju, senności, zmęczenia, zawrotów głowy lub wyczerpania
- ból głowy
- dezorientacja
- problemy ze snem
Możesz mieć więcej skutków ubocznych, im dłużej przyjmujesz REGLAN i im więcej przyjmujesz REGLAN.
Po odstawieniu REGLANu nadal mogą wystąpić działania niepożądane. Mogą wystąpić objawy odstawienia (odstawienia) leku REGLAN 10 mg, takie jak bóle głowy, zawroty głowy lub nerwowość.
Poinformuj lekarza o wszelkich skutkach ubocznych, które Cię niepokoją lub nie ustępują. To nie wszystkie możliwe skutki uboczne REGLANU.
Zadzwoń do lekarza, aby uzyskać poradę medyczną na temat skutków ubocznych. Możesz zgłosić skutki uboczne do FDA pod numerem 1-800-FDA-1088.
Jak przechowywać REGLAN?
- Przechowuj REGLAN w temperaturze pokojowej między 68 ° F do 77 ° F (20 ° C do 25 ° C).
- Przechowuj REGLAN 10mg w butelce, w której się znajduje. Trzymaj butelkę szczelnie zamkniętą.
Przechowuj REGLAN 10mg i wszystkie leki w miejscu niedostępnym dla dzieci.
Ogólne informacje o REGLAN
Leki są czasami przepisywane do celów innych niż wymienione w Przewodniku po lekach. Nie używaj REGLAN w stanach, na które nie został przepisany. Nie podawaj REGLAN 10mg innym osobom, nawet jeśli mają takie same objawy jak ty. Może im to zaszkodzić.
Ten przewodnik po lekach podsumowuje najważniejsze informacje o REGLAN. Jeśli chcesz uzyskać więcej informacji, porozmawiaj ze swoim lekarzem. Możesz poprosić swojego lekarza lub farmaceutę o informacje na temat REGLAN 10mg, które są przeznaczone dla pracowników służby zdrowia. Aby uzyskać więcej informacji, odwiedź stronę www.anipharmaceuticals.com lub zadzwoń pod bezpłatny numer 1-800-308-6755.
Jakie są składniki REGLAN?
Składnik czynny: metoklopramid
Nieaktywne składniki :
REGLAN 10 mg tabletki : stearynian magnezu, mannitol, celuloza mikrokrystaliczna, kwas stearynowy
REGLAN 5 mg tabletki : skrobia kukurydziana, żółcień D&C 10 lak glinowy, błękit FD&C 1 lak glinowy, laktoza, celuloza mikrokrystaliczna, dwutlenek krzemu, kwas stearynowy
