Anafranil 10mg, 25mg, 50mg Clomipramine Zastosowanie, skutki uboczne i dawkowanie. Cena w aptece internetowej. Leki generyczne bez recepty.
Co to jest Anafranil 10mg i jak się go stosuje?
Anafranil 50mg jest lekiem na receptę stosowanym w leczeniu objawów zaburzeń obsesyjno-kompulsywnych. Anafranil 50 mg może być stosowany samodzielnie lub z innymi lekami.
Anafranil należy do klasy leków zwanych antydepresantami, TCA.
Nie wiadomo, czy Anafranil 50 mg jest bezpieczny i skuteczny u dzieci w wieku poniżej 10 lat.
Jakie są możliwe skutki uboczne Anafranil 25mg?
Anafranil 50mg może powodować poważne skutki uboczne, w tym:
- wysypka na skórze,
- gorączka,
- obrzęk gruczołów,
- objawy grypopodobne,
- bóle mięśni,
- silne osłabienie,
- nietypowe siniaki,
- zażółcenie skóry i oczu (żółtaczka),
- zmiany zachowania,
- lęk,
- atak paniki,
- problemy ze snem,
- zachowanie impulsywne,
- drażliwość,
- podniecenie,
- wrogość,
- agresywność,
- nadpobudliwy (psychicznie lub fizycznie),
- depresja,
- myśli samobójcze,
- rozmazany obraz,
- widzenie tunelowe,
- ból lub obrzęk oka,
- widząc aureole wokół świateł,
- szybkie tętno,
- drżenie lub drżenie,
- dezorientacja,
- skrajny strach,
- bolesne lub utrudnione oddawanie moczu,
- konfiskata,
- gorączka,
- halucynacje,
- wyzysk,
- dreszcze,
- szybkie tętno,
- sztywność mięśni,
- drganie,
- brak koordynacji,
- mdłości,
- wymioty i
- biegunka
Natychmiast uzyskaj pomoc medyczną, jeśli wystąpi którykolwiek z wymienionych powyżej objawów.
Najczęstsze skutki uboczne Anafranilu to:
- suchość w ustach,
- mdłości,
- rozstrój żołądka,
- utrata apetytu,
- zaparcie,
- odczuwanie niepokoju,
- oszołomiony,
- senność,
- zmęczony,
- problemy ze snem,
- zmiany apetytu lub wagi,
- problemy z pamięcią,
- problemy z koncentracją,
- zwiększona potliwość,
- drętwienie lub mrowienie,
- zmiany widzenia,
- zmniejszony popęd płciowy,
- impotencja i
- trudności z orgazmem
Poinformuj lekarza, jeśli wystąpią jakiekolwiek skutki uboczne, które Ci przeszkadzają lub które nie ustępują.
To nie wszystkie możliwe skutki uboczne Anafranilu. Aby uzyskać więcej informacji, skontaktuj się z lekarzem lub farmaceutą.
Zadzwoń do lekarza, aby uzyskać poradę medyczną na temat skutków ubocznych. Możesz zgłosić skutki uboczne do FDA pod numerem 1-800-FDA-1088.
OSTRZEŻENIE
Samobójstwa i leki przeciwdepresyjne
Leki przeciwdepresyjne zwiększały w porównaniu z placebo ryzyko myśli i zachowań samobójczych (samobójstwa) u dzieci, młodzieży i młodych dorosłych w krótkoterminowych badaniach nad ciężkimi zaburzeniami depresyjnymi (MDD) i innymi zaburzeniami psychicznymi. Każdy, kto rozważa zastosowanie chlorowodorku klomipraminy lub innego leku przeciwdepresyjnego u dzieci, młodzieży lub młodych dorosłych, musi zrównoważyć to ryzyko z potrzebą kliniczną. Badania krótkoterminowe nie wykazały wzrostu ryzyka samobójstw w przypadku stosowania leków przeciwdepresyjnych w porównaniu z placebo u osób dorosłych w wieku powyżej 24 lat; wystąpiło zmniejszenie ryzyka w przypadku stosowania leków przeciwdepresyjnych w porównaniu z placebo u osób dorosłych w wieku 65 lat i starszych. Depresja i niektóre inne zaburzenia psychiczne same w sobie wiążą się ze wzrostem ryzyka samobójstwa. Pacjenci w każdym wieku, którzy rozpoczynają leczenie lekami przeciwdepresyjnymi, powinni być odpowiednio monitorowani i ściśle obserwowani pod kątem pogorszenia stanu klinicznego, skłonności samobójczych lub nietypowych zmian w zachowaniu. Rodziny i opiekunowie powinni być poinformowani o potrzebie ścisłej obserwacji i komunikacji z lekarzem. Chlorowodorek klomipraminy nie jest zatwierdzony do stosowania u dzieci, z wyjątkiem pacjentów z zaburzeniami obsesyjno-kompulsywnymi (OCD) (patrz OSTRZEŻENIA , Pogorszenie stanu klinicznego i ryzyko samobójstwa ; INFORMACJA O PACJENCIE ; oraz ŚRODKI OSTROŻNOŚCI , Zastosowanie pediatryczne ).
OPIS
Anafranil™ (chlorowodorek klomipraminy) Kapsułki USP to lek przeciwobsesyjny należący do klasy (dibenzazepina) środków farmakologicznych znanych jako trójpierścieniowe leki przeciwdepresyjne. Anafranil jest dostępny w postaci kapsułek 25, 50 i 75 mg do podawania doustnego.
Chlorowodorek klomipraminy USP to monochlorowodorek 3-chloro-5-[3-(dimetyloamino)propylo]-10,11-dihydro5H-dibenz[b,f]azepiny, a jego wzór strukturalny to:
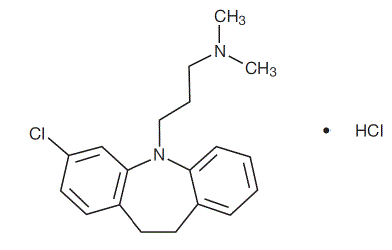
C19H23ClN2 • MW HCl = 351,31
Chlorowodorek klomipraminy USP jest krystalicznym proszkiem o barwie od białej do białawej. Jest dobrze rozpuszczalny w wodzie, metanolu i chlorku metylenu, nierozpuszczalny w eterze etylowym i heksanie.
Nieaktywne składniki. D&C Red No. 33 (tylko kapsułki 25 mg), D&C Yellow No. 10, FD&C Blue No. 1 (tylko kapsułki 50 mg), FD&C Yellow No. 6, żelatyna, stearynian magnezu, metyloparaben, propyloparaben, skrobia (kukurydza), i dwutlenek tytanu.
WSKAZANIA
Anafranil™ (chlorowodorek klomipraminy) Kapsułki USP jest wskazany do leczenia obsesji i kompulsji u pacjentów z zaburzeniami obsesyjno-kompulsywnymi (OCD). Obsesje lub kompulsje muszą powodować wyraźny stres, być czasochłonne lub znacząco zakłócać funkcjonowanie społeczne lub zawodowe, aby spełnić diagnozę OCD DSM-III-R (około 1989 r.).
Obsesje to powtarzające się, uporczywe idee, myśli, obrazy lub impulsy, które są dystoniczne ego. Kompulsje to powtarzające się, celowe i celowe zachowania wykonywane w odpowiedzi na obsesję lub w stereotypowy sposób, i są rozpoznawane przez osobę jako nadmierne lub nieuzasadnione.
Skuteczność Anafranilu 25 mg w leczeniu OCD wykazano w wieloośrodkowych, kontrolowanych placebo badaniach w grupach równoległych, w tym dwóch 10-tygodniowych badaniach u dorosłych i jednym 8-tygodniowym badaniu u dzieci i młodzieży w wieku od 10 do 17 lat. Pacjenci we wszystkich badaniach mieli umiarkowane do ciężkiego OCD (DSM-III), przy czym średnia wyjściowa ocena w skali Yale-Brown Obsessive Compulsive Scale (YBOCS) wynosiła od 26 do 28, a średnia wyjściowa ocena 10 w NIMH Clinical Global Obsessive Skala Kompulsywna (NIMH-OC). Pacjenci przyjmujący CMI doświadczyli średniej redukcji o około 10 w skali YBOCS, co stanowi średnią poprawę w tej skali od 35% do 42% wśród dorosłych i 37% wśród dzieci i młodzieży. Pacjenci leczeni CMI doświadczyli zmniejszenia o 3,5 jednostki w NIMH-OC. Pacjenci otrzymujący placebo nie wykazywali istotnej odpowiedzi klinicznej w żadnej ze skal. Maksymalna dawka wynosiła 250 mg/dobę dla większości dorosłych i 3 mg/kg/dobę (do 200 mg) dla wszystkich dzieci i młodzieży.
Skuteczność Anafranilu 25 mg do długotrwałego stosowania (tj. Przez ponad 10 tygodni) nie była systematycznie oceniana w badaniach kontrolowanych placebo. Lekarz, który zdecyduje się na stosowanie leku Anafranil 10 mg przez dłuższy czas, powinien okresowo oceniać długoterminową przydatność leku dla indywidualnego pacjenta (patrz DAWKOWANIE I SPOSÓB PODAWANIA ).
DAWKOWANIE I SPOSÓB PODAWANIA
Opisane poniżej schematy leczenia oparte są na tych stosowanych w kontrolowanych badaniach klinicznych Anafranilu 50 mg u 520 dorosłych oraz 91 dzieci i młodzieży z OCD. Podczas początkowego dostosowywania dawki Anafranil należy podawać w dawkach podzielonych z posiłkami w celu zmniejszenia żołądkowo-jelitowych skutków ubocznych. Celem tej początkowej fazy miareczkowania jest zminimalizowanie skutków ubocznych poprzez umożliwienie rozwoju tolerancji na działania niepożądane lub umożliwienie pacjentowi przystosowania się, jeśli tolerancja się nie rozwinie.
Ponieważ zarówno CMI, jak i jego aktywny metabolit DMI, mają długi okres półtrwania w fazie eliminacji, lekarz przepisujący lek powinien wziąć pod uwagę fakt, że stężenie w osoczu w stanie stacjonarnym może zostać osiągnięte dopiero po 2–3 tygodniach od zmiany dawkowania (patrz FARMAKOLOGIA KLINICZNA ). Dlatego po początkowym dostosowaniu dawki może być właściwe odczekanie 2 do 3 tygodni między kolejnymi zmianami dawkowania.
Leczenie początkowe/Dostosowanie dawki (dorośli)
Leczenie preparatem Anafranil 25 mg należy rozpocząć od dawki 25 mg na dobę i stopniowo zwiększać, zgodnie z tolerancją, do około 100 mg w ciągu pierwszych 2 tygodni. Podczas początkowego miareczkowania Anafranil 50 mg należy podawać w dawkach podzielonych z posiłkami w celu zmniejszenia żołądkowo-jelitowych skutków ubocznych. Następnie dawkę można stopniowo zwiększać przez kilka kolejnych tygodni, maksymalnie do 250 mg na dobę. Po dostosowaniu, całkowitą dawkę dobową można podawać raz na dobę przed snem, aby zminimalizować sedację w ciągu dnia.
Leczenie początkowe/dostosowanie dawki (dzieci i młodzież)
Podobnie jak w przypadku dorosłych, dawka początkowa wynosi 25 mg na dobę i powinna być stopniowo zwiększana (również podawana w dawkach podzielonych z posiłkami w celu ograniczenia działań niepożądanych ze strony przewodu pokarmowego) w ciągu pierwszych 2 tygodni, w zależności od tolerancji, do maksymalnej dawki dobowej 3 mg/kg lub 100 mg, w zależności od tego, co jest mniejsze. Następnie dawkę można stopniowo zwiększać w ciągu następnych kilku tygodni do maksymalnej dawki dobowej 3 mg/kg lub 200 mg, w zależności od tego, która z tych wartości jest mniejsza (patrz ŚRODKI OSTROŻNOŚCI , Zastosowanie pediatryczne ). Podobnie jak w przypadku dorosłych, po dostosowaniu dawki całkowitą dawkę dobową można podawać raz na dobę przed snem, aby zminimalizować sedację w ciągu dnia.
Leczenie podtrzymujące/kontynuujące (dorośli, dzieci i młodzież)
Chociaż nie ma systematycznych badań, które odpowiadałyby na pytanie, jak długo kontynuować Anafranil 10 mg, OCD jest stanem przewlekłym i rozsądne jest rozważenie kontynuacji u pacjenta z odpowiedzią. Chociaż skuteczność Anafranilu 50 mg po 10 tygodniach nie została udokumentowana w kontrolowanych badaniach, pacjenci kontynuowali terapię w warunkach podwójnie ślepej próby przez okres do 1 roku bez utraty korzyści. Należy jednak dostosować dawkowanie, aby utrzymać u pacjenta najmniejszą skuteczną dawkę, a pacjentów należy okresowo poddawać ponownej ocenie w celu określenia potrzeby leczenia. Podczas leczenia podtrzymującego całkowitą dawkę dobową można podawać raz na dobę przed snem.
Zmiana pacjenta na lub z inhibitora monoaminooksydazy (MAOI) przeznaczonego do leczenia zaburzeń psychicznych
Pomiędzy odstawieniem MAOI przeznaczonego do leczenia zaburzeń psychicznych a rozpoczęciem leczenia Anafranilem powinno upłynąć co najmniej 14 dni. I odwrotnie, należy odczekać co najmniej 14 dni po odstawieniu Anafranilu przed rozpoczęciem MAOI przeznaczonego do leczenia zaburzeń psychicznych (patrz PRZECIWWSKAZANIA ).
Stosowanie anafranilu 25 mg z innymi MAOI, takimi jak linezolid lub błękit metylenowy
Nie należy rozpoczynać podawania leku Anafranil 50 mg u pacjenta leczonego linezolidem lub dożylnym błękitem metylenowym, ponieważ istnieje zwiększone ryzyko wystąpienia zespołu serotoninowego. U pacjenta wymagającego pilniejszego leczenia schorzenia psychicznego należy rozważyć inne interwencje, w tym hospitalizację (patrz PRZECIWWSKAZANIA ).
niektórych przypadkach pacjent już otrzymujący terapię Anafranil 25 mg może wymagać pilnego leczenia linezolidem lub dożylnym błękitem metylenowym. Jeśli akceptowalne alternatywy dla linezolidu lub dożylnego leczenia błękitem metylenowym nie są dostępne, a potencjalne korzyści z leczenia linezolidem lub dożylnym błękitem metylenowym są oceniane jako przewyższające ryzyko wystąpienia zespołu serotoninowego u konkretnego pacjenta, należy natychmiast odstawić Anafranil, a linezolid lub dożylny błękit metylenowy można podawać. Pacjenta należy monitorować pod kątem objawów zespołu serotoninowego przez dwa tygodnie lub do 24 godzin po podaniu ostatniej dawki linezolidu lub dożylnego błękitu metylenowego, w zależności od tego, co nastąpi wcześniej. Leczenie preparatem Anafranil można wznowić 24 godziny po podaniu ostatniej dawki linezolidu lub dożylnego błękitu metylenowego (patrz OSTRZEŻENIA ).
Ryzyko podawania błękitu metylenowego drogami nie dożylnymi (takimi jak tabletki doustne lub miejscowe wstrzyknięcie) lub w dawkach dożylnych znacznie niższych niż 1 mg / kg z Anafranilem 50 mg jest niejasne. Klinicysta powinien jednak mieć świadomość, że przy takim stosowaniu mogą pojawić się objawy zespołu serotoninowego (patrz OSTRZEŻENIA ).
JAK DOSTARCZONE
Anafranil™ (chlorowodorek klomipraminy) Kapsułki USP
Kapsułki 25 mg – korpus z kości słoniowej z czarnym nadrukiem „M” i melonowo-żółte wieczko z czarnym nadrukiem „ANAFRANIL 25 mg”
Butelki po 30 sztuk…………………………… â NDC 0406-9906-03
Kapsułki 50 mg – korpus z kości słoniowej z czarnym nadrukiem „M” i niebieski wieczko z czarnym nadrukiem „ANAFRANIL 50 mg”
Butelki po 30”……………………………… ..â€NDC 0406-9907-03
Kapsułki 75 mg – korpus z kości słoniowej z czarnym nadrukiem „M” i żółta wieczko z czarnym nadrukiem „ANAFRANIL 75 mg”
Butelki po 30 sztuk……………………………….. ..â€NDC 0406-9908-03
Magazynowanie
Przechowywać w temperaturze 20° do 25°C (68° do 77°F) [patrz Temperatura pokojowa kontrolowana przez USP ].
Dozować w dobrze zamkniętych pojemnikach z zamknięciem zabezpieczającym przed dostępem dzieci. Chronić przed wilgocią.
Toksykologia zwierząt
Fosfolipidozę i zmiany w jądrach, zwykle związane ze związkami trójpierścieniowymi, obserwowano w przypadku Anafranilu. W badaniach na przewlekłych szczurach zmiany związane ze stosowaniem Anafranilu 50 mg składały się z ogólnoustrojowej fosfolipidozy, zmian w jądrach (atrofia, mineralizacja) i wtórnych zmian w innych tkankach. Ponadto u szczurów leczonych przez 2 lata dawkami, które były odpowiednio 24 i 10 razy większe od maksymalnej zalecanej dawki dobowej dla ludzi (MRHD), w przeliczeniu na mg/kg mc. , odpowiednio w mg/m².
Mallinckrodt, znak marki „M”, logo Mallinckrodt Pharmaceuticals, M Â i inne marki są znakami towarowymi firmy Mallinckrodt.
Producent: Patheon Inc., Whitby, Ontario, Kanada, L1N 5Z5 dla SpecGx LLC, Webster Groves, MO 63119 USA. Poprawiono: marzec 2019 r.
SKUTKI UBOCZNE
Powszechnie obserwowane
Najczęściej obserwowanymi zdarzeniami niepożądanymi związanymi ze stosowaniem Anafranilu 10 mg i nie obserwowanymi z równoważną częstością wśród pacjentów otrzymujących placebo były dolegliwości żołądkowo-jelitowe, w tym suchość w ustach, zaparcia, nudności, niestrawność i anoreksja; dolegliwości układu nerwowego, w tym senność, drżenie, zawroty głowy, nerwowość i mioklonie; dolegliwości układu moczowo-płciowego, w tym zmienione libido, brak wytrysku, impotencja i zaburzenia mikcji; i inne różne dolegliwości, w tym zmęczenie, pocenie się, zwiększony apetyt, przyrost masy ciała i zmiany wizualne.
Prowadzenie do przerwania leczenia
Około 20% z 3616 pacjentów, którzy otrzymali Anafranil w badaniach klinicznych przed wprowadzeniem do obrotu w USA, przerwało leczenie z powodu zdarzenia niepożądanego. Około połowa pacjentów, którzy przerwali leczenie (9% wszystkich) miała wiele dolegliwości, z których żadnej nie można było zaklasyfikować jako pierwotnej. Tam, gdzie można było zidentyfikować główny powód przerwania, większość pacjentów przerwała leczenie z powodu dolegliwości układu nerwowego (5,4%), głównie senności. Drugim najczęstszym powodem przerwania leczenia były dolegliwości ze strony układu pokarmowego (1,3%), przede wszystkim wymioty i nudności.
Nie stwierdzono wyraźnego związku między zdarzeniami niepożądanymi a podwyższonymi stężeniami leku w osoczu.
Częstość występowania w kontrolowanych badaniach klinicznych
poniższej tabeli wymieniono zdarzenia niepożądane, które wystąpiły z częstością 1% lub większą wśród pacjentów z OCD, którzy otrzymywali Anafranil 10 mg w badaniach klinicznych kontrolowanych placebo dla dorosłych lub dzieci. Częstości uzyskano ze zbiorczych danych z badań klinicznych z udziałem dorosłych otrzymujących Anafranil (N=322) lub placebo (N=319) lub dzieci leczonych Anafranilem (N=46) lub placebo (N=44). Lekarz przepisujący lek powinien mieć świadomość, że liczby te nie mogą być wykorzystywane do przewidywania częstości występowania działań niepożądanych w trakcie zwykłej praktyki medycznej, w której charakterystyka pacjenta i inne czynniki różnią się od tych, które przeważały w badaniach klinicznych. Podobnie, cytowane częstotliwości nie mogą być porównywane z danymi uzyskanymi z innych badań klinicznych obejmujących różne terapie, zastosowania i badaczy. Cytowane dane dostarczają jednak lekarzowi podstawy do oszacowania względnego udziału czynników lekowych i nielekowych w częstości występowania działań niepożądanych w badanych populacjach.
Częstość występowania działań niepożądanych związanych z leczeniem w badaniach klinicznych kontrolowanych placebo (odsetek pacjentów zgłaszających zdarzenie)
Inne zdarzenia obserwowane podczas oceny przedmarketingowej Anafranilu
Podczas badań klinicznych w Stanach Zjednoczonych podano wielokrotne dawki 50 mg Anafranilu około 3600 pacjentom. Zdarzenia niepożądane związane z tą ekspozycją były rejestrowane przez badaczy klinicznych przy użyciu wybranej przez siebie terminologii. W konsekwencji nie jest możliwe dostarczenie znaczącego oszacowania odsetka osób doświadczających zdarzeń niepożądanych bez wcześniejszego pogrupowania podobnych rodzajów zdarzeń niepożądanych w mniejszą liczbę standaryzowanych kategorii zdarzeń.
poniższych tabelach zastosowano zmodyfikowany słownik terminologiczny Światowej Organizacji Zdrowia do klasyfikacji zgłoszonych zdarzeń niepożądanych. Przedstawione częstotliwości reprezentują zatem odsetek 3525 osób narażonych na Anafranil, które doświadczyły zdarzenia typu cytowanego przynajmniej raz podczas otrzymywania Anafranilu. Uwzględniono wszystkie zdarzenia z wyjątkiem tych, które zostały już wymienione w poprzedniej tabeli, tych zgłaszanych w kategoriach tak ogólnych, że nie mają one charakteru informacyjnego, oraz tych, w których związek z lekiem był odległy. Należy podkreślić, że chociaż zgłoszone zdarzenia miały miejsce podczas leczenia lekiem Anafranil, niekoniecznie były przez to spowodowane.
Zdarzenia są dalej klasyfikowane według układu organizmu i wymienione w kolejności malejącej częstości, zgodnie z następującymi definicjami: częste zdarzenia niepożądane to te, które występują raz lub więcej razy u co najmniej 1/100 pacjentów; rzadkie zdarzenia niepożądane to te występujące u 1/100 do 1/1000 pacjentów; rzadkie zdarzenia to te, które występują u mniej niż 1/1000 pacjentów.
Ciało jako całość - Rzadko - obrzęk ogólny, zwiększona podatność na infekcje, złe samopoczucie. Rzadko - zależny obrzęk, zespół odstawienia.
Układu sercowo-naczyniowego - Rzadko - nieprawidłowe EKG, arytmia, bradykardia, zatrzymanie akcji serca, skurcze dodatkowe, bladość. Rzadko - tętniak, trzepotanie przedsionków, blok odnogi pęczka Hisa, niewydolność serca, krwotok mózgowy, blok serca, zawał mięśnia sercowego, niedokrwienie mięśnia sercowego, niedokrwienie obwodowe, zakrzepowe zapalenie żył, skurcz naczyń, częstoskurcz komorowy.
Układ trawienny - Rzadko - zaburzenia czynności wątroby, krew w stolcu, zapalenie okrężnicy, dwunastnicy, wrzody żołądka, zapalenie żołądka, refluks żołądkowo-przełykowy, zapalenie dziąseł, zapalenie języka, hemoroidy, zapalenie wątroby, zwiększone wydzielanie śliny, zespół jelita drażliwego, wrzód trawienny, krwotok odbytnicy, owrzodzenie języka, próchnica zębów. Rzadko - zapalenie warg, przewlekłe zapalenie jelit, przebarwienia kału, rozszerzenie żołądka, krwawienie dziąseł, czkawka, niedrożność jelit, obrzęk jamy ustnej/gardła, porażenna niedrożność jelit, powiększenie gruczołów ślinowych.
Układ hormonalny - Rzadko - niedoczynność tarczycy. Rzadko - wole, ginekomastia, nadczynność tarczycy.
Układ hemiczny i limfatyczny - Rzadko - powiększenie węzłów chłonnych. Rzadko - reakcja białaczkowata, choroba podobna do chłoniaka, zahamowanie czynności szpiku.
Zaburzenia metabolizmu i odżywiania - Rzadko - odwodnienie, cukrzyca, dna moczanowa, hipercholesterolemia, hiperglikemia, hiperurykemia, hipokaliemia. Rzadko - nietolerancja tłuszczu, glikozuria.
Układ mięśniowo-szkieletowy - Rzadko - artroza. Rzadko - dystonia, egzostoza, wysypka tocznia rumieniowatego, siniaki, miopatia, zapalenie mięśni, guzkowe zapalenie tętnic, kręcz szyi.
System nerwowy - Częste - nieprawidłowe myślenie, zawroty głowy. Rzadko - nieprawidłowa koordynacja, nieprawidłowy zapis EEG, nieprawidłowy chód, apatia, ataksja, śpiączka, drgawki, majaczenie, urojenia, dyskineza, dysfonia, encefalopatia, euforia, zaburzenia pozapiramidowe, omamy, wrogość, hiperkinezja, omamy hipnagogiczne, hipokineza, skurcze nóg nerwobóle, paranoja, fobia, psychoza, zaburzenia czucia, somnambulizm, pobudzenie, myśli samobójcze, próby samobójcze, zgrzytanie zębami. Rzadko - zespół antycholinergiczny, afazja, apraksja, katalepsja, zespół cholinergiczny, choreoatetoza, uogólniony skurcz, niedowład połowiczy, przeczulica, hiperrefleksja, niedoczulica, złudzenie, zaburzenia kontroli impulsów, niezdecydowanie, mutyzm, neuropatia, oczopląs, porażenie nerwu wzrokowo-ruchowego, porażenie nerwu wzrokowo-ruchowego, , otępienie, samobójstwo.
Układ oddechowy - Rzadkie - zapalenie oskrzeli, hiperwentylacja, zwiększona plwocina, zapalenie płuc. Rzadko - sinica, krwioplucie, hipowentylacja, krtani.
Skóra i przydatki - Rzadko - łysienie, zapalenie tkanki łącznej, torbiel, egzema, wysypka rumieniowa, świąd narządów płciowych, wysypka grudkowo-plamkowa, nadwrażliwość na światło, łuszczyca, wysypka krostkowa, przebarwienia skóry. Rzadko - ostuda, zapalenie mieszków włosowych, nadmierne owłosienie, piloerekcja, łojotok, przerost skóry, owrzodzenie skóry.
Zmysły specjalne - Rzadko - nieprawidłowe akomodacja, głuchota, podwójne widzenie, ból ucha, ból oka, uczucie ciała obcego, nadwrażliwość, węch węchowy, światłowstręt, zapalenie twardówki, utrata smaku. Rzadko - zapalenie powiek, chromatopsja, krwotok spojówkowy, wytrzeszcz, jaskra, zapalenie rogówki, zaburzenia błędnika, ślepota nocna, zaburzenia siatkówki, zez, ubytki pola widzenia.
Układ moczowo-płciowy - Rzadko - endometrioza, zapalenie najądrza, krwiomocz, nokturia, skąpomocz, torbiel jajnika, ból krocza, wielomocz, zaburzenia prostaty, kamień nerkowy, ból nerek, zaburzenia cewki moczowej, nietrzymanie moczu, krwotok maciczny, krwotok z pochwy. Rzadko - albuminuria, anorgazmia, obrzęk piersi, zwłóknienie gruczołów sutkowych, dysplazja szyjki macicy, przerost endometrium, przedwczesny wytrysk, odmiedniczkowe zapalenie nerek, ropomocz, torbiel nerek, zapalenie macicy, zaburzenia sromu.
Doświadczenie postmarketingowe
Następujące działania niepożądane leku zostały zgłoszone po zatwierdzeniu stosowania Anafranilu. Ponieważ reakcja ta jest zgłaszana dobrowolnie z populacji o niepewnej wielkości, nie zawsze jest możliwe wiarygodne oszacowanie częstości występowania.
Zaburzenia oka - Jaskra zamykającego się kąta.
Zaburzenia układu immunologicznego - Wysypka polekowa z eozynofilią i objawami ogólnoustrojowymi (DRESS).
Zaburzenia metabolizmu i odżywiania - Hiponatremia.
Zaburzenia endokrynologiczne - Zespół nieprawidłowego wydzielania hormonu antydiuretycznego (SIADH).
INTERAKCJE Z LEKAMI
Ryzyko związane ze stosowaniem Anafranilu w połączeniu z innymi lekami nie było systematycznie oceniane. Biorąc pod uwagę podstawowe działanie Anafranilu na OUN, zaleca się ostrożność podczas stosowania go jednocześnie z innymi lekami działającymi na OUN (patrz PACJENT INFORMACJA ). Anafranil nie powinien być stosowany z inhibitorami MAO (patrz PRZECIWWSKAZANIA ).
Wymagany jest ścisły nadzór i staranne dostosowanie dawki, gdy Anafranil jest podawany z lekami antycholinergicznymi lub sympatykomimetycznymi.
Istnieją doniesienia, że kilka trójpierścieniowych leków przeciwdepresyjnych blokuje działanie farmakologiczne guanetydyny, klonidyny lub podobnych leków, a takiego działania można oczekiwać w przypadku CMI ze względu na podobieństwo strukturalne do innych trójpierścieniowych leków przeciwdepresyjnych.
Stwierdzono, że jednoczesne podawanie haloperydolu zwiększa stężenie CMI w osoczu; donoszono, że poziomy kilku blisko spokrewnionych trójpierścieniowych leków przeciwdepresyjnych w osoczu mogą być zwiększone przez jednoczesne podawanie metylofenidatu lub inhibitorów enzymów wątrobowych (np. cymetydyna, fluoksetyna) i zmniejszone przez jednoczesne podawanie induktorów enzymów wątrobowych (np. barbiturany, fenytoina) oraz taki efekt można przewidzieć również w przypadku CMI. Zgłaszano, że podawanie CMI zwiększało stężenie fenobarbitalu w osoczu, jeśli był podawany (patrz FARMAKOLOGIA KLINICZNA , Interakcje ).
Leki metabolizowane przez P450 2D6
Aktywność biochemiczna leku metabolizującego izoenzym cytochromu P450 2D6 (hydroksylaza debrizochinowa) jest zmniejszona w podgrupie populacji rasy kaukaskiej (około 7% do 10% osób rasy kaukaskiej to tak zwani „słabo metabolizujący”); wiarygodne szacunki częstości występowania zmniejszonej aktywności izoenzymu 2D6 P450 w populacjach azjatyckich, afrykańskich i innych nie są jeszcze dostępne. Osoby o słabym metabolizmie mają wyższe niż oczekiwane stężenia trójpierścieniowych leków przeciwdepresyjnych (TCA) w osoczu, gdy są podawane w zwykłych dawkach. W zależności od frakcji leku metabolizowanego przez P450 2D6, wzrost stężenia w osoczu może być niewielki lub dość duży (8-krotny wzrost AUC TCA w osoczu). Ponadto niektóre leki hamują aktywność tego izoenzymu i sprawiają, że osoby normalnie metabolizujące przypominają osoby słabo metabolizujące. Osoba, która jest stabilna na danej dawce TCA, może nagle stać się toksyczne po podaniu jednego z tych leków hamujących w ramach terapii skojarzonej. Leki hamujące cytochrom P450 2D6 obejmują niektóre, które nie są metabolizowane przez enzym (chinidyna; cymetydyna) i wiele, które są substratami dla P450 2D6 (wiele innych leków przeciwdepresyjnych, fenotiazyn oraz leków przeciwarytmicznych typu 1C, propafenonu i flekainidu). Chociaż wszystkie selektywne inhibitory wychwytu zwrotnego serotoniny (SSRI), np. fluoksetyna, sertralina, paroksetyna i fluwoksamina, hamują P450 2D6, ich stopień hamowania może się różnić. Wykazano również, że fluwoksamina hamuje P450 1A2, izoformę również zaangażowaną w metabolizm TCA. Zakres, w jakim interakcje SSRI-TCA mogą stwarzać problemy kliniczne, będzie zależał od stopnia hamowania i farmakokinetyki zaangażowanych SSRI. Niemniej jednak wskazana jest ostrożność przy jednoczesnym podawaniu TCA z którymkolwiek z SSRI, a także przy przechodzeniu z jednej klasy do drugiej. Szczególnie ważne, biorąc pod uwagę długi okres półtrwania macierzystego i aktywnego metabolitu (może być konieczne co najmniej 5 tygodni), musi upłynąć dostatecznie dużo czasu przed rozpoczęciem leczenia TCA u pacjenta odstawionego od fluoksetyny. Jednoczesne stosowanie środków z klasy trójpierścieniowych leków przeciwdepresyjnych (w tym Anafranil) z lekami, które mogą hamować cytochrom P450 2D6, może wymagać niższych dawek niż zwykle przepisywane dla trójpierścieniowych leków przeciwdepresyjnych lub innych leków. Ponadto, ilekroć jeden z tych leków zostanie wycofany z terapii skojarzonej, może być wymagana zwiększona dawka trójpierścieniowych leków przeciwdepresyjnych. Pożądane jest monitorowanie poziomu TCA w osoczu, gdy środek z klasy trójpierścieniowych leków przeciwdepresyjnych, w tym Anafranil, będzie podawany jednocześnie z innym lekiem, o którym wiadomo, że jest inhibitorem P450 2D6 (i/lub P450 1A2).
Ponieważ Anafranil silnie wiąże się z białkami surowicy, podawanie Anafranilu pacjentom przyjmującym inne leki silnie związane z białkiem (np. Warfaryna, digoksyna) może powodować wzrost stężenia tych leków w osoczu, potencjalnie powodując działania niepożądane. Odwrotnie, działania niepożądane mogą wynikać z wypierania związanego z białkami Anafranilu przez inne silnie związane leki (patrz FARMAKOLOGIA KLINICZNA , Dystrybucja ).
Inhibitory monoaminooksydazy (MAOI)
(Widzieć PRZECIWWSKAZANIA , OSTRZEŻENIA , oraz DAWKOWANIE I SPOSÓB PODAWANIA .)
Leki serotoninergiczne
(Widzieć PRZECIWWSKAZANIA , OSTRZEŻENIA , oraz DAWKOWANIE I SPOSÓB PODAWANIA .)
Nadużywanie i uzależnienie od narkotyków
Anafranil nie był systematycznie badany na zwierzętach i ludziach pod kątem możliwości nadużywania, tolerancji lub uzależnienia fizycznego. Chociaż opisano różne objawy odstawienia w związku z odstawieniem produktu Anafranil 50 mg (patrz ŚRODKI OSTROŻNOŚCI , Objawy odstawienia ), nie ma dowodów na zachowania związane z poszukiwaniem narkotyków, z wyjątkiem pojedynczego doniesienia o potencjalnym nadużywaniu Anafranilu przez pacjenta z historią uzależnienia od kodeiny, benzodiazepin i wielu leków psychoaktywnych. Pacjentka otrzymywała Anafranil na depresję i ataki paniki i wydawała się uzależnić po wypisaniu ze szpitala.
Pomimo braku dowodów sugerujących odpowiedzialność za nadużywanie Anafranilu w marketingu zagranicznym, nie jest możliwe przewidzenie, w jakim stopniu Anafranil może być nadużywany lub nadużywany po wprowadzeniu do obrotu w USA. W związku z tym lekarze powinni uważnie oceniać pacjentów pod kątem historii nadużywania narkotyków i uważnie obserwować takich pacjentów.
OSTRZEŻENIA
Pogorszenie stanu klinicznego i ryzyko samobójstwa
Pacjenci z ciężkimi zaburzeniami depresyjnymi (MDD), zarówno dorośli, jak i pediatryczni, mogą doświadczać nasilenia depresji i/lub pojawienia się myśli i zachowań samobójczych (samobójstwa) lub nietypowych zmian w zachowaniu, niezależnie od tego, czy przyjmują leki przeciwdepresyjne, a to ryzyko może utrzymywać się aż do wystąpienia znacznej remisji. Samobójstwo jest znanym ryzykiem depresji i niektórych innych zaburzeń psychicznych, a same te zaburzenia są najsilniejszymi predyktorami samobójstwa. Od dawna istnieje jednak obawa, że leki przeciwdepresyjne mogą odgrywać rolę w wywoływaniu nasilenia depresji i pojawianiu się myśli samobójczych u niektórych pacjentów we wczesnych fazach leczenia. Zbiorcze analizy krótkoterminowych, kontrolowanych placebo badań leków przeciwdepresyjnych (SSRI i innych) wykazały, że leki te zwiększają ryzyko myśli i zachowań samobójczych (samobójstwa) u dzieci, młodzieży i młodych dorosłych (w wieku od 18 do 24 lat) z ciężką depresją zaburzenia (MDD) i inne zaburzenia psychiczne. Badania krótkoterminowe nie wykazały wzrostu ryzyka samobójstw w przypadku stosowania leków przeciwdepresyjnych w porównaniu z placebo u osób dorosłych w wieku powyżej 24 lat; u osób dorosłych w wieku 65 lat i starszych odnotowano zmniejszenie liczby przyjmowanych leków przeciwdepresyjnych w porównaniu z placebo.
Połączone analizy badań kontrolowanych placebo u dzieci i młodzieży z MDD, zaburzeniami obsesyjno-kompulsywnymi (OCD) lub innymi zaburzeniami psychicznymi obejmowały łącznie 24 krótkoterminowe badania 9 leków przeciwdepresyjnych z udziałem ponad 4400 pacjentów. Zbiorcze analizy badań kontrolowanych placebo u dorosłych z MDD lub innymi zaburzeniami psychicznymi obejmowały łącznie 295 krótkoterminowych badań (mediana czasu trwania wynosząca 2 miesiące) 11 leków przeciwdepresyjnych z udziałem ponad 77 000 pacjentów. Istniało znaczne zróżnicowanie ryzyka samobójstwa wśród leków, ale tendencja do wzrostu u młodszych pacjentów w przypadku prawie wszystkich badanych leków. Istniały różnice w bezwzględnym ryzyku samobójstwa w różnych wskazaniach, z największą częstością występowania MDD. Różnice ryzyka (lek vs placebo) były jednak stosunkowo stabilne w obrębie warstw wiekowych i we wskazaniach. Te różnice w ryzyku (różnica leku Placebo w liczbie przypadków samobójstw na 1000 leczonych pacjentów) przedstawiono w Tabeli 1.
żadnym z badań pediatrycznych nie doszło do samobójstw. W badaniach z udziałem dorosłych zdarzały się samobójstwa, ale liczba ta nie była wystarczająca, aby wyciągnąć jakiekolwiek wnioski na temat wpływu leku na samobójstwo.
Nie wiadomo, czy ryzyko samobójstwa rozciąga się na długotrwałe używanie, tj. dłużej niż kilka miesięcy. Jednak istnieją dowody z kontrolowanych placebo badań podtrzymujących u dorosłych z depresją, że stosowanie leków przeciwdepresyjnych może opóźnić nawrót depresji.
Wszyscy pacjenci leczeni lekami przeciwdepresyjnymi w jakimkolwiek wskazaniu powinni być odpowiednio monitorowani i obserwowani pod kątem pogorszenia stanu klinicznego, skłonności samobójczych i nietypowych zmian w zachowaniu, szczególnie w ciągu pierwszych kilku miesięcy terapii lekowej lub w czasie zmiany dawki, albo zwiększa się lub maleje.
Następujące objawy: lęk, pobudzenie, ataki paniki, bezsenność, drażliwość, wrogość, agresywność, impulsywność, akatyzję (niepokój psychoruchowy), hipomanię i manię zgłaszano również u dorosłych i dzieci leczonych lekami przeciwdepresyjnymi z powodu dużych zaburzeń depresyjnych. co do innych wskazań, zarówno psychiatrycznych, jak i niepsychiatrycznych. Chociaż nie ustalono związku przyczynowo-skutkowego między pojawieniem się takich objawów a nasileniem depresji i/lub pojawieniem się impulsów samobójczych, istnieje obawa, że takie objawy mogą być prekursorem pojawiania się samobójstw.
Należy rozważyć zmianę schematu leczenia, w tym ewentualnie odstawienie leku, u pacjentów, u których depresja jest stale nasilona lub u których pojawiają się myśli samobójcze lub objawy, które mogą być prekursorami nasilenia depresji lub myśli samobójczych, zwłaszcza jeśli objawy te są ciężkie, nagłe na początku lub nie były częścią objawów występujących u pacjenta.
Rodziny i opiekunowie pacjentów leczonych lekami przeciwdepresyjnymi z powodu dużych zaburzeń depresyjnych lub innych wskazań, zarówno psychiatrycznych, jak i niepsychiatrycznych, powinni być ostrzeżeni o konieczności monitorowania pacjentów pod kątem pojawienia się pobudzenia, drażliwości, nietypowych zmian w zachowaniu i innych objawów opisanych powyżej , a także pojawienia się samobójstw i natychmiastowego zgłaszania takich objawów świadczeniodawcom. Taki monitoring powinien obejmować codzienną obserwację rodzin i opiekunów. Recepty na chlorowodorek klomipraminy należy wypisać na najmniejszą ilość kapsułek, zgodnie z dobrym postępowaniem z pacjentem, aby zmniejszyć ryzyko przedawkowania.
Badanie przesiewowe pacjentów pod kątem choroby afektywnej dwubiegunowej
Poważny epizod depresyjny może być początkowym objawem choroby afektywnej dwubiegunowej. Powszechnie uważa się (chociaż nie zostało to potwierdzone w badaniach kontrolowanych), że leczenie takiego epizodu samym lekiem przeciwdepresyjnym może zwiększyć prawdopodobieństwo wystąpienia epizodu mieszanego/maniakalnego u pacjentów z ryzykiem choroby afektywnej dwubiegunowej. Nie wiadomo, czy którykolwiek z objawów opisanych powyżej reprezentuje taką konwersję. Jednak przed rozpoczęciem leczenia lekiem przeciwdepresyjnym pacjenci z objawami depresji powinni zostać odpowiednio przebadani w celu ustalenia, czy są oni zagrożeni chorobą afektywną dwubiegunową; takie badania przesiewowe powinny obejmować szczegółowy wywiad psychiatryczny, w tym wywiad rodzinny dotyczący samobójstw, choroby afektywnej dwubiegunowej i depresji. Należy zauważyć, że chlorowodorek klomipraminy nie jest zatwierdzony do stosowania w leczeniu depresji dwubiegunowej.
Zespół serotoninowy
Zgłaszano rozwój potencjalnie zagrażającego życiu zespołu serotoninowego przy stosowaniu SNRI i SSRI, w tym Anafranilu 50 mg, w monoterapii, ale szczególnie z jednoczesnym stosowaniem innych leków serotoninergicznych (w tym tryptanów, trójpierścieniowych leków przeciwdepresyjnych, fentanylu, litu, tramadolu, tryptofanu, buspironu i ziele dziurawca) oraz z lekami zaburzającymi metabolizm serotoniny (w szczególności inhibitorami MAO, zarówno przeznaczonymi do leczenia zaburzeń psychicznych, jak i innymi, takimi jak linezolid i dożylny błękit metylenowy).
Objawy zespołu serotoninowego mogą obejmować zmiany stanu psychicznego (np. pobudzenie, halucynacje, majaczenie i śpiączka), niestabilność autonomiczną (np. tachykardia, niestabilne ciśnienie krwi, zawroty głowy, pocenie się, uderzenia gorąca, hipertermia), zmiany nerwowo-mięśniowe (np. drżenie, sztywność, mioklonie, hiperrefleksja, brak koordynacji), drgawki i/lub objawy żołądkowo-jelitowe (np. nudności, wymioty, biegunka). Pacjenci powinni być monitorowani pod kątem wystąpienia zespołu serotoninowego.
Jednoczesne stosowanie Anafranilu 10 mg z IMAO przeznaczonymi do leczenia zaburzeń psychicznych jest przeciwwskazane. Anafranilu 50 mg nie należy również rozpoczynać u pacjenta leczonego inhibitorami MAO, takimi jak linezolid lub dożylny błękit metylenowy. Wszystkie raporty z błękitem metylenowym, które dostarczały informacji na temat drogi podania, dotyczyły podawania dożylnego w zakresie dawek od 1 mg/kg do 8 mg/kg. Żadne doniesienia nie dotyczyły podawania błękitu metylenowego innymi drogami (takimi jak tabletki doustne lub miejscowe wstrzyknięcie do tkanek) lub w niższych dawkach. Mogą zaistnieć okoliczności, w których konieczne jest rozpoczęcie leczenia MAOI, takim jak linezolid lub dożylny błękit metylenowy u pacjenta przyjmującego Anafranil. Anafranil należy odstawić przed rozpoczęciem leczenia IMAO (patrz PRZECIWWSKAZANIA oraz DAWKOWANIE I SPOSÓB PODAWANIA ).
Jeśli jednoczesne stosowanie Anafranilu 10 mg z innymi lekami serotoninergicznymi, w tym tryptanami, trójpierścieniowymi lekami przeciwdepresyjnymi, fentanylem, litem, tramadolem, buspironem, tryptofanem i zielem dziurawca jest klinicznie uzasadnione, pacjenci powinni być świadomi potencjalnego zwiększonego ryzyka zespół serotoninowy, szczególnie podczas rozpoczynania leczenia i zwiększania dawki.
Leczenie preparatem Anafranil 10 mg i dowolnymi towarzyszącymi środkami serotoninergicznymi należy natychmiast przerwać, jeśli wystąpią powyższe zdarzenia i należy rozpocząć wspomagające leczenie objawowe.
Jaskra zamykającego się kąta
Rozszerzenie źrenicy, które występuje po zastosowaniu wielu leków przeciwdepresyjnych, w tym Anafranilu, może wywołać atak zamknięcia kąta u pacjenta z anatomicznie wąskim kątem, który nie ma drożnej irydektomii.
Napady padaczkowe
Podczas oceny przed wprowadzeniem do obrotu zidentyfikowano napad jako najbardziej znaczące ryzyko związane ze stosowaniem Anafranilu.
Obserwowana skumulowana częstość napadów padaczkowych wśród pacjentów narażonych na Anafranil 25 mg w dawkach do 300 mg / dobę wynosiła 0,64% po 90 dniach, 1,12% po 180 dniach i 1,45% po 365 dniach. Skumulowane wskaźniki korygują surowy wskaźnik 0,7% (25 z 3519 pacjentów) dla zmiennego czasu ekspozycji w badaniach klinicznych.
Chociaż wydaje się, że dawka jest predyktorem napadu padaczkowego, istnieje pomieszanie dawki i czasu trwania ekspozycji, co utrudnia niezależną ocenę wpływu każdego z czynników osobno. Możliwość przewidzenia wystąpienia napadów padaczkowych u osobników narażonych na dawki CMI większe niż 250 mg jest ograniczona, biorąc pod uwagę, że stężenie CMI w osoczu może zależeć od dawki i może różnić się u osobników, którym podano tę samą dawkę. Niemniej jednak zaleca się, aby lekarze przepisujący lek ograniczyli dawkę dobową do maksymalnie 250 mg u dorosłych i 3 mg/kg (lub 200 mg) u dzieci i młodzieży (patrz DAWKOWANIE I SPOSÓB PODAWANIA ).
Należy zachować ostrożność przy podawaniu Anafranilu 50 mg pacjentom z historią drgawek lub innych czynników predysponujących, np. Uszkodzenie mózgu o różnej etiologii, alkoholizm i jednoczesne stosowanie z innymi lekami, które obniżają próg drgawkowy.
Rzadkie doniesienia o zgonach związanych z napadami padaczkowymi były zgłaszane przez zagraniczny nadzór po wprowadzeniu do obrotu, ale nie w badaniach klinicznych w USA. W niektórych z tych przypadków Anafranil podawano z innymi środkami epileptogennymi; w innych, zaangażowani pacjenci mieli prawdopodobnie predysponujące schorzenia. W związku z tym nie ustalono związku przyczynowego między leczeniem Anafranil 25 mg a tymi zgonami.
Lekarze powinni omówić z pacjentami ryzyko przyjmowania leku Anafranil podczas wykonywania czynności, w których nagła utrata przytomności może spowodować poważne obrażenia pacjenta lub innych osób, np. Obsługa złożonych maszyn, prowadzenie pojazdu, pływanie, wspinaczka.
SUKIENKA
Rzadko zgłaszano przypadki wysypki polekowej z eozynofilią i objawami ogólnoustrojowymi (DRESS) po zastosowaniu klomipraminy. W przypadku wystąpienia ciężkich ostrych reakcji, takich jak DRESS, należy natychmiast przerwać leczenie klomipraminą i wdrożyć odpowiednie leczenie.
ŚRODKI OSTROŻNOŚCI
Ogólny
Samobójstwo
Ponieważ depresja jest powszechnie kojarzoną cechą OCD, należy wziąć pod uwagę ryzyko samobójstwa. Recepty na Anafranil należy wypisać na najmniejszą ilość kapsułek, zgodną z dobrym postępowaniem z pacjentem, w celu zmniejszenia ryzyka przedawkowania.
Wpływ na układ sercowo-naczyniowy
Niewielkie ortostatyczne spadki ciśnienia krwi i umiarkowany tachykardia zaobserwowano u około 20% pacjentów przyjmujących Anafranil 10 mg w badaniach klinicznych; ale pacjenci często byli bezobjawowi. Wśród około 1400 pacjentów leczonych CMI przed wprowadzeniem do obrotu, u których wykonano EKG, u 1,5% wystąpiły nieprawidłowości w trakcie leczenia, w porównaniu z 3,1% pacjentów otrzymujących aktywne leki kontrolne i 0,7% pacjentów otrzymujących placebo. Najczęstszymi zmianami w EKG były PVC, zmiany załamka ST-T i zaburzenia przewodzenia śródkomorowego. Zmiany te rzadko wiązały się z istotnymi objawami klinicznymi. Niemniej jednak należy zachować ostrożność w leczeniu pacjentów z rozpoznaną chorobą sercowo-naczyniową i zaleca się stopniowe zwiększanie dawki.
Psychoza, splątanie i inne zjawiska neuropsychiatryczne
pacjentów leczonych Anafranil 10 mg zgłaszano różne objawy neuropsychiatryczne, w tym urojenia, halucynacje, epizody psychotyczne, splątanie i paranoję. Ze względu na niekontrolowany charakter wielu badań niemożliwe jest dokładne oszacowanie zakresu ryzyka związanego z leczeniem Anafranilem. Podobnie jak w przypadku trójpierścieniowych leków przeciwdepresyjnych, z którymi jest blisko spokrewniony, Anafranil 25 mg może wywołać ostry epizod psychotyczny u pacjentów z nierozpoznaną schizofrenią.
Mania/Hipomania
Podczas badań przed wprowadzeniem do obrotu preparatu Anafranil 10 mg u pacjentów z zaburzeniami afektywnymi u kilku pacjentów doszło do hipomanii lub manii. Aktywacja manii lub hipomanii została również zgłoszona u niewielkiego odsetka pacjentów z zaburzeniami afektywnymi leczonych dostępnymi na rynku trójpierścieniowymi lekami przeciwdepresyjnymi, które są blisko spokrewnione z Anafranilem.
Zmiany wątroby
Podczas testów przed wprowadzeniem do obrotu, Anafranil był czasami związany z podwyższeniem SGOT i SGPT (łączna częstość występowania odpowiednio około 1% i 3%) o potencjalnym znaczeniu klinicznym (tj. wartości większe niż 3-krotność górnej granicy normy). W ogromnej większości przypadków te wzrosty enzymów nie były związane z innymi objawami klinicznymi sugerującymi uszkodzenie wątroby; ponadto nikt nie miał żółtaczki. Po wprowadzeniu do obrotu za granicą odnotowano rzadkie doniesienia o cięższych uszkodzeniach wątroby, niektóre śmiertelne. Należy zachować ostrożność podczas leczenia pacjentów z rozpoznaną chorobą wątroby i u takich pacjentów zaleca się okresowe monitorowanie poziomu enzymów wątrobowych.
Zmiany hematologiczne
Chociaż nie zaobserwowano przypadków ciężkiej toksyczności hematologicznej w doświadczeniu przed wprowadzeniem do obrotu produktu Anafranil 25 mg, pojawiły się doniesienia po wprowadzeniu do obrotu leukopenii, agranulocytozy, małopłytkowości, niedokrwistości i pancytopenii w związku ze stosowaniem Anafranilu w dawce 50 mg. Podobnie jak w przypadku trójpierścieniowych leków przeciwdepresyjnych, z którymi Anafranil 25 mg jest blisko spokrewniony, u pacjentów, u których podczas leczenia Anafranilem wystąpi gorączka i ból gardła, należy wykonać badanie leukocytów i rozmazu krwi.
Ośrodkowy układ nerwowy
Ponad 30 przypadków hipertermii zostało zarejestrowanych przez niekrajowe systemy nadzoru po wprowadzeniu do obrotu. Większość przypadków miała miejsce, gdy Anafranil był stosowany w połączeniu z innymi lekami. Kiedy Anafranil 25 mg i neuroleptyk były stosowane jednocześnie, przypadki były czasami uważane za przykłady złośliwego zespołu neuroleptycznego.
Seksualna dysfunkcja
Wskaźnik dysfunkcji seksualnych u pacjentów płci męskiej z OCD, którzy byli leczeni Anafranilem w doświadczeniu przed wprowadzeniem do obrotu, był znacznie zwiększony w porównaniu z grupą kontrolną placebo (tj. 42% doświadczyło niewydolności wytrysku, a 20% doświadczyło impotencji, w porównaniu z odpowiednio 2,0% i 2,6%, w grupie placebo). Około 85% mężczyzn z dysfunkcjami seksualnymi zdecydowało się na kontynuację leczenia.
Hiponatremia
Hiponatremia wystąpiła w wyniku leczenia klomipraminą. W wielu przypadkach hiponatremia wydaje się być wynikiem zespołu nieprawidłowego wydzielania hormonu antydiuretycznego (SIADH). Pacjenci w podeszłym wieku mogą być bardziej narażeni na wystąpienie hiponatremii podczas stosowania serotoninergicznych leków przeciwdepresyjnych. Również pacjenci przyjmujący leki moczopędne lub w inny sposób odwodnieni mogą być narażeni na większe ryzyko. Należy odstawić Anafranil u pacjentów z objawową hiponatremią i zastosować odpowiednią interwencję medyczną. Oznaki i objawy hiponatremii obejmują ból głowy, trudności z koncentracją, zaburzenia pamięci, splątanie, osłabienie i niestabilność, które mogą prowadzić do upadków. Cięższe i/lub ostre przypadki obejmowały halucynacje, omdlenia, drgawki, śpiączkę, zatrzymanie oddechu i śmierć.
Zmiany wagi
kontrolowanych badaniach OCD przyrost masy ciała odnotowano u 18% pacjentów otrzymujących Anafranil, w porównaniu z 1% pacjentów otrzymujących placebo. W tych badaniach 28% pacjentów otrzymujących Anafranil 25 mg miało przyrost masy ciała o co najmniej 7% ich początkowej masy ciała, w porównaniu z 4% pacjentów otrzymujących placebo. Kilku pacjentów przybrało na wadze ponad 25% ich początkowej masy ciała. Odwrotnie, 5% pacjentów otrzymujących Anafranil i 1% otrzymujących placebo miało utratę masy ciała o co najmniej 7% ich początkowej masy ciała.
Terapia elektrowstrząsami
Podobnie jak w przypadku blisko spokrewnionych trójpierścieniowych leków przeciwdepresyjnych, jednoczesne podawanie Anafranilu z terapią elektrowstrząsową może zwiększać ryzyko; takie leczenie powinno być ograniczone do tych pacjentów, dla których jest niezbędne, ponieważ doświadczenie kliniczne jest ograniczone.
Chirurgia
Przed planowym zabiegiem chirurgicznym z zastosowaniem znieczulenia ogólnego należy przerwać terapię lekiem Anafranil 50 mg tak długo, jak jest to klinicznie możliwe, i należy poinformować lekarza anestezjologa.
Stosowanie w chorobach współistniejących
Pacjenci ze znacznie upośledzoną czynnością nerek.
Objawy odstawienia
Zgłaszano różne objawy odstawienia w związku z nagłym odstawieniem produktu Anafranil 50 mg, w tym zawroty głowy, nudności, wymioty, ból głowy, złe samopoczucie, zaburzenia snu, hipertermię i drażliwość. Ponadto tacy pacjenci mogą doświadczać pogorszenia stanu psychicznego. Chociaż efekty odstawienia Anafranilu 10 mg nie były systematycznie oceniane w kontrolowanych badaniach, są one dobrze znane z blisko spokrewnionymi trójpierścieniowymi lekami przeciwdepresyjnymi i zaleca się stopniowe zmniejszanie dawki i uważne monitorowanie pacjenta podczas odstawiania (patrz Nadużywanie i uzależnienie od narkotyków ).
Informacje dla pacjentów
Lekarze przepisujący lek lub inni pracownicy służby zdrowia powinni informować pacjentów, ich rodziny i ich opiekunów o korzyściach i zagrożeniach związanych z leczeniem chlorowodorkiem klomipraminy oraz powinni doradzić im właściwe jego stosowanie. Dla chlorowodorku klomipraminy dostępny jest przewodnik po lekach dla pacjenta dotyczący „leków przeciwdepresyjnych, depresji i innych poważnych chorób psychicznych oraz myśli lub działań samobójczych”. Lekarz lub pracownik służby zdrowia powinien poinstruować pacjentów, ich rodziny i ich opiekunów, aby przeczytali Przewodnik po lekach i powinni pomóc im w zrozumieniu jego treści. Pacjenci powinni mieć możliwość omówienia treści Przewodnika po lekach i uzyskania odpowiedzi na wszelkie pytania, jakie mogą mieć. Pełny tekst Przewodnika po lekach jest przedrukowany na końcu tego dokumentu.
Pacjentów należy poinformować o następujących kwestiach i poprosić ich o powiadomienie lekarza, jeśli wystąpią one podczas przyjmowania chlorowodorku lofepraminy.
Pogorszenie stanu klinicznego i ryzyko samobójstwa
Należy zachęcać pacjentów, ich rodziny i ich opiekunów do wyczulenia na pojawienie się lęku, pobudzenia, ataków paniki, bezsenności, drażliwości, wrogości, agresywności, impulsywności, akatyzji (niepokoju psychoruchowego), hipomanii, manii i innych nietypowych zmian w zachowaniu , nasilenie depresji i myśli samobójcze, szczególnie na początku leczenia przeciwdepresyjnego oraz przy zwiększaniu lub zmniejszaniu dawki. Rodzinom i opiekunom pacjentów należy zalecić, aby codziennie zwracali uwagę na pojawienie się takich objawów, ponieważ zmiany mogą być nagłe. Takie objawy należy zgłaszać lekarzowi lub pracownikowi służby zdrowia, zwłaszcza jeśli są one ciężkie, mają nagły początek lub nie były częścią objawów występujących u pacjenta. Takie objawy mogą wiązać się ze zwiększonym ryzykiem myśli i zachowań samobójczych i wskazują na potrzebę bardzo ścisłego monitorowania i ewentualnie zmian w leczeniu.
Lekarze powinni omówić następujące kwestie z pacjentami, którym przepisują Anafranil:
- Ryzyko napadu (patrz OSTRZEŻENIA );
- Stosunkowo wysoka częstość występowania dysfunkcji seksualnych wśród mężczyzn (patrz Seksualna dysfunkcja );
- Ponieważ Anafranil 50 mg może upośledzać zdolności umysłowe i / lub fizyczne wymagane do wykonywania złożonych zadań, a ponieważ Anafranil 25 mg wiąże się z ryzykiem napadów, pacjenci powinni być ostrzeżeni o wykonywaniu złożonych i niebezpiecznych zadań (patrz OSTRZEŻENIA );
- Pacjentów należy ostrzec przed równoczesnym stosowaniem alkoholu, barbituranów lub innych leków depresyjnych na OUN, ponieważ Anafranil 50 mg może wyolbrzymiać ich reakcję na te leki;
- Pacjentki powinny powiadomić swojego lekarza, jeśli zajdą w ciążę lub zamierzają zajść w ciążę w trakcie terapii;
- Pacjentki powinny powiadomić lekarza, jeśli karmią piersią.
Należy poinformować pacjentów, że przyjmowanie Anafranilu może powodować łagodne rozszerzenie źrenic, które u osób podatnych może prowadzić do epizodu jaskry zamykającego się kąta. Wcześniej istniejąca jaskra jest prawie zawsze jaskrą otwartego kąta, ponieważ jaskra z zamkniętym kątem, po zdiagnozowaniu, może być ostatecznie leczona za pomocą irydektomii. Jaskra otwartego kąta nie jest czynnikiem ryzyka jaskry zamykającego się kąta. Pacjenci mogą chcieć zostać przebadani w celu określenia, czy są podatni na zamknięcie kąta i przejść zabieg profilaktyczny (np. irydektomię), jeśli są podatni.
rakotwórczość, mutageneza, upośledzenie płodności
Nie znaleziono dowodów na rakotwórczość w dwóch 2-letnich testach biologicznych na szczurach przy dawkach do 100 mg/kg, co stanowi 24 i 4-krotność maksymalnej zalecanej dawki dobowej dla ludzi (MRHD) odpowiednio w mg/kg i mg/m² , lub w 2-letnim teście biologicznym na myszach w dawkach do 80 mg/kg, co stanowi odpowiednio 20 i 1,5-krotność MRHD w przeliczeniu na mg/kg i mg/m².
badaniach reprodukcji nie stwierdzono wpływu na płodność szczurów, którym podawano dawkę do 24 mg/kg, co jest sześciokrotnością i w przybliżeniu równą MRHD odpowiednio w mg/kg i mg/m².
Ciąża Kategoria C
Nie zaobserwowano działania teratogennego w badaniach przeprowadzonych na szczurach i myszach przy dawkach do 100 mg/kg, co stanowi 24-krotność maksymalnej zalecanej dawki dobowej dla ludzi (MRHD) w przeliczeniu na mg/kg oraz 4-krotność (szczury) i 2-krotność ( myszy) MRHD w mg/m². U potomstwa leczonych szczurów, którym podawano 50 i 100 mg/kg oraz leczonych myszy, którym podawano 100 mg/kg, zaobserwowano niewielkie niespecyficzne działanie toksyczne na zarodek/płód.
Nie ma odpowiednich lub dobrze kontrolowanych badań u kobiet w ciąży. U noworodków, których matki przyjmowały Anafranil 50 mg do czasu porodu, zgłaszano objawy odstawienia, w tym drżenie, drżenie i drgawki. Anafranil 10 mg należy stosować w czasie ciąży tylko wtedy, gdy potencjalna korzyść uzasadnia potencjalne ryzyko dla płodu.
Matki karmiące
Anafranil został znaleziony w mleku ludzkim. Ze względu na możliwość wystąpienia działań niepożądanych należy podjąć decyzję, czy przerwać karmienie piersią, czy odstawić lek, biorąc pod uwagę znaczenie leku dla matki.
Zastosowanie pediatryczne
Bezpieczeństwo i skuteczność w populacji pediatrycznej innej niż dzieci z OCD nie zostały ustalone (patrz PUDEŁKO OSTRZEŻENIE oraz OSTRZEŻENIA , Pogorszenie stanu klinicznego i ryzyko samobójstwa ). Każdy, kto rozważa stosowanie Anafranilu u dziecka lub nastolatka, musi zrównoważyć potencjalne ryzyko z potrzebą kliniczną.
W kontrolowanym badaniu klinicznym u dzieci i młodzieży (w wieku od 10 do 17 lat) 46 pacjentów ambulatoryjnych otrzymywało Anafranil 50 mg przez okres do 8 tygodni. Ponadto 150 nastoletnich pacjentów otrzymywało Anafranil 10 mg w protokołach otwartych przez okres od kilku miesięcy do kilku lat. Spośród 196 badanych nastolatków 50 miało 13 lat lub mniej, a 146 miało od 14 do 17 lat. Profil działań niepożądanych w tej grupie wiekowej (patrz DZIAŁANIA NIEPOŻĄDANE ) jest podobny do obserwowanego u dorosłych.
Ryzyko, jeśli w ogóle, które może być związane z przedłużonym stosowaniem Anafranilu u dzieci i młodzieży z OCD, nie zostało systematycznie ocenione. Dowody potwierdzające wniosek, że Anafranil 50 mg jest bezpieczny do stosowania u dzieci i młodzieży, pochodzą ze stosunkowo krótkoterminowych badań klinicznych i z ekstrapolacji doświadczenia zdobytego u dorosłych pacjentów. W szczególności nie ma badań, które bezpośrednio oceniają wpływ długotrwałego stosowania Anafranilu 25 mg na wzrost, rozwój i dojrzewanie dzieci i młodzieży. Chociaż nie ma dowodów sugerujących, że Anafranil 10 mg niekorzystnie wpływa na wzrost, rozwój lub dojrzewanie, brak takich wyników nie jest wystarczający, aby wykluczyć możliwość wystąpienia takich skutków w przypadku przewlekłego stosowania.
Bezpieczeństwo i skuteczność u dzieci w wieku poniżej 10 lat nie zostały ustalone. Dlatego nie można sformułować szczegółowych zaleceń dotyczących stosowania Anafranilu u pacjentów pediatrycznych w wieku poniżej 10 lat.
Zastosowanie geriatryczne
Badania kliniczne Anafranilu 50 mg nie obejmowały wystarczającej liczby osób w wieku 65 lat i starszych, aby ustalić, czy reagują inaczej niż młodsi pacjenci; 152 pacjentów w wieku co najmniej 60 lat uczestniczących w różnych amerykańskich badaniach klinicznych otrzymywało Anafranil przez okres od kilku miesięcy do kilku lat. W tej populacji nie stwierdzono nietypowych zdarzeń niepożądanych związanych z wiekiem. Inne zgłoszone doświadczenia kliniczne nie wykazały różnic w odpowiedziach między pacjentami w podeszłym wieku i młodszymi. Ogólnie rzecz biorąc, dobór dawki u pacjentów w podeszłym wieku powinien być ostrożny, zwykle zaczynając od dolnej granicy zakresu dawkowania, co odzwierciedla większą częstość pogorszenia czynności wątroby, nerek lub serca oraz współistniejących chorób lub innych leków.
Anafranil był związany z przypadkami klinicznie istotnej hiponatremii. Pacjenci w podeszłym wieku mogą być bardziej narażeni na to działanie niepożądane (patrz ŚRODKI OSTROŻNOŚCI , Hiponatremia ).
PRZEDAWKOWAĆ
Zgony mogą wystąpić z powodu przedawkowania tej klasy leków. Przyjmowanie wielu leków (w tym alkoholu) jest powszechne w celowym przedawkowaniu trójpierścieniowych leków. Ponieważ postępowanie jest złożone i zmienne, zaleca się, aby lekarz skontaktował się z centrum kontroli zatruć w celu uzyskania aktualnych informacji na temat leczenia. Oznaki i objawy zatrucia rozwijają się szybko po przedawkowaniu tricyklicznym. Dlatego monitorowanie szpitala jest wymagane tak szybko, jak to możliwe.
Ludzkie doświadczenie
badaniach klinicznych w USA 2 zgony wystąpiły w 12 zgłoszonych przypadkach ostrego przedawkowania Anafranilu w monoterapii lub w połączeniu z innymi lekami. Jeden zgon dotyczył pacjenta podejrzewanego o przyjęcie dawki 7000 mg. Drugi zgon dotyczył pacjenta podejrzewanego o przyjęcie dawki 5750 mg. 10 przypadków niezakończonych zgonem dotyczyło dawek do 5000 mg, którym towarzyszyły poziomy w osoczu do 1010 ng/ml. Wszystkich 10 pacjentów całkowicie wyzdrowiało. Wśród doniesień z innych krajów o przedawkowaniu Anafranilu najniższa dawka związana ze zgonem wynosiła 750 mg. Na podstawie raportów postmarketingowych w Wielkiej Brytanii, śmiertelność CMI po przedawkowaniu jest uważana za podobną do zgłoszonej dla blisko spokrewnionych związków trójpierścieniowych sprzedawanych jako leki przeciwdepresyjne.
Manifestacje
Oznaki i objawy różnią się pod względem nasilenia w zależności od czynników, takich jak ilość wchłoniętego leku, wiek pacjenta i czas, jaki upłynął od przyjęcia leku. Krytyczne objawy przedawkowania obejmują zaburzenia rytmu serca, ciężkie niedociśnienie, drgawki i depresję ośrodkowego układu nerwowego, w tym śpiączkę. Zmiany w elektrokardiogramie, szczególnie w osi lub szerokości QRS, są klinicznie istotnymi wskaźnikami toksyczności trójpierścieniowej. Inne objawy ze strony OUN mogą obejmować senność, otępienie, ataksję, niepokój, pobudzenie, majaczenie, silne pocenie się, nadpobudliwe odruchy, sztywność mięśni oraz ruchy atetoidalne i pląsawicowe. Zaburzenia serca mogą obejmować tachykardię, objawy zastoinowej niewydolności serca oraz w bardzo rzadkich przypadkach zatrzymanie akcji serca. Mogą również występować depresja oddechowa, sinica, wstrząs, wymioty, nadmierna gorączka, rozszerzenie źrenic i skąpomocz lub bezmocz.
Kierownictwo
Wykonaj EKG i natychmiast rozpocznij monitorowanie pracy serca. Chronić drogi oddechowe pacjenta, założyć linię dożylną i rozpocząć odkażanie żołądka. Niezbędna jest co najmniej 6 godzinna obserwacja z monitorowaniem pracy serca i obserwacją objawów ośrodkowego układu nerwowego lub depresji oddechowej, niedociśnienia, zaburzeń rytmu serca i/lub blokad przewodzenia oraz drgawek.
Jeśli w tym okresie wystąpią oznaki toksyczności, wymagane jest rozszerzone monitorowanie. Istnieją doniesienia o przypadkach pacjentów, u których późno po przedawkowaniu doszło do śmiertelnej arytmii; ci pacjenci mieli kliniczne dowody znacznego zatrucia przed śmiercią, a większość z nich została poddana nieodpowiedniemu odkażaniu przewodu pokarmowego. Monitorowanie stężeń leków w osoczu nie powinno kierować postępowaniem z pacjentem.
Dekontaminacja przewodu pokarmowego
Wszyscy pacjenci z podejrzeniem przedawkowania trójpierścieniowego powinni otrzymać odkażanie przewodu pokarmowego. Powinno to obejmować płukanie żołądka o dużej objętości, a następnie węgiel aktywowany. Jeśli świadomość jest osłabiona, przed płukaniem należy zabezpieczyć drogi oddechowe. Wymioty są przeciwwskazane.
Układ sercowo-naczyniowy
Najlepszym wskaźnikiem ciężkości przedawkowania może być maksymalny czas trwania zespołu QRS odprowadzenia kończyny ≥ 0,10 sekundy. W celu utrzymania pH surowicy w zakresie od 7,45 do 7,55 należy stosować dożylnie wodorowęglan sodu. Jeśli odpowiedź pH jest niewystarczająca, można również zastosować hiperwentylację. Jednoczesne stosowanie hiperwentylacji i wodorowęglanu sodu należy prowadzić z najwyższą ostrożnością, z częstym monitorowaniem pH. Niepożądane jest pH >7,60 lub pCO2
rzadkich przypadkach hemoperfuzja może być korzystna w przypadku ostrej opornej na leczenie niestabilności sercowo-naczyniowej u pacjentów z ostrą toksycznością. Jednak hemodializa, dializa otrzewnowa, transfuzje wymienne i wymuszona diureza ogólnie były zgłaszane jako nieskuteczne w przypadku zatrucia trójpierścieniowego.
CNS
U pacjentów z depresją OUN zaleca się wczesną intubację ze względu na możliwość nagłego pogorszenia. Napady padaczkowe należy kontrolować za pomocą benzodiazepin lub, jeśli są nieskuteczne, innych leków przeciwdrgawkowych (np. fenobarbital, fenytoina). Fizostygmina nie jest zalecana, z wyjątkiem leczenia objawów zagrażających życiu, które nie reagowały na inne terapie, i tylko w porozumieniu z centrum kontroli zatruć.
Obserwacja psychiatryczna
Ponieważ przedawkowanie jest często celowe, w fazie zdrowienia pacjenci mogą próbować popełnić samobójstwo innymi sposobami. Wskazane może być skierowanie do psychiatry.
Zarządzanie pediatryczne
Zasady postępowania w przypadku przedawkowania u dzieci i dorosłych są podobne. Zdecydowanie zaleca się, aby lekarz skontaktował się z lokalnym ośrodkiem kontroli zatruć w celu uzyskania określonego leczenia pediatrycznego.
PRZECIWWSKAZANIA
Anafranil jest przeciwwskazany u pacjentów z nadwrażliwością na Anafranil 25 mg lub inne trójpierścieniowe leki przeciwdepresyjne.
Inhibitory monoaminooksydazy (MAOI)
Stosowanie MAOI przeznaczonych do leczenia zaburzeń psychicznych za pomocą Anafranilu lub w ciągu 14 dni od zakończenia leczenia Anafranilem jest przeciwwskazane ze względu na zwiększone ryzyko wystąpienia zespołu serotoninowego. Stosowanie leku Anafranil 10 mg w ciągu 14 dni od zatrzymania MAOI przeznaczonego do leczenia zaburzeń psychicznych jest również przeciwwskazane (patrz OSTRZEŻENIA oraz DAWKOWANIE I SPOSÓB PODAWANIA ).
Rozpoczęcie podawania Anafranilu pacjentowi leczonemu linezolidem lub dożylnym błękitem metylenowym jest również przeciwwskazane ze względu na zwiększone ryzyko wystąpienia zespołu serotoninowego (patrz OSTRZEŻENIA oraz DAWKOWANIE I SPOSÓB PODAWANIA ).
Zawał mięśnia sercowego
Anafranil jest przeciwwskazany w ostrym okresie rekonwalescencji po zawale mięśnia sercowego.
FARMAKOLOGIA KLINICZNA
Farmakodynamika
Przypuszcza się, że klomipramina (CMI) wpływa na zachowania obsesyjne i kompulsywne poprzez swój wpływ na serotonergiczną transmisję neuronalną. Rzeczywisty mechanizm neurochemiczny jest nieznany, ale uważa się, że zdolność CMI do hamowania wychwytu zwrotnego serotoniny (5-HT) jest ważna.
Farmakokinetyka
Wchłanianie/biodostępność
CMI z kapsułek Anafranil 25mg jest tak samo biodostępny jak CMI z roztworu. Pokarm nie wpływa znacząco na biodostępność CMI z kapsułek.
badaniu proporcjonalności dawki obejmującym wielokrotne dawki CMI, stężenia w osoczu w stanie stacjonarnym (Css) i krzywe powierzchni pod osoczem-stężenie w czasie (AUC) CMI i głównego aktywnego metabolitu CMI, desmetyloklomipraminy (DMI), nie były proporcjonalne do dawki w ocenianych zakresach, tj. między 25 a 100 mg/dobę i między 25 a 150 mg/dobę, chociaż Css i AUC są w przybliżeniu liniowo związane z dawką między 100 a 150 mg/dobę. Zależność między dawką a stężeniami CMI/DMI przy wyższych dawkach dobowych nie była systematycznie oceniana, ale jeśli istnieje istotna zależność od dawki przy dawkach powyżej 150 mg/dobę, istnieje możliwość dramatycznie wyższych Css i AUC nawet u pacjentów, którym podawano dawki w granicach zalecany zakres. Może to stanowić potencjalne ryzyko dla niektórych pacjentów (patrz OSTRZEŻENIA oraz INTERAKCJE Z LEKAMI ).
Po podaniu pojedynczej dawki doustnej 50 mg maksymalne stężenie CMI w osoczu występuje w ciągu 2 do 6 godzin (średnio 4,7 godz.) i wynosi od 56 ng/ml do 154 ng/ml (średnio 92 ng/ml). Po wielokrotnych dawkach dobowych 150 mg Anafranilu 25 mg, maksymalne stężenia w osoczu w stanie stacjonarnym wahają się od 94 ng / ml do 339 ng / ml (średnia, 218 ng / ml) dla CMI i od 134 ng / ml do 532 ng / ml ( średnia 274 ng/ml) dla DMI. Dodatkowe informacje z badania nad rosnącą dawką dawek do 250 mg sugerują, że DMI może wykazywać nieliniową farmakokinetykę w zwykłym zakresie dawkowania. W dawce 200 mg Anafranilu osoby, które miały pojedynczą próbkę krwi pobraną około 9 do 22 godzin (mediana 16 godzin), po dawce miały stężenia w osoczu do 605 ng / ml dla CMI, 781 ng / ml dla DMI i 1386 ng/ml dla obu.
Dystrybucja
CMI przenika do płynu mózgowo-rdzeniowego (CSF) i mózgu oraz do mleka matki. DMI dystrybuuje się również do płynu mózgowo-rdzeniowego, ze średnim stosunkiem płynu mózgowo-rdzeniowego do osocza wynoszącym 2,6. Wiązanie CMI z białkami wynosi około 97%, głównie z albuminami, i jest niezależne od stężenia CMI. Interakcja między CMI a innymi lekami silnie wiążącymi się z białkami nie została w pełni oceniona, ale może być ważna (patrz INTERAKCJE Z LEKAMI ).
Metabolizm
CMI ulega intensywnej biotransformacji do DMI i innych metabolitów oraz ich koniugatów glukuronidowych. DMI jest aktywny farmakologicznie, ale jego wpływ na zachowania OCD jest nieznany. Te metabolity są wydalane z moczem i kałem po wydalaniu z żółcią. Po podaniu 25 mg znakowanej radioaktywnie dawki CMI u dwóch osób, odpowiednio 60% i 51% dawki odzyskano w moczu, a 32% i 24% w kale. W tym samym badaniu łączny odzysk CMI i DMI w moczu wynosił tylko około 0,8% do 1,3% podanej dawki. CMI nie indukuje enzymów metabolizujących leki, co mierzono za pomocą okresu półtrwania antypiryny.
Eliminacja
Dowody, że Css i AUC dla CMI i DMI mogą wzrastać nieproporcjonalnie wraz ze wzrostem dawek doustnych sugerują, że metabolizm CMI i DMI może być ograniczony. Fakt ten musi być uwzględniony przy ocenie oszacowań parametrów farmakokinetycznych przedstawionych poniżej, ponieważ zostały one uzyskane u osób narażonych na dawki 150 mg. Jeżeli farmakokinetyka CMI i DMI jest nieliniowa przy dawkach powyżej 150 mg, ich okres półtrwania w fazie eliminacji może być znacznie wydłużony przy dawkach zbliżonych do górnej granicy zalecanego zakresu dawkowania (tj. od 200 mg/dobę do 250 mg/dobę). W konsekwencji CMI i DMI mogą się kumulować, a kumulacja ta może zwiększać częstość występowania działań niepożądanych zależnych od dawki lub stężenia w osoczu, w szczególności drgawek (patrz OSTRZEŻENIA ).
Po dawce 150 mg okres półtrwania CMI wynosi od 19 godzin do 37 godzin (średnia 32 godziny), a DMI od 54 godzin do 77 godzin (średnia 69 godzin). W przypadku CMI poziomy stanu stacjonarnego po wielokrotnym podaniu są zazwyczaj osiągane w ciągu 7 do 14 dni. Stężenia metabolitu w osoczu przekraczają stężenie leku macierzystego przy wielokrotnym dawkowaniu. Po wielokrotnym podaniu dawki 150 mg/dobę współczynnik akumulacji dla CMI wynosi około 2,5, a dla DMI 4,6. Co ważne, osiągnięcie takiego stopnia kumulacji przy stałym dawkowaniu może zająć dwa tygodnie lub dłużej ze względu na stosunkowo długi okres półtrwania CMI i DMI (patrz DAWKOWANIE I SPOSÓB PODAWANIA ). Nie ustalono wpływu zaburzeń czynności wątroby i nerek na dyspozycję Anafranilu.
Interakcje
Jednoczesne podawanie haloperidolu z CMI zwiększa stężenie CMI w osoczu. Jednoczesne podawanie CMI z fenobarbitalem zwiększa stężenie fenobarbitalu w osoczu (patrz INTERAKCJE Z LEKAMI ). Osoby młodsze (w wieku od 18 do 40 lat) lepiej tolerowały CMI i miały znacznie niższe stężenia w osoczu w stanie stacjonarnym w porównaniu z osobami w wieku powyżej 65 lat. Dzieci w wieku poniżej 15 lat miały znacznie niższy stosunek stężenia w osoczu do dawki w porównaniu z dorosłymi. Stężenia CMI w osoczu były istotnie niższe u palaczy niż u osób niepalących.
INFORMACJA O PACJENCIE
Anafranil™ (chlorowodorek klomipraminy) Kapsułki USP
Leki przeciwdepresyjne, depresja i inne poważne choroby psychiczne oraz myśli lub działania samobójcze
Przeczytaj Przewodnik po lekach, który jest dostarczany wraz z lekiem przeciwdepresyjnym stosowanym przez Ciebie lub członka Twojej rodziny. Ten przewodnik po lekach dotyczy wyłącznie ryzyka myśli i działań samobójczych związanych z lekami przeciwdepresyjnymi. Porozmawiaj z lekarzem lub lekarzem o:
- wszystkie zagrożenia i korzyści związane z leczeniem lekami przeciwdepresyjnymi
- wszystkie możliwości leczenia depresji lub innej poważnej choroby psychicznej
Jakie są najważniejsze informacje, które powinienem wiedzieć o lekach przeciwdepresyjnych, depresji i innych poważnych chorobach psychicznych oraz myślach i działaniach samobójczych?
1. Leki przeciwdepresyjne mogą nasilać myśli lub działania samobójcze u niektórych dzieci, nastolatków i młodych dorosłych w ciągu pierwszych kilku miesięcy leczenia.
2. Depresja i inne poważne choroby psychiczne są najważniejszymi przyczynami myśli i działań samobójczych. Niektóre osoby mogą być szczególnie narażone na myśli lub działania samobójcze. Należą do nich osoby, które mają (lub mają w rodzinie) chorobę afektywną dwubiegunową (zwaną również chorobą maniakalno-depresyjną) lub myśli lub działania samobójcze.
3. Jak mogę obserwować i starać się zapobiegać myślom i działaniom samobójczym u siebie lub członka rodziny?
- Zwróć szczególną uwagę na wszelkie zmiany, zwłaszcza nagłe zmiany nastroju, zachowań, myśli lub uczuć. Jest to bardzo ważne w przypadku rozpoczęcia przyjmowania leku przeciwdepresyjnego lub zmiany dawki.
- Natychmiast zadzwoń do lekarza, aby zgłosić nowe lub nagłe zmiany nastroju, zachowania, myśli lub uczuć.
- Zachowaj wszystkie wizyty kontrolne u lekarza zgodnie z planem. Zadzwoń do lekarza między wizytami w razie potrzeby, zwłaszcza jeśli masz obawy dotyczące objawów.
Zadzwoń do lekarza natychmiast, jeśli ty lub członek twojej rodziny ma którykolwiek z poniższych objawów, zwłaszcza jeśli są nowe, gorsze lub martwią cię:
- myśli o samobójstwie lub śmierci
- próby popełnienia samobójstwa
- nowa lub gorsza depresja
- nowy lub gorszy niepokój
- czuję się bardzo poruszony lub niespokojny
- atak paniki
- kłopoty ze snem (bezsenność)
- nowa lub gorsza drażliwość
- zachowywanie się agresywnie, złość lub przemoc
- działając na niebezpieczne impulsy
- ekstremalny wzrost aktywności i mówienia (mania)
- inne nietypowe zmiany w zachowaniu lub nastroju
Niski poziom soli (sodu) we krwi. Osoby starsze mogą być na to bardziej narażone. Objawy mogą obejmować:
- ból głowy
- słabość lub niepewność
- splątanie, problemy z koncentracją, myślenie lub problemy z pamięcią
Problemy ze wzrokiem
- ból oka
- zmiany w wizji
- obrzęk lub zaczerwienienie w oku lub wokół niego
Tylko niektórzy ludzie są narażeni na te problemy. Możesz chcieć przejść badanie wzroku, aby sprawdzić, czy jesteś zagrożony i otrzymać leczenie zapobiegawcze, jeśli tak.
Kto nie powinien brać Anafranilu?
Nie należy przyjmować leku Anafranil, jeśli:
- weź inhibitor monoaminooksydazy (MAOI). Zapytaj swojego lekarza lub farmaceutę, jeśli nie jesteś pewien, czy przyjmujesz IMAO, w tym antybiotyk linezolid.
- Nie należy przyjmować MAOI w ciągu 2 tygodni od zatrzymania leku Anafranil 25 mg, chyba że zaleci to lekarz.
- Nie rozpoczynaj stosowania leku Anafranil, jeśli przestałeś przyjmować MAOI w ciągu ostatnich 2 tygodni, chyba że zaleci to lekarz.
Co jeszcze muszę wiedzieć o lekach przeciwdepresyjnych?
- Nigdy nie odstawiaj leku przeciwdepresyjnego bez uprzedniej rozmowy z lekarzem. Nagłe zatrzymanie leku przeciwdepresyjnego może spowodować inne objawy.
- Antydepresanty to leki stosowane w leczeniu depresji i innych chorób. Ważne jest omówienie wszystkich zagrożeń związanych z leczeniem depresji, a także zagrożeń związanych z jej nieleczeniem. Pacjenci i ich rodziny lub inni opiekunowie powinni omówić z lekarzem wszystkie opcje leczenia, a nie tylko stosowanie leków przeciwdepresyjnych.
- Leki przeciwdepresyjne mają inne skutki uboczne. Porozmawiaj z lekarzem o skutkach ubocznych leku przepisanego Tobie lub członkowi Twojej rodziny.
- Leki przeciwdepresyjne mogą wchodzić w interakcje z innymi lekami. Poznaj wszystkie leki, które przyjmujesz Ty lub członek Twojej rodziny. Zachowaj listę wszystkich leków, aby pokazać je lekarzowi. Nie rozpoczynaj nowych leków bez uprzedniej konsultacji z lekarzem.
- Nie wszystkie leki przeciwdepresyjne przepisywane dzieciom są zatwierdzone przez FDA do stosowania u dzieci. Porozmawiaj z lekarzem swojego dziecka, aby uzyskać więcej informacji.
Zadzwoń do lekarza, aby uzyskać poradę medyczną na temat skutków ubocznych. Możesz zgłosić skutki uboczne do FDA pod numerem 1-800-FDA-1088.
Ten przewodnik po lekach został zatwierdzony przez amerykańską Agencję ds. Żywności i Leków.
