Uniphyl 400mg Theophylline Zastosowanie, skutki uboczne i dawkowanie. Cena w aptece internetowej. Leki generyczne bez recepty.
Co to jest Uniphyl 400mg i jak się go stosuje?
Uniphyl to lek na receptę stosowany w leczeniu objawów astmy, zapalenia oskrzeli, rozedmy i innych problemów z oddychaniem (ostry skurcz oskrzeli). Uniphyl 400mg może być stosowany samodzielnie lub z innymi lekami.
Uniphyl należy do klasy leków zwanych pochodnymi ksantyny; Inhibitory enzymów fosfodiesterazy, nieselektywne.
Nie wiadomo, czy Uniphyl 400 mg jest bezpieczny i skuteczny u dzieci w wieku poniżej 1 ½ miesiąca.
Jakie są możliwe skutki uboczne Uniphyl?
Uniphyl może powodować poważne skutki uboczne, w tym:
- pokrzywka,
- trudności w oddychaniu,
- obrzęk twarzy, warg, języka lub gardła,
- silne lub trwające wymioty,
- ciągły ból głowy,
- problemy ze snem,
- szybkie bicie serca,
- konfiskata,
- gorączka,
- kurcze nóg,
- zaparcie,
- nieregularne bicie serca,
- fruwające w piersi,
- zwiększone pragnienie lub oddawanie moczu,
- drętwienie lub mrowienie,
- słabe mięśnie,
- wiotkość uczucie,
- zwiększone pragnienie,
- zwiększone oddawanie moczu,
- suchość w ustach i
- owocowy zapach oddechu
Natychmiast uzyskaj pomoc medyczną, jeśli wystąpi którykolwiek z wymienionych powyżej objawów.
Najczęstsze skutki uboczne Uniphyl to:
- mdłości,
- wymioty,
- biegunka,
- ból głowy,
- problemy ze snem (bezsenność),
- drżenia,
- wyzysk,
- niepokój i
- drażliwość
Poinformuj lekarza, jeśli wystąpią jakiekolwiek skutki uboczne, które Ci przeszkadzają lub które nie ustępują.
To nie wszystkie możliwe skutki uboczne Uniphyl. Aby uzyskać więcej informacji, skontaktuj się z lekarzem lub farmaceutą.
Zadzwoń do lekarza, aby uzyskać poradę medyczną na temat skutków ubocznych. Możesz zgłosić skutki uboczne do FDA pod numerem 1-800-FDA-1088.
OPIS
Uniphyl (bezwodna tabletka teofiliny) ® (bezwodna teofilina) Tabletki w systemie o kontrolowanym uwalnianiu pozwalają na 24-godzinną przerwę w dawkowaniu dla odpowiednich pacjentów.
Teofilina jest strukturalnie klasyfikowana jako metyloksantyna. Występuje jako biały, bezwonny, krystaliczny proszek o gorzkim smaku.
Bezwodna teofilina ma nazwę chemiczną 1H-Purine-2,6-dion, 3,7-dihydro-1,3-dimetylo- i jest reprezentowana przez następujący wzór strukturalny:
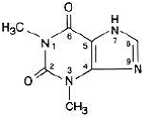
Wzór cząsteczkowy bezwodnej teofiliny to C7H8N4O2 o masie cząsteczkowej 180,17.
Każda tabletka o kontrolowanym uwalnianiu do podawania doustnego zawiera 400 lub 600 mg bezwodnej teofiliny.
Składniki nieaktywne: alkohol cetostearylowy, hydroksyetyloceluloza, stearynian magnezu, powidon i talk.
WSKAZANIA
Teofilina jest wskazana do leczenia objawów i odwracalnej obturacji dróg oddechowych związanych z przewlekłą astmą i innymi przewlekłymi chorobami płuc, np. rozedmą płuc i przewlekłym zapaleniem oskrzeli.
DAWKOWANIE I SPOSÓB PODAWANIA
Uniphyl (bezwodna tabletka teofiliny) ® 400 lub 600 mg tabletki można przyjmować raz dziennie rano lub wieczorem. Zaleca się przyjmowanie Uniphyl (tabletki teofiliny bezwodnej) podczas posiłków. Pacjentów należy pouczyć, że jeśli zdecydują się na przyjmowanie leku Uniphyl (tabletki bezwodnej teofiliny) z jedzeniem, należy go przyjmować z jedzeniem, a jeśli przyjmują go na czczo, rutynowo należy go przyjmować na czczo. Ważne jest, aby produkt każdorazowo dawkowany był konsekwentnie podawany z jedzeniem lub bez jedzenia.
Tabletek Uniphyl (bezwodnej teofiliny) ® nie należy żuć ani kruszyć, ponieważ może to prowadzić do szybkiego uwolnienia teofiliny, co może być toksyczne. Tabletkę z kreską dzielącą można podzielić. Rzadko pacjenci otrzymujący Uniphyl (tabletki bezwodnej teofiliny) 400 lub 600 mg tabletki mogą przejść nienaruszoną tabletkę matrycową w stolcu lub przez kolostomię. Te tabletki matrycowe zwykle zawierają niewiele lub nie zawierają resztkowej teofiliny.
Pacjenci ustabilizowani w wieku 12 lat lub starsi, którzy przyjmują teofilinę o natychmiastowym lub kontrolowanym uwalnianiu, mogą zostać przeniesieni na podawanie raz na dobę tabletek Uniphyl 400 mg lub 600 mg (tabletki bezwodnej teofiliny) mg podstawy.
Należy pamiętać, że szczytowe i minimalne stężenie teofiliny w surowicy wytwarzane przez dawkowanie raz na dobę może różnić się od tych wytwarzanych przez poprzedni produkt i/lub schemat.
Uwagi ogólne
Szczytowe stężenie teofiliny w surowicy w stanie stacjonarnym jest funkcją dawki, przerw między kolejnymi dawkami oraz szybkości wchłaniania i klirensu teofiliny u danego pacjenta. Ze względu na wyraźne indywidualne różnice w szybkości klirensu teofiliny, dawka wymagana do osiągnięcia maksymalnego stężenia teofiliny w surowicy w zakresie 10-20 μg/ml różni się czterokrotnie wśród innych podobnych pacjentów przy braku czynników, o których wiadomo, że zmieniają klirens teofiliny (np. 400-1600 mg/dobę u dorosłych w wieku poniżej 60 lat i 10-36 mg/kg/dobę u dzieci w wieku 1-9 lat). Dla danej populacji nie istnieje pojedyncza dawka teofiliny, która zapewniłaby zarówno bezpieczne, jak i skuteczne stężenia w surowicy u wszystkich pacjentów. Podawanie mediany dawki teofiliny wymaganej do uzyskania terapeutycznego stężenia teofiliny w surowicy w danej populacji może skutkować u poszczególnych pacjentów subterapeutycznymi lub potencjalnie toksycznymi stężeniami teofiliny w surowicy. Na przykład przy dawce 900 mg/d u dorosłych w wieku poniżej 60 lat lub 22 mg/kg/d u dzieci w wieku 1-9 lat szczytowe stężenie teofiliny w surowicy w stanie stacjonarnym wyniesie Dawkę teofiliny należy ustalać indywidualnie na podstawie pomiarów szczytowego stężenia teofiliny w surowicy w celu uzyskania dawki, która zapewni maksymalne potencjalne korzyści przy minimalnym ryzyku wystąpienia działań niepożądanych.
U większości pacjentów można uniknąć przejściowych działań niepożądanych przypominających kofeinę i nadmiernych stężeń w surowicy u osób wolno metabolizujących, rozpoczynając od wystarczająco małej dawki i powoli zwiększając dawkę, jeśli uzna się to za klinicznie wskazane, (patrz ). Zwiększenia dawki należy dokonywać tylko wtedy, gdy poprzednia dawka jest dobrze tolerowana i w odstępach nie krótszych niż 3 dni, aby umożliwić osiągnięcie nowego stanu stacjonarnego stężenia teofiliny w surowicy. Dostosowanie dawki należy kierować na podstawie pomiaru stężenia teofiliny w surowicy (patrz ŚRODKI OSTROŻNOŚCI , Testy laboratoryjne oraz DAWKOWANIE I SPOSÓB PODAWANIA ). Pracownicy służby zdrowia powinni poinstruować pacjentów i opiekunów, aby przerwali wszelkie dawki, które powodują działania niepożądane, wstrzymali przyjmowanie leku do czasu ustąpienia tych objawów, a następnie wznowili terapię mniejszą, wcześniej tolerowaną dawką (patrz OSTRZEŻENIA ).
Jeśli objawy pacjenta są dobrze kontrolowane, nie ma widocznych działań niepożądanych ani czynników, które mogłyby zmienić wymagania dotyczące dawkowania (patrz OSTRZEŻENIA oraz ŚRODKI OSTROŻNOŚCI ), stężenia teofiliny w surowicy należy monitorować co 6 miesięcy w przypadku szybko rosnących dzieci oraz w odstępach rocznych w przypadku wszystkich pozostałych dzieci. U ciężko chorych pacjentów stężenie teofiliny w surowicy należy często kontrolować, np. co 24 godziny.
Teofilina słabo dystrybuuje do tkanki tłuszczowej, dlatego dawkę w mg/kg należy obliczyć na podstawie idealnej masy ciała.
W tabeli V przedstawiono schemat miareczkowania dawki teofiliny zalecany pacjentom w różnych grupach wiekowych i warunkach klinicznych.
Tabela VI zawiera zalecenia dotyczące dostosowania dawki teofiliny na podstawie stężenia teofiliny w surowicy. Stosowanie tych ogólnych zaleceń dotyczących dawkowania u poszczególnych pacjentów musi uwzględniać unikalną charakterystykę kliniczną każdego pacjenta. Ogólnie rzecz biorąc, zalecenia te powinny służyć jako górna granica dostosowania dawki w celu zmniejszenia ryzyka potencjalnie poważnych zdarzeń niepożądanych związanych z nieoczekiwanym dużym wzrostem stężenia teofiliny w surowicy.
B. Pacjenci z czynnikami ryzyka upośledzonego klirensu, osoby w podeszłym wieku (> 60 lat) oraz osoby, u których nie jest możliwe monitorowanie stężenia teofiliny w surowicy:
U dzieci w wieku 12-15 lat dawka teofiliny nie powinna przekraczać 16 mg/kg/dobę do maksymalnie 400 mg/dobę w przypadku występowania czynników ryzyka zmniejszenia klirensu teofiliny (patrz OSTRZEŻENIA ) lub jeśli nie jest możliwe monitorowanie stężenia teofiliny w surowicy.
młodzieży ≥ 16 lat i dorosłych, w tym osób w podeszłym wieku, dawka teofiliny nie powinna przekraczać 400 mg/dobę w przypadku występowania czynników ryzyka zmniejszenia klirensu teofiliny (patrz OSTRZEŻENIA ) lub jeśli nie jest możliwe monitorowanie stężenia teofiliny w surowicy.
*Pacjenci z szybszym metabolizmem, u których stwierdzono klinicznie wyższe niż przeciętne wymagania dotyczące dawki, powinni otrzymywać mniejszą dawkę częściej (co 12 godzin), aby zapobiec objawom przełomowym wynikającym z niskiego stężenia minimalnego przed kolejną dawką.
TABELA VI. Dostosowanie dawki na podstawie stężenia teofiliny w surowicy.
JAK DOSTARCZONE
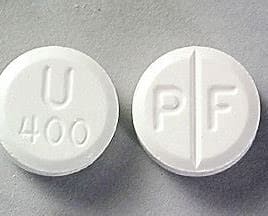
Uniphyl® (teofilina, bezwodna) tabletki o kontrolowanym uwalnianiu 400 mg są dostarczane w białych, nieprzezroczystych plastikowych butelkach zabezpieczonych przed dostępem dzieci zawierających 100 tabletek ( NDC 67781-251-01) lub 500 tabletek ( NDC 67781-251-05). Każda okrągła, biała tabletka 400 mg ma symbol PF po stronie z rowkiem dzielącym i U400 po drugiej stronie.
Uniphyl® (teofilina, bezwodna) tabletki o kontrolowanym uwalnianiu 600 mg są dostarczane w białych, nieprzezroczystych plastikowych butelkach zabezpieczonych przed dostępem dzieci zawierających 100 tabletek ( NDC 67781-252-01). Każda prostokątna, wklęsła, biała tabletka 600 mg ma symbol PF po stronie z linią podziału oraz U 600 po drugiej stronie.
Przechowywać w 25°C (77°F); wycieczki dozwolone między 15°-30°C (59°-86°F).
Dozuj w szczelnym, odpornym na światło pojemniku.
Purdue Pharmaceutical Products LP, Dyst. przez: Purdue Pharmaceutical Products LP, Stamford, CT 06901-3431. 17 marca 2004 r.
SKUTKI UBOCZNE
Działania niepożądane związane ze stosowaniem teofiliny są na ogół łagodne, gdy maksymalne stężenie teofiliny w surowicy wynosi PRZEDAWKOWANIE ). Przemijające działania niepożądane podobne do kofeiny występują u około 50% pacjentów, gdy terapię teofiliną rozpoczyna się w dawkach większych niż zalecane dawki początkowe (np. >300 mg/dobę u dorosłych i >12 mg/kg/dobę u dzieci w wieku powyżej > 1 roku życia). ). Podczas rozpoczynania terapii teofiliną działania niepożądane podobne do kofeiny mogą przejściowo zmieniać zachowanie pacjenta, szczególnie u dzieci w wieku szkolnym, ale reakcja ta rzadko się utrzymuje. Rozpoczęcie leczenia teofiliną od małej dawki, a następnie powolne zwiększanie dawki do określonej z góry określonej dawki maksymalnej zależnej od wieku, znacznie zmniejszy częstość tych przejściowych działań niepożądanych (patrz DAWKOWANIE I SPOSÓB PODAWANIA ). U niewielkiego odsetka pacjentów (
Inne działania niepożądane zgłaszane przy stężeniach teofiliny w surowicy
TABELA IV. Manifestacje toksyczności teofiliny. *
INTERAKCJE Z LEKAMI
Teofilina wchodzi w interakcje z szeroką gamą leków. Interakcja może być farmakodynamiczna, tj. zmiany w odpowiedzi terapeutycznej na teofilinę lub inny lek lub występowanie działań niepożądanych bez zmiany stężenia teofiliny w surowicy. Częściej jednak interakcja ma charakter farmakokinetyczny, tj. szybkość klirensu teofiliny jest zmieniana przez inny lek, powodując zwiększenie lub zmniejszenie stężenia teofiliny w surowicy. Teofilina rzadko zmienia farmakokinetykę innych leków. Leki wymienione w Tabeli II mogą wywoływać klinicznie istotne interakcje farmakodynamiczne lub farmakokinetyczne z teofiliną. Informacje w kolumnie „Efekt” w tabeli II zakładają, że wchodzący w interakcje lek jest dodawany do ustalonego schematu leczenia teofiliną. Jeśli teofilinę rozpoczyna się u pacjenta, który już przyjmuje lek hamujący klirens teofiliny (np. cymetydyna, erytromycyna), dawka teofiliny wymagana do uzyskania terapeutycznego stężenia teofiliny w surowicy będzie mniejsza. Odwrotnie, jeśli teofilina jest rozpoczynana u pacjenta, który już przyjmuje lek zwiększający klirens teofiliny (np. ryfampicyna), dawka teofiliny wymagana do uzyskania terapeutycznego stężenia teofiliny w surowicy będzie większa. Odstawienie jednocześnie stosowanego leku, który zwiększa klirens teofiliny, spowoduje nagromadzenie teofiliny do potencjalnie toksycznych poziomów, chyba że dawka teofiliny zostanie odpowiednio zmniejszona. Odstawienie jednocześnie stosowanego leku, który hamuje klirens teofiliny, spowoduje zmniejszenie stężenia teofiliny w surowicy, chyba że dawka teofiliny zostanie odpowiednio zwiększona. Udowodniono, że leki wymienione w Tabeli III albo nie wchodzą w interakcje z teofiliną, albo nie wywołują klinicznie istotnej interakcji (tj.
Wykaz leków w Tabelach II i III jest aktualny na dzień 9 lutego 1995 r. Ciągle zgłaszane są nowe interakcje dotyczące teofiliny, zwłaszcza z nowymi jednostkami chemicznymi. Pracownik służby zdrowia nie powinien zakładać, że lek nie wchodzi w interakcję z teofiliną, jeśli nie jest to wymienione w Tabeli II. Przed dodaniem nowego leku u pacjenta otrzymującego teofilinę należy zapoznać się z ulotką dołączoną do opakowania nowego leku i/lub literaturą medyczną w celu ustalenia, czy zgłoszono interakcje między nowym lekiem a teofiliną.
TABELA II. Klinicznie istotne interakcje leków z teofiliną.*
TABELA III. Leki, co do których udokumentowano, że nie wchodzą w interakcje z teofiliną lub leki, które nie wywołują klinicznie istotnej interakcji z teofiliną. *
Interakcje lek-pożywienie
Biodostępność tabletek Uniphyl® (teofilina, bezwodna) była badana przy jednoczesnym podawaniu pokarmu. W trzech badaniach z pojedynczą dawką pacjenci, którym podano Uniphyl (tabletki bezwodnej teofiliny) 400 mg lub 600 mg w standardowym posiłku wysokotłuszczowym, porównywano z warunkami na czczo. W warunkach po posiłku maksymalne stężenie w osoczu i biodostępność były zwiększone; jednak gwałtowny wzrost szybkości i stopnia wchłaniania nie był widoczny (patrz Farmakokinetyka, wchłanianie ). Zwiększony szczyt i stopień wchłaniania po posiłku sugeruje, że dawkowanie powinno być idealnie konsekwentnie podawane z posiłkiem lub bez posiłku.
Wpływ innych leków na pomiary stężenia teofiliny w surowicy
Większość testów teofiliny w surowicy w zastosowaniach klinicznych to testy immunologiczne, które są specyficzne dla teofiliny. Testy te nie wykrywają innych ksantyn, takich jak kofeina, dyfilina i pentoksyfilina. Niektóre leki (np. cefazolina, cefalotyna) mogą jednak zakłócać niektóre techniki HPLC. Metabolity kofeiny i ksantyny u noworodków lub pacjentów z zaburzeniami czynności nerek mogą powodować, że odczyt z niektórych metod gabinetu z suchym odczynnikiem będzie wyższy niż rzeczywiste stężenie teofiliny w surowicy.
OSTRZEŻENIA
Współczesna choroba
Teofilinę należy stosować ze szczególną ostrożnością u pacjentów z następującymi stanami klinicznymi ze względu na zwiększone ryzyko zaostrzenia współistniejącego stanu:
Aktywna choroba wrzodowa żołądka Zaburzenia napadowe Zaburzenia rytmu serca (z wyłączeniem bradyarytmii)
Warunki, które zmniejszają klirens teofiliny
Istnieje kilka łatwych do zidentyfikowania przyczyn zmniejszonego klirensu teofiliny. Jeśli całkowita dawka dobowa nie zostanie odpowiednio zmniejszona w obecności tych czynników ryzyka, może wystąpić ciężka i potencjalnie śmiertelna toksyczność teofiliny. Należy dokładnie rozważyć korzyści i zagrożenia związane ze stosowaniem teofiliny oraz potrzebę bardziej intensywnego monitorowania stężenia teofiliny w surowicy u pacjentów z następującymi czynnikami ryzyka:
Wiek
Noworodki (donoszone i wcześniaki) Dzieci 60 lat)
Choroby współistniejące
Ostry obrzęk płuc Zastoinowa niewydolność serca Gorączka krążeniowo-oddechowa; ≥ 102° przez 24 godziny lub dłużej; lub mniejsze podwyższenie temperatury przez dłuższy czas Niedoczynność tarczycy Choroba wątroby; marskość wątroby, ostre zapalenie wątroby Zaburzenia czynności nerek u niemowląt w wieku poniżej 3 miesięcy Posocznica z niewydolnością wielonarządową Wstrząs
Zaprzestanie palenia
Interakcje leków
Dodanie leku hamującego metabolizm teofiliny (np. cymetydyna, erytromycyna, takryna) lub odstawienie jednocześnie podawanego leku wzmagającego metabolizm teofiliny (np. karbamazepina, ryfampicyna). (Widzieć ŚRODKI OSTROŻNOŚCI: INTERAKCJE Z LEKAMI , ).
Gdy obecne są oznaki lub objawy toksyczności teofiliny
Jeśli u pacjenta otrzymującego teofilinę wystąpią nudności lub wymioty, szczególnie nawracające wymioty, lub inne oznaki lub objawy wskazujące na toksyczność teofiliny (nawet jeśli można podejrzewać inną przyczynę), należy wstrzymać podawanie dodatkowych dawek teofiliny i natychmiast zmierzyć stężenie teofiliny w surowicy. Pacjentów należy poinstruować, aby nie kontynuowali żadnej dawki, która powoduje działania niepożądane, i wstrzymywali kolejne dawki do czasu ustąpienia objawów, w którym to czasie personel medyczny może zalecić pacjentowi wznowienie leczenia w mniejszej dawce (patrz DAWKOWANIE I SPOSÓB PODAWANIA , Wytyczne dotyczące dawkowania, tabela VI ).
Zwiększa dawkowanie
Nie należy zwiększać dawki teofiliny w odpowiedzi na ostre nasilenie objawów przewlekłej choroby płuc, ponieważ teofilina zapewnia niewielkie dodatkowe korzyści w przypadku wziewnych beta2-selektywnych agonistów i ogólnoustrojowo podawanych kortykosteroidów w tej sytuacji i zwiększa ryzyko wystąpienia działań niepożądanych. Maksymalne stężenie teofiliny w surowicy w stanie stacjonarnym należy zmierzyć przed zwiększeniem dawki w odpowiedzi na utrzymujące się przewlekłe objawy, aby upewnić się, czy zwiększenie dawki jest bezpieczne. Przed zwiększeniem dawki teofiliny na podstawie niskiego stężenia w surowicy, pracownik służby zdrowia powinien rozważyć, czy próbka krwi została pobrana w odpowiednim czasie w stosunku do dawki i czy pacjent przestrzegał przepisanego schematu (patrz ŚRODKI OSTROŻNOŚCI , Testy laboratoryjne ).
Ponieważ szybkość klirensu teofiliny może zależeć od dawki (tj. stężenie w surowicy w stanie stacjonarnym może wzrastać nieproporcjonalnie do wzrostu dawki), zwiększenie dawki na podstawie subterapeutycznego pomiaru stężenia w surowicy powinno być zachowawcze. Ogólnie, zwiększenie dawki ograniczającej do około 25% poprzedniej całkowitej dawki dobowej zmniejszy ryzyko niezamierzonego nadmiernego wzrostu stężenia teofiliny w surowicy (patrz DAWKOWANIE I SPOSÓB PODAWANIA , ).
ŚRODKI OSTROŻNOŚCI
Ogólny
Przed rozpoczęciem leczenia teofiliną, przed zwiększeniem dawki teofiliny oraz w trakcie obserwacji należy dokładnie rozważyć różne wchodzące w interakcje leki i stany fizjologiczne, które mogą zmieniać klirens teofiliny i wymagają dostosowania dawki (patrz OSTRZEŻENIA ). Dawka teofiliny wybrana do rozpoczęcia leczenia powinna być niska, a jeśli tolerowana, należy ją powoli zwiększać przez okres tygodnia lub dłużej, przy czym ostateczną dawkę należy monitorować na podstawie monitorowania stężenia teofiliny w surowicy i odpowiedzi klinicznej pacjenta (patrz DAWKOWANIE I SPOSÓB PODAWANIA , ).
Monitorowanie stężeń teofiliny w surowicy
Pomiary stężenia teofiliny w surowicy są łatwo dostępne i należy je wykorzystać do określenia, czy dawka jest odpowiednia. W szczególności stężenie teofiliny w surowicy należy mierzyć w następujący sposób:
Aby pokierować zwiększaniem dawki, próbkę krwi należy pobrać w czasie spodziewanego szczytowego stężenia teofiliny w surowicy; 12 godzin po wieczornej dawce lub 9 godzin po porannej dawce w stanie stacjonarnym. U większości pacjentów stan stacjonarny zostanie osiągnięty po 3 dniach podawania, gdy nie pominięto żadnych dawek, nie dodano żadnych dodatkowych dawek i żadna z dawek nie została przyjęta w nierównych odstępach czasu. Stężenie minimalne (tj. pod koniec przerwy w dawkowaniu) nie dostarcza dodatkowych przydatnych informacji i może prowadzić do niewłaściwego zwiększenia dawki, ponieważ maksymalne stężenie teofiliny w surowicy może być dwa lub więcej razy większe niż stężenie minimalne w przypadku postaci o natychmiastowym uwalnianiu . Jeśli próbkę surowicy pobrano później niż 12 godzin po dawce wieczornej lub ponad 9 godzin po dawce porannej, wyniki należy interpretować ostrożnie, ponieważ stężenie może nie odzwierciedlać stężenia maksymalnego. W przeciwieństwie do tego, gdy występują oznaki lub objawy toksyczności teofiliny, próbkę surowicy należy pobrać tak szybko, jak to możliwe, natychmiast przeanalizować, a wynik niezwłocznie zgłosić pracownikowi służby zdrowia. U pacjentów, u których podejrzewa się zmniejszone wiązanie z białkami surowicy (np. marskość wątroby, kobiety w trzecim trymestrze ciąży), należy zmierzyć stężenie niezwiązanej teofiliny, a dawkę dostosować tak, aby osiągnąć stężenie niezwiązanej 6-12 µg/ml. Stężenia teofiliny w ślinie nie mogą być wiarygodnie wykorzystywane do dostosowania dawki bez specjalnych technik.
Wpływ na testy laboratoryjne
wyniku działania farmakologicznego teofilina w stężeniach w surowicy w zakresie 10-20 mcg/ml nieznacznie zwiększa stężenie glukozy w osoczu (ze średnio 88 mg% do 98 mg%), kwas moczowy (średnio 4 mg/dl do 6 mg/dL), wolne kwasy tłuszczowe (od średnio 451 μEq/L do 800 μEq/L, cholesterol całkowity (od średnio 140 vs 160 mg/dL), HDL (od średnio 36 do 50 mg /dL), stosunek HDL/LDL (średnio od 0,5 do 0,7) oraz wydalanie wolnego kortyzolu z moczem (średnio od 44 do 63 µg/24 godz.) Teofilina w stężeniach w surowicy w zakresie 10-20 µg/ml może również przejściowo zmniejszać stężenie trijodotyroniny w surowicy (144 przed, 131 po tygodniu i 142 ng/dl po 4 tygodniach stosowania teofiliny).Kliniczne znaczenie tych zmian należy rozważyć w odniesieniu do potencjalnych korzyści terapeutycznych ze stosowania teofiliny u poszczególnych pacjentów.
Karcynogeneza, mutageneza i upośledzenie płodności
Długoterminowe badania rakotwórczości przeprowadzono na myszach (dawki doustne 30-150 mg/kg) i szczurach (dawki doustne 5-75 mg/kg). Wyniki są w toku.
Teofilina została przebadana w testach Ames salmonella, cytogenetyce in vivo i in vitro, mikrojądrowych i jajnikach chomika chińskiego i nie wykazano jej genotoksyczności.
14-tygodniowym badaniu ciągłego rozmnażania teofilina podawana parom myszy B6C3F1 w dawkach doustnych 120, 270 i 500 mg/kg (około 1,0-3,0-krotność dawki ludzkiej w przeliczeniu na mg/m²) osłabiała płodność, czego dowodem jest zmniejsza się liczba żywych szczeniąt w miocie, zmniejsza się średnia liczba miotów w płodnej parze i wzrasta w okresie ciąży przy wysokiej dawce, a także zmniejsza się odsetek żywych szczeniąt urodzonych przy średniej i wysokiej dawce. W 13-tygodniowych badaniach toksyczności teofilinę podawano szczurom F344 i myszom B6C3F1 w dawkach doustnych 40-300 mg/kg (około 2,0-krotność dawki u ludzi w przeliczeniu na mg/m2). Przy wysokich dawkach zaobserwowano toksyczność ogólnoustrojową u obu gatunków, w tym zmniejszenie masy jąder.
Ciąża
Efekty teratogenne: Kategoria C
W badaniach, w których podawano dawkę ciężarnym myszom, szczurom i królikom w okresie organogenezy, teofilina wywoływała działanie teratogenne.
badaniach na myszach pojedyncza dawka dootrzewnowa 100 mg/kg i powyżej (w przybliżeniu równa maksymalnej zalecanej dawce doustnej dla dorosłych w mg/m2) podczas organogenezy powodowała nieprawidłowości w rozszczepie podniebienia i palców. Mikromelia, mikrognacja, stopa końsko-szpotawa, krwiak podskórny, otwarte powieki i śmiertelność zarodków obserwowano przy dawkach około 2 razy większych od maksymalnej zalecanej dawki doustnej dla dorosłych w przeliczeniu na mg/m2.
badaniu na szczurach, którym podawano dawkę od poczęcia do organogenezy, dawka doustna 150 mg/kg/dobę (około 2-krotność maksymalnej zalecanej dawki doustnej dla dorosłych w przeliczeniu na mg/m²) powodowała nieprawidłowości w palcach. Po podaniu podskórnym dawki 200 mg/kg/dobę (około 4-krotność maksymalnej zalecanej dawki doustnej dla dorosłych w przeliczeniu na mg/m2) obserwowano embrioletyzm. W badaniu, w którym ciężarnym królikom podczas organogenezy podawano dożylnie dawkę 60 mg/kg/dobę (około 2-krotność maksymalnej zalecanej dawki doustnej dla dorosłych w przeliczeniu na mg/m²), co spowodowało śmierć jednej łani i objawy u innych, powodowały rozszczep podniebienia i były śmiertelne dla zarodków. Dawki 15 mg/kg/dobę i większe (mniejsze niż maksymalna zalecana dawka doustna dla dorosłych wyrażona w mg/m2) zwiększały częstość występowania zmian kostnych.
Nie ma odpowiednich i dobrze kontrolowanych badań u kobiet w ciąży. Teofilinę należy stosować w czasie ciąży tylko wtedy, gdy potencjalna korzyść uzasadnia potencjalne ryzyko dla płodu.
Matki karmiące
Teofilina przenika do mleka matki i może powodować drażliwość lub inne objawy łagodnej toksyczności u karmionych niemowląt. Stężenie teofiliny w mleku matki jest w przybliżeniu równoważne stężeniu w surowicy matki. Niemowlę spożywające litr mleka matki zawierające 10-20 mcg/ml teofiliny dziennie prawdopodobnie otrzyma 10-20 mg teofiliny dziennie. Poważne działania niepożądane u niemowlęcia są mało prawdopodobne, chyba że matka ma toksyczne stężenia teofiliny w surowicy.
Zastosowanie pediatryczne
Teofilina jest bezpieczna i skuteczna w zatwierdzonych wskazaniach u pacjentów pediatrycznych. Dawkę podtrzymującą teofiliny należy dobierać ostrożnie u dzieci i młodzieży, ponieważ szybkość klirensu teofiliny jest bardzo zmienna w różnym wieku (patrz FARMAKOLOGIA KLINICZNA , , OSTRZEŻENIA , oraz DAWKOWANIE I SPOSÓB PODAWANIA , ).
Zastosowanie geriatryczne
Pacjenci w podeszłym wieku są znacznie bardziej narażeni na wystąpienie poważnej toksyczności ze strony teofiliny niż pacjenci młodsi ze względu na zmiany farmakokinetyczne i farmakodynamiczne związane ze starzeniem się. Klirens teofiliny zmniejsza się średnio o 30% u zdrowych osób w podeszłym wieku (>60 lat) w porównaniu ze zdrowymi młodymi dorosłymi. Klirens teofiliny może być dodatkowo zmniejszony przez współistniejące choroby występujące u osób starszych, które dodatkowo zaburzają klirens tego leku i mogą zwiększać stężenia w surowicy i potencjalną toksyczność. Stany te obejmują zaburzenia czynności nerek, przewlekłą obturacyjną chorobę płuc, zastoinową niewydolność serca, chorobę wątroby oraz zwiększoną częstość stosowania niektórych leków (patrz ŚRODKI OSTROŻNOŚCI : INTERAKCJE Z LEKAMI ) z możliwością interakcji farmakokinetycznych i farmakodynamicznych. Wiązanie z białkami może być zmniejszone u osób w podeszłym wieku, co skutkuje zwiększeniem udziału całkowitego stężenia teofiliny w surowicy w farmakologicznie czynnej postaci niezwiązanej. Wydaje się również, że starsi pacjenci są bardziej wrażliwi na toksyczne działanie teofiliny po przewlekłym przedawkowaniu niż młodsi pacjenci. U pacjentów w podeszłym wieku należy zwrócić szczególną uwagę na zmniejszenie dawki i częste monitorowanie stężenia teofiliny w surowicy (patrz ŚRODKI OSTROŻNOŚCI , Monitorowanie stężeń teofiliny w surowicy , oraz DAWKOWANIE I SPOSÓB PODAWANIA ).
Maksymalna dawka dobowa teofiliny u pacjentów w wieku powyżej 60 lat zwykle nie powinna przekraczać 400 mg/dobę, chyba że u pacjenta nadal występują objawy, a maksymalne stężenie teofiliny w surowicy w stanie stacjonarnym wynosi DAWKOWANIE I SPOSÓB PODAWANIA ). Dawki teofiliny większe niż 400 mg/dobę należy przepisywać ostrożnie u pacjentów w podeszłym wieku.
PRZEDAWKOWAĆ
Ogólny
Przewlekłość i schemat przedawkowania teofiliny znacząco wpływa na kliniczne objawy toksyczności, leczenia i wyników. Istnieją dwa częste objawy: (1) ostre przedawkowanie, tj. spożycie pojedynczej dużej, nadmiernej dawki (>10 mg/kg), co ma miejsce w kontekście próby samobójczej lub izolowanego błędu w stosowaniu leku oraz (2) przewlekłe przedawkowanie, tj. przyjmowanie powtarzanych dawek, które są nadmierne w stosunku do szybkości klirensu teofiliny u pacjenta. Najczęstsze przyczyny przewlekłego przedawkowania teofiliny to błąd w dawkowaniu przez pacjenta lub opiekuna, przepisanie przez pracownika służby zdrowia nadmiernej lub normalnej dawki w obecności czynników, o których wiadomo, że zmniejszają szybkość klirensu teofiliny oraz zwiększenie dawki w odpowiedzi na zaostrzenie objawów bez uprzedniego pomiaru stężenia teofiliny w surowicy w celu ustalenia, czy zwiększenie dawki jest bezpieczne.
Ciężka toksyczność przedawkowania teofiliny jest zjawiskiem stosunkowo rzadkim. W jednej organizacji opieki zdrowotnej częstotliwość hospitalizacji z powodu przewlekłego przedawkowania teofiliny wynosiła około 1 na 1000 osobolat ekspozycji. W innym badaniu wśród 6000 próbek krwi pobranych do pomiaru stężenia teofiliny w surowicy z jakiegokolwiek powodu od pacjentów leczonych w izbie przyjęć, 7% było w zakresie 20-30 mcg/ml, a 3% > 30 mcg/ml. Około dwie trzecie pacjentów ze stężeniem teofiliny w surowicy w zakresie 20-30 µg/ml miało jeden lub więcej objawów toksyczności, podczas gdy > 90% pacjentów ze stężeniem teofiliny w surowicy > 30 µg/ml było w stanie klinicznym zatrucia. Podobnie w innych doniesieniach poważną toksyczność teofiliny obserwuje się głównie przy stężeniach w surowicy > 30 mcg/ml.
kilku badaniach opisano kliniczne objawy przedawkowania teofiliny i podjęto próbę określenia czynników, które przewidują toksyczność zagrażającą życiu. Ogólnie rzecz biorąc, u pacjentów, u których wystąpiło ostre przedawkowanie, prawdopodobieństwo wystąpienia drgawek jest mniejsze niż u pacjentów, u których doszło do przewlekłego przedawkowania, chyba że maksymalne stężenie teofiliny w surowicy wynosi > 100 μg/ml. Po przewlekłym przedawkowaniu przy stężeniu teofiliny w surowicy > 30 mcg/ml mogą wystąpić uogólnione drgawki, zagrażające życiu zaburzenia rytmu serca i zgon. Nasilenie toksyczności po przewlekłym przedawkowaniu jest silniej skorelowane z wiekiem pacjenta niż szczytowe stężenie teofiliny w surowicy; pacjenci w wieku > 60 lat są najbardziej narażeni na ciężką toksyczność i śmiertelność po przewlekłym przedawkowaniu. Istniejąca lub współistniejąca choroba może również znacząco zwiększać podatność pacjenta na określone objawy toksyczności, np. pacjenci z zaburzeniami neurologicznymi mają zwiększone ryzyko napadów drgawkowych, a pacjenci z chorobami serca mają zwiększone ryzyko zaburzeń rytmu serca dla danego stężenia teofiliny w surowicy w porównaniu pacjentom bez choroby podstawowej.
Częstość różnych zgłoszonych objawów przedawkowania teofiliny w zależności od sposobu przedawkowania wymieniono w Tabeli IV. Inne objawy toksyczności teofiliny obejmują zwiększenie stężenia wapnia w surowicy, kinazy kreatynowej, mioglobiny i liczby leukocytów, zmniejszenie stężenia fosforanów i magnezu w surowicy, ostry zawał mięśnia sercowego oraz zatrzymanie moczu u mężczyzn z uropatią zaporową. Napady drgawkowe związane ze stężeniem teofiliny w surowicy > 30 mcg/ml są często oporne na leczenie przeciwdrgawkowe i mogą powodować nieodwracalne uszkodzenie mózgu, jeśli nie zostaną szybko opanowane. Śmierć z powodu zatrucia teofiliną jest najczęściej wtórna do zatrzymania krążenia i/lub encefalopatii hipoksji po długotrwałych napadach uogólnionych lub nieuleczalnych zaburzeniach rytmu serca, powodujących zaburzenia hemodynamiczne.
Zarządzanie przedawkowaniem
Ogólne zalecenia dla pacjentów z objawami przedawkowania teofiliny lub stężeniem teofiliny w surowicy > 30 mcg/ml (Uwaga: stężenie teofiliny w surowicy może nadal wzrastać po zgłoszeniu pacjenta do opieki medycznej).
Równocześnie rozpoczynając leczenie, skontaktuj się z regionalnym ośrodkiem zatruć, aby uzyskać aktualne informacje i porady dotyczące indywidualizacji poniższych zaleceń.
Zakład opieki podtrzymującej, w tym założenie dostępu dożylnego, utrzymanie dróg oddechowych i monitorowanie elektrokardiograficzne.
Leczenie napadów
Ze względu na wysoką zachorowalność i śmiertelność związaną z napadami indukowanymi teofiliną leczenie powinno być szybkie i agresywne. Leczenie przeciwdrgawkowe należy rozpocząć od dożylnej benzodiazepiny, np. diazepamu, w dawkach 0,1-0,2 mg/kg co 1-3 minuty, aż do ustąpienia napadów. Napady powtarzające się należy leczyć nasycającą dawką fenobarbitalu (20 mg/kg we wlewie przez 30-60 minut). Opisy przypadków przedawkowania teofiliny u ludzi i badań na zwierzętach sugerują, że fenytoina jest nieskuteczna w przerywaniu napadów wywołanych przez teofilinę. Dawki benzodiazepin i fenobarbitalu wymagane do przerwania napadów wywołanych teofiliną są zbliżone do dawek, które mogą powodować ciężką depresję oddechową lub zatrzymanie oddechu; w związku z tym personel medyczny powinien być przygotowany do zapewnienia wentylacji wspomaganej. Pacjenci w podeszłym wieku i pacjenci z POChP mogą być bardziej podatni na depresyjne działanie leków przeciwdrgawkowych na układ oddechowy. Śpiączka wywołana barbituranami lub podanie znieczulenia ogólnego może być konieczne do zakończenia powtarzających się napadów lub stanu padaczkowego. Znieczulenie ogólne należy stosować ostrożnie u pacjentów z przedawkowaniem teofiliny, ponieważ fluorowane anestetyki wziewne mogą uczulać mięsień sercowy na endogenne katecholaminy uwalniane przez teofilinę. Enfluran wydaje się mniej wiązać z tym efektem niż halotan i dlatego może być bezpieczniejszy. Samych środków blokujących przewodnictwo nerwowo-mięśniowe nie należy stosować w celu przerwania napadów, ponieważ znoszą one objawy mięśniowo-szkieletowe bez przerywania napadów padaczkowych w mózgu.
Przewiduj potrzebę leków przeciwdrgawkowych
pacjentów z przedawkowaniem teofiliny, u których występuje wysokie ryzyko wystąpienia drgawek wywołanych przez teofilinę, np. pacjenci z ostrym przedawkowaniem i stężeniem teofiliny w surowicy > 100 μg/ml lub przewlekłe przedawkowanie u pacjentów w wieku > 60 lat ze stężeniem teofiliny w surowicy > 30 μg/ml , należy przewidzieć potrzebę leczenia przeciwdrgawkowego. Benzodiazepinę, taką jak diazepam, należy pobrać do strzykawki i trzymać przy łóżku pacjenta, a personel medyczny wykwalifikowany w leczeniu napadów powinien być natychmiast dostępny. U wybranych pacjentów z wysokim ryzykiem napadów drgawkowych wywołanych teofiliną należy rozważyć zastosowanie profilaktycznego leczenia przeciwdrgawkowego. Sytuacje, w których należy rozważyć profilaktyczne leczenie przeciwdrgawkowe u pacjentów wysokiego ryzyka, obejmują przewidywane opóźnienia we wdrażaniu metod pozaustrojowego usuwania teofiliny (np. przeniesienie pacjenta wysokiego ryzyka z jednego zakładu opieki zdrowotnej do drugiego w celu usunięcia pozaustrojowego) oraz okoliczności kliniczne, które znacząco utrudniają wysiłki w celu zwiększenia klirensu teofiliny (np. noworodka, u którego dializa może być technicznie niewykonalna lub pacjent z wymiotami niereagujący na leki przeciwwymiotne, który nie toleruje wielodawkowego doustnego węgla aktywowanego). W badaniach na zwierzętach wykazano, że profilaktyczne podawanie fenobarbitalu, ale nie fenytoiny, opóźnia wystąpienie indukowanych teofiliną napadów uogólnionych i zwiększa dawkę teofiliny niezbędną do wywołania napadów (tj. znacznie zwiększa LD50). Chociaż nie ma kontrolowanych badań u ludzi, dawka nasycająca dożylnego fenobarbitalu (20 mg/kg we wlewie w ciągu 60 minut) może opóźnić lub zapobiec zagrażającym życiu napadom padaczkowym u pacjentów wysokiego ryzyka, podczas gdy wysiłki na rzecz zwiększenia klirensu teofiliny są kontynuowane. Fenobarbital może powodować depresję oddechową, szczególnie u pacjentów w podeszłym wieku i pacjentów z POChP.
Leczenie zaburzeń rytmu serca
Częstoskurcz zatokowy i proste przedwczesne pobudzenia komorowe nie są zwiastunami zagrażających życiu zaburzeń rytmu serca, nie wymagają leczenia przy braku zaburzeń hemodynamicznych i ustępują wraz ze spadkiem stężenia teofiliny w surowicy. Inne zaburzenia rytmu, zwłaszcza związane z zaburzeniami hemodynamicznymi, należy leczyć terapią antyarytmiczną odpowiednią dla rodzaju arytmii.
Dekontaminacja przewodu pokarmowego
Doustny węgiel aktywowany (0,5 g/kg do 20 gi powtórzyć co najmniej raz 1-2 godziny po pierwszej dawce) jest niezwykle skuteczny w blokowaniu wchłaniania teofiliny w całym przewodzie pokarmowym, nawet po podaniu kilka godzin po spożyciu. Jeśli pacjent wymiotuje, węgiel należy podać przez sondę nosowo-żołądkową lub po podaniu leku przeciwwymiotnego. Należy unikać fenotiazynowych środków przeciwwymiotnych, takich jak prochlorperazyna lub perfenazyna, ponieważ mogą one obniżać próg drgawkowy i często powodować reakcje dystoniczne. Pojedyncza dawka sorbitolu może być użyta do pobudzenia stolca w celu ułatwienia usuwania teofiliny związanej z węglem drzewnym z przewodu pokarmowego. Sorbitol należy jednak podawać ostrożnie, ponieważ jest silnym środkiem przeczyszczającym, który może powodować głębokie zaburzenia płynów i elektrolitów, szczególnie po wielokrotnych dawkach. U małych dzieci oraz po podaniu pierwszej dawki u młodzieży i dorosłych należy unikać dostępnych w handlu stałych połączeń płynnego węgla drzewnego i sorbitolu, ponieważ nie pozwalają one na indywidualizację dawkowania węgla drzewnego i sorbitolu. W przypadku przedawkowania teofiliny należy unikać syropu Ipecac. Chociaż ipecac wywołuje wymioty, nie zmniejsza wchłaniania teofiliny, chyba że zostanie podany w ciągu 5 minut od spożycia, a nawet wtedy jest mniej skuteczny niż doustny węgiel aktywowany. Ponadto wymioty wywołane przez ipecac mogą utrzymywać się przez kilka godzin po podaniu pojedynczej dawki i znacznie zmniejszać retencję i skuteczność doustnego węgla aktywowanego.
Teofia surowicy lline
Monitorowanie stężenia Stężenie teofiliny w surowicy należy mierzyć natychmiast po prezentacji, 2-4 godziny później, a następnie w odpowiednich odstępach czasu, np. co 4 godziny, w celu podjęcia decyzji dotyczących leczenia i oceny skuteczności terapii. Stężenie teofiliny w surowicy może nadal wzrastać po zgłoszeniu pacjenta do opieki medycznej w wyniku dalszego wchłaniania teofiliny z przewodu pokarmowego. Należy kontynuować seryjne monitorowanie stężeń teofiliny w surowicy do momentu, gdy stanie się jasne, że stężenie nie wzrasta i powróciło do poziomów nietoksycznych.
Ogólne monitorowanie
Procedury Monitorowanie elektrokardiograficzne należy rozpocząć po przedstawieniu i kontynuować aż do powrotu stężenia teofiliny w surowicy do poziomu nietoksycznego. Poziom elektrolitów i glukozy w surowicy należy oznaczać po prezentacji iw odpowiednich odstępach czasu wskazanych przez okoliczności kliniczne. Nieprawidłowości płynów i elektrolitów należy niezwłocznie skorygować. Monitorowanie i leczenie należy kontynuować do momentu, gdy stężenie w surowicy zmniejszy się poniżej 20 μg/ml.
Zwiększenie klirensu teofiliny
Wielodawkowy doustny węgiel aktywowany (np. 0,5 mg/kg do 20 g, co dwie godziny) zwiększa klirens teofiliny co najmniej dwukrotnie poprzez adsorpcję teofiliny wydzielanej do płynów żołądkowo-jelitowych. Aby węgiel drzewny był skuteczny, musi być zatrzymywany i przechodzić przez przewód pokarmowy; W związku z tym wymioty należy kontrolować, podając odpowiednie leki przeciwwymiotne. Alternatywnie węgiel drzewny można podawać w sposób ciągły przez sondę nosowo-żołądkową w połączeniu z odpowiednimi środkami przeciwwymiotnymi. Pojedyncza dawka sorbitolu może być podawana z węglem aktywowanym w celu pobudzenia stolca w celu ułatwienia usuwania zaadsorbowanej teofiliny z przewodu pokarmowego. Sam sorbitol nie zwiększa klirensu teofiliny i należy go podawać ostrożnie, aby zapobiec nadmiernemu stolcu, który może prowadzić do poważnych zaburzeń równowagi wodno-elektrolitowej. U małych dzieci oraz po podaniu pierwszej dawki u młodzieży i dorosłych należy unikać dostępnych w handlu stałych połączeń płynnego węgla drzewnego i sorbitolu, ponieważ nie pozwalają one na indywidualizację dawkowania węgla drzewnego i sorbitolu. U pacjentów z nieuleczalnymi wymiotami należy wdrożyć pozaustrojowe metody usuwania teofiliny (patrz PRZEDAWKOWANIE , Usuwanie pozaustrojowe ).
Zalecenia szczegółowe
Ostre przedawkowanie
Przewlekłe przedawkowanie
Usuwanie pozaustrojowe
Zwiększenie szybkości klirensu teofiliny metodami pozaustrojowymi może szybko obniżyć stężenie w surowicy, ale ryzyko zabiegu należy rozważyć w stosunku do potencjalnych korzyści. Hemoperfuzja z węglem drzewnym jest najskuteczniejszą metodą usuwania pozaustrojowego, zwiększającą nawet sześciokrotnie klirens teofiliny, ale mogą wystąpić poważne powikłania, w tym niedociśnienie, hipokalcemia, zużycie płytek krwi i skazy krwotoczne. Hemodializa jest mniej więcej tak skuteczna jak wielodawkowy doustny węgiel aktywowany i ma mniejsze ryzyko poważnych powikłań niż hemoperfuzja z węglem drzewnym. Hemodializę należy rozważyć jako alternatywę, gdy hemoperfuzja z węglem drzewnym nie jest możliwa, a wielodawkowy doustny węgiel drzewny jest nieskuteczny z powodu nieuleczalnych wymiotów. Stężenie teofiliny w surowicy może odbić się o 5-10 µg/ml po przerwaniu hemoperfuzji lub hemodializy z węglem drzewnym z powodu redystrybucji teofiliny z przedziału tkankowego. Dializa otrzewnowa jest nieskuteczna w usuwaniu teofiliny; transfuzje wymienne u noworodków były minimalnie skuteczne.
PRZECIWWSKAZANIA
Uniphyl (tabletka bezwodna teofiliny) ® jest przeciwwskazany u pacjentów z nadwrażliwością na teofilinę lub inne składniki produktu w wywiadzie.
FARMAKOLOGIA KLINICZNA
Mechanizm akcji
Teofilina ma dwa różne działania w drogach oddechowych pacjentów z odwracalną niedrożnością; rozluźnienie mięśni gładkich (tj. rozszerzenie oskrzeli) i zahamowanie odpowiedzi dróg oddechowych na bodźce (tj. działanie profilaktyczne nie rozszerzające oskrzeli). Chociaż mechanizmy działania teofiliny nie są do końca znane, badania na zwierzętach sugerują, że w rozszerzaniu oskrzeli pośredniczy hamowanie dwóch izoenzymów fosfodiesterazy (PDE III i w mniejszym stopniu PDE IV), podczas gdy działania profilaktyczne nie rozszerzające oskrzeli są prawdopodobnie pośredniczy przez jeden lub więcej różnych mechanizmów molekularnych, które nie obejmują hamowania PDE III lub antagonizmu receptorów adenozynowych. Wydaje się, że w niektórych działaniach niepożądanych związanych z teofiliną pośredniczy hamowanie PDE III (np. niedociśnienie, tachykardia, ból głowy i wymioty) oraz antagonizm receptora adenozyny (np. zmiany w mózgowym przepływie krwi).
Teofilina zwiększa siłę skurczu mięśni przeponowych. Wydaje się, że to działanie jest spowodowane zwiększeniem wychwytu wapnia przez kanał, w którym pośredniczy adenozyna.
Związek między stężeniem surowicy a efektem
Rozszerzenie oskrzeli występuje w zakresie stężeń teofiliny w surowicy wynoszącym 5-20 mcg/ml. W większości badań stwierdzono, że klinicznie istotna poprawa kontroli objawów wymaga szczytowych stężeń teofiliny w surowicy > 10 μg/ml, ale pacjenci z łagodną chorobą mogą odnieść korzyść z niższych stężeń. Przy stężeniach teofiliny w surowicy > 20 μg/ml zwiększa się zarówno częstość, jak i nasilenie działań niepożądanych. Ogólnie rzecz biorąc, utrzymanie szczytowych stężeń teofiliny w surowicy między 10 a 15 mcg/ml przyniesie większość potencjalnych korzyści terapeutycznych leku przy minimalizacji ryzyka poważnych zdarzeń niepożądanych.
Farmakokinetyka
Przegląd
Teofilina jest szybko i całkowicie wchłaniana po podaniu doustnym w postaci roztworu lub stałej doustnej postaci dawkowania o natychmiastowym uwalnianiu. Teofilina nie podlega żadnej znaczącej przedustrojowej eliminacji, swobodnie rozprowadza się w tkankach beztłuszczowych i jest intensywnie metabolizowana w wątrobie.
Farmakokinetyka teofiliny różni się znacznie wśród podobnych pacjentów i nie można jej przewidzieć na podstawie wieku, płci, masy ciała ani innych cech demograficznych. Ponadto, pewne współistniejące choroby i zmiany w normalnej fizjologii (patrz Tabela I) oraz jednoczesne podawanie innych leków (patrz Tabela II) mogą znacząco zmienić właściwości farmakokinetyczne teofiliny. W niektórych badaniach donoszono również o zmienności metabolizmu wewnątrzosobniczego, zwłaszcza u pacjentów z ostrymi chorobami. Dlatego zaleca się częste mierzenie stężenia teofiliny w surowicy u ciężko chorych pacjentów (np. w odstępach 24-godzinnych) oraz okresowo u pacjentów otrzymujących terapię długoterminową, np. co 6-12 miesięcy. Częstsze pomiary należy wykonywać w przypadku jakichkolwiek stanów, które mogą znacząco zmienić klirens teofiliny (patrz ŚRODKI OSTROŻNOŚCI, Badania laboratoryjne ).
TABELA I. Średni i zakres całkowitego klirensu i okresu półtrwania teofiliny w zależności od wieku i zmienionych stanów fizjologicznych.¶
Notatka: Oprócz czynników wymienionych powyżej, klirens teofiliny jest zwiększony, a okres półtrwania skrócony przez dietę niskowęglowodanową/wysokobiałkową, żywienie pozajelitowe oraz codzienne spożywanie pieczonej wołowiny z węglem drzewnym. Dieta wysokowęglowodanowa/niskobiałkowa może zmniejszyć klirens i wydłużyć okres półtrwania teofiliny.
Wchłanianie
Uniphyl (tabletka bezwodna teofiliny) ® podawany po posiłku jest całkowicie wchłaniany po podaniu doustnym.
badaniu krzyżowym z pojedynczą dawką, dwie 400 mg tabletki Uniphyl (tabletki bezwodnej teofiliny) podano 19 normalnym ochotnikom rano lub wieczorem bezpośrednio po tym samym standardowym posiłku (769 kalorii składających się z 97 gramów węglowodanów, 33 gramów białka i 27 gramów). tłuszcz). Nie było dowodów na zrzucanie dawki ani nie było istotnych różnic w parametrach farmakokinetycznych, które można przypisać czasowi podania leku. W ramieniu porannym parametry farmakokinetyczne wynosiły AUC = 241,9 ± 83,0 μg h/ml, Cmax = 9,3 ± 2,0 μg/ml, Tmax = 12,8 ± 4,2 godziny. W ramieniu wieczornym parametry farmakokinetyczne wynosiły AUC = 219,7 ± 83,0 μg h/ml, Cmax = 9,2 ± 2,0 μg/ml, Tmax = 12,5 ± 4,2 godziny.
Badanie, w którym Uniphyl (tabletka bezwodnej teofiliny) 400 mg podawano 17 karmionym dorosłym astmatykom, dało podobne krzywe czasowe pomiędzy poziomem teofiliny, gdy były podawane rano lub wieczorem. Poziomy w surowicy były ogólnie wyższe w schemacie wieczornym, ale nie było statystycznie istotnych różnic między tymi dwoma schematami.
Badanie pojedynczej dawki u 15 normalnych ochotników płci męskiej na czczo, u których średni okres półtrwania teofiliny w fazie eliminacji został zweryfikowany za pomocą płynnego produktu teofiliny na 6,9 ± 2,5 (SD) godzin, podano dwie lub trzy tabletki 400 mg Uniphyl (bezwodnej teofiliny) ® . Względna biodostępność Uniphyl (tabletki bezwodnej teofiliny) podanej na czczo w porównaniu z produktem o natychmiastowym uwalnianiu wyniosła 59%. Szczytowe poziomy teofiliny w surowicy wystąpiły po 6,9 ± 5,2 (SD) godzinie, przy znormalizowanym (do 800 mg) poziomie szczytowym wynoszącym 6,2 ± 2,1 (SD). Pozorny okres półtrwania w fazie eliminacji dla tabletek 400 mg Uniphyl (tabletki bezwodnej teofiliny) wynosił 17,2 ± 5,8 (SD) godzin.
Farmakokinetykę stanu stacjonarnego określono w badaniu z udziałem 12 pacjentów na czczo z przewlekłą odwracalną obturacyjną chorobą płuc. Wszystkim podawano dwie tabletki 400 mg Uniphyl (tabletki bezwodnej teofiliny) podawane raz dziennie rano oraz referencyjny produkt BID o kontrolowanym uwalnianiu podawany w postaci dwóch tabletek 200 mg podawanych w odstępie 12 godzin. Parametry farmakokinetyczne otrzymane dla tabletek Uniphyl (tabletki bezwodnej teofiliny) podawane w dawkach 800 mg raz dziennie rano były praktycznie identyczne z odpowiednimi parametrami dla leku referencyjnego podawanego w dawce 400 mg dwa razy na dobę. W szczególności wartości AUC, Cmax i Cmin uzyskane w tym badaniu były następujące:
Badania z pojedynczą dawką, w których badani byli na czczo przez dwanaście (12) godzin przed i dodatkowe cztery (4) godziny po podaniu, wykazały zmniejszoną biodostępność w porównaniu z podawaniem z pokarmem. W jednym badaniu pojedynczej dawki z udziałem 20 zdrowych ochotników, którym podawano dwie (2) tabletki 400 mg rano, porównano dawkowanie w tych warunkach na czczo z dawkowaniem bezpośrednio przed standardowym śniadaniem (769 kalorii, składających się z 97 gramów węglowodanów, 33 gramów białka i 27 gramów tłuszczu). W warunkach po posiłku parametry farmakokinetyczne wynosiły: AUC = 231,7 ± 92,4 μg godz./ml, Cmax = 8,4 ± 2,6 μg/ml, Tmax = 17,3 ± 6,7 godziny. W warunkach na czczo parametry te wynosiły AUC = 141,2 ± 6,53 μg godz./ml, Cmax = 5,5 ± 1,5 μg/ml, Tmax = 6,5 ± 2,1 godziny.
innym badaniu z pojedynczą dawką u 21 zdrowych ochotników płci męskiej, podawanym wieczorem, porównywano post ze standaryzowanym, wysokokalorycznym, wysokotłuszczowym posiłkiem (870-1020 kalorii, składającym się z 33 gramów białka, 55-75 gramów tłuszczu i 58 gramów węglowodanów). W ramieniu na czczo pacjenci otrzymywali jedną tabletkę Uniphyl (tabletka bezwodna teofiliny) ® 400 mg o godzinie 20:00 po ośmiogodzinnym poście, a następnie kolejne cztery godziny. W ramieniu karmionym osobnikom ponownie podawano jedną tabletkę 400 mg Uniphyl (tabletka bezwodna teofiliny), ale o godzinie 20:00 bezpośrednio po cytowanym powyżej standaryzowanym posiłku o wysokiej zawartości tłuszczu. Parametry farmakokinetyczne (znormalizowane do 800 mg) po karmieniu wynosiły: AUC = 221,8 ± 40,9 μg godz./ml, Cmax = 10,9 ± 1,7 μg/ml, Tmax = 11,8 ± 2,2 godziny. W ramieniu na czczo parametry farmakokinetyczne (znormalizowane do 800 mg) wynosiły AUC = 146,4 ± 40,9 μg godz./ml, Cmax = 6,7 ± 1,7 μg/ml, Tmax = 7,3 ± 2,2 godziny.
Zatem podawanie pojedynczych dawek Uniphyl (tabletki bezwodnej teofiliny) zdrowym, normalnym ochotnikom, w warunkach przedłużonego postu (co najmniej 10 godzin na czczo przez noc przed podaniem, a następnie dodatkowe cztery (4) godziny po podaniu) powoduje zmniejszoną biodostępność. Jednak nie doszło do awarii tego systemu dostarczania prowadzącego do nagłego i nieoczekiwanego uwolnienia dużej ilości teofiliny w tabletkach Uniphyl (bezwodnej teofiliny), nawet gdy są podawane z wysokotłuszczowym, wysokokalorycznym posiłkiem.
Podobne badania przeprowadzono z tabletką Uniphyl 600 mg (bezwodna tabletka teofiliny). W badaniu pojedynczej dawki u 24 pacjentów z ustalonym klirensem teofiliny ≤ 4 l/godz. porównano ocenę farmakokinetyczną jednej tabletki 600 mg Uniphyl (tabletki bezwodnej teofiliny) i jednej i pół tabletki 400 mg Uniphyl (tabletki bezwodnej teofiliny) w warunkach pożywienia (stosując standardową dietę wysokotłuszczową) i na czczo. Wyniki tego 4-kierunkowego randomizowanego badania krzyżowego wykazują biorównoważność tabletek Uniphyl 400 mg i 600 mg (tabletki bezwodnej teofiliny). W warunkach po posiłku wyniki farmakokinetyczne dla jednej i pół tabletki 400 mg wyniosły AUC = 214,64 ± 55,88 μg h/ml, Cmax = 10,58 ± 2,21 μg/ml i Tmax = 9,00 ± 2,64 godziny, a dla tabletki 600 mg wynosiły AUC = 207,85 ± 48,9 μg h/ml, Cmax = 10,39 ± 1,91 μg/ml i Tmax = 9,58 ± 1,86 godziny. W warunkach na czczo wyniki farmakokinetyczne dla jednej i pół tabletki 400 mg wyniosły: AUC = 191,85 ± 51,1 μg godz./ml, Cmax = 7,37 ± 1,83 μg/ml i Tmax = 8,08 ± 4,39 godziny; a dla tabletki 600 mg AUC = 199,39 ± 70,27 μg godz./ml, Cmax = 7,66 ± 2,09 μg/ml i Tmax = 9,67 ± 4,89 godziny.
tym badaniu średnie proporcje na czczo dla jednej i pół tabletki 400 mg i tabletki 600 mg wynosiły odpowiednio około 112% i 104%.
W innym badaniu zbadano biodostępność tabletki 600 mg Uniphyl (tabletki bezwodnej teofiliny) przy podawaniu rano i wieczorem. To krzyżowe badanie z pojedynczą dawką na 22 zdrowych mężczyznach zostało przeprowadzone w warunkach po posiłku (standardowa dieta wysokotłuszczowa). Wyniki wykazały brak klinicznie istotnej różnicy w biodostępności tabletki 600 mg Uniphyl (tabletki bezwodnej teofiliny) podawanej rano lub wieczorem. Wyniki były następujące: AUC = 233,6 ± 45,1 μg godz./ml, Cmax = 10,6 ± 1,3 μg/ml i Tmax = 12,5 ± 3,2 godziny przy dawkowaniu rano; AUC = 209,8 ± 46,2 μg h/ml, Cmax = 9,7 ± 1,4 μg/ml i Tmax = 13,7 ± 3,3 godziny przy dawkowaniu wieczorem. Stosunek PM/AM wyniósł 89,3%.
Właściwości wchłaniania tabletek Uniphyl® (teofilina, bezwodna) zostały szeroko zbadane. W badaniu krzyżowej biodostępności w stanie stacjonarnym u 22 zdrowych mężczyzn porównano dwie tabletki Uniphyl (tabletki teofiliny bezwodnej) 400 mg podawane co 24 godziny o godzinie 8 rano bezpośrednio po śniadaniu z referencyjnym produktem teofiliny o kontrolowanym uwalnianiu podawanym dwa razy na dobę karmionym osobom o godzinie 8 rano bezpośrednio po śniadaniu i 20:00 zaraz po obiedzie (769 kalorii, w tym 97 gram węglowodanów, 33 gramy białka i 27 gramów tłuszczu).
Parametry farmakokinetyczne dla tabletek Uniphyl (tabletki teofiliny bezwodnej) 400 mg w tych warunkach stanu stacjonarnego wynosiły: AUC = 203,3 ± 87,1 μg h/ml, Cmax = 12,1 ± 3,8 μg/ml, Cmin = 4,50 ± 3,6, Tmax = 8,8 ± 4,6 godziny. W przypadku referencyjnego produktu BID parametry farmakokinetyczne wynosiły: AUC = 219,2 ± 88,4 μg h/ml, Cmax = 11,0 ± 4,1 μg/ml, Cmin = 7,28 ± 3,5, Tmax = 6,9 ± 3,4 godziny. Średnia procentowa fluktuacja [(Cmax-Cmin/Cmin)x100] = 169% dla schematu raz na dobę i 51% dla schematu produktu referencyjnego BID.
Biodostępność tabletki 600 mg Uniphyl (tabletka bezwodna teofiliny) była dalej oceniana w badaniu z wielokrotnymi dawkami, w stanie stacjonarnym u 26 zdrowych mężczyzn, porównującym tabletkę 600 mg z półtora 400 mg tabletki Uniphyl (tabletka bezwodnej teofiliny). U wszystkich osobników wcześniej ustalono klirens teofiliny ≤ 4 l/h i podawano im dawkę raz dziennie przez 6 dni w warunkach po posiłku. Wyniki nie wykazały klinicznie istotnych różnic pomiędzy schematami dawkowania tabletek Uniphyl 600 mg i półtora 400 mg (tabletki bezwodnej teofiliny). Wyniki w stanie stacjonarnym były:
Stosunek biodostępności dla tabletek 600/400 mg wynosił 98,8%. Zatem we wszystkich warunkach badania tabletka 600 mg jest biorównoważna jednej i pół tabletki 400 mg.
Badania wykazują, że dopóki pacjenci byli albo konsekwentnie odżywiani, albo konsekwentnie pościli, biodostępność leku Uniphyl (tabletki bezwodnej teofiliny) podawane raz na dobę jest podobna, zarówno rano, jak i wieczorem.
Dystrybucja
Gdy teofilina dostanie się do krążenia ogólnego, około 40% wiąże się z białkami osocza, głównie albuminą. Niezwiązana teofilina rozprowadza się w wodzie ustrojowej, ale słabo rozprowadza się w tkance tłuszczowej. Pozorna objętość dystrybucji teofiliny wynosi około 0,45 l/kg (zakres 0,3-0,7 l/kg) w oparciu o idealną masę ciała. Teofilina swobodnie przenika przez łożysko, do mleka matki i do płynu mózgowo-rdzeniowego (PMR). Stężenia teofiliny w ślinie są zbliżone do stężeń w surowicy niezwiązanej, ale nie są wiarygodne do rutynowego lub terapeutycznego monitorowania, chyba że stosuje się specjalne techniki. Wzrost objętości dystrybucji teofiliny, głównie ze względu na zmniejszenie wiązania z białkami osocza, występuje u wcześniaków, pacjentów z marskością wątroby, nieskorygowaną kwasicą, osób starszych oraz u kobiet w trzecim trymestrze ciąży. W takich przypadkach pacjent może wykazywać oznaki toksyczności przy całkowitych (związanych + niezwiązanych) stężeniach teofiliny w surowicy w zakresie terapeutycznym (10-20 µg/ml) z powodu podwyższonych stężeń farmakologicznie czynnego niezwiązanego leku. Podobnie, pacjent ze zmniejszonym wiązaniem teofiliny może mieć subterapeutyczne całkowite stężenie leku, podczas gdy stężenie farmakologicznie czynnego niezwiązanego leku mieści się w zakresie terapeutycznym. Jeśli mierzone jest tylko całkowite stężenie teofiliny w surowicy, może to prowadzić do niepotrzebnego i potencjalnie niebezpiecznego zwiększenia dawki. U pacjentów ze zmniejszonym wiązaniem z białkami pomiar stężenia niezwiązanej teofiliny w surowicy zapewnia bardziej wiarygodny sposób dostosowania dawki niż pomiar całkowitego stężenia teofiliny w surowicy. Ogólnie stężenia niezwiązanej teofiliny powinny być utrzymywane w zakresie 6-12 mcg/ml.
Metabolizm
Po podaniu doustnym teofilina nie podlega żadnej mierzalnej eliminacji pierwszego przejścia. U dorosłych i dzieci powyżej pierwszego roku życia około 90% dawki jest metabolizowane w wątrobie. Biotransformacja odbywa się poprzez demetylację do 1-metyloksantyny i 3-metyloksantyny oraz hydroksylację do kwasu 1,3-dimetylourowego. 1-metyloksantyna jest dalej hydroksylowana przez oksydazę ksantynową do kwasu 1-metylourowego. Około 6% dawki teofiliny ulega N-metylacji do kofeiny. Demetylacja teofiliny do 3-metyloksantyny jest katalizowana przez cytochrom P-450 1A2, podczas gdy cytochromy P-450 2E1 i P-450 3A3 katalizują hydroksylację do kwasu 1,3-dimetylourowego. Wydaje się, że demetylacja do 1-metyloksantyny jest katalizowana przez cytochrom P-450 1A2 lub blisko spokrewniony cytochrom. U noworodków szlak N-demetylacji jest nieobecny, podczas gdy funkcja szlaku hydroksylacji jest wyraźnie słaba. Aktywność tych szlaków powoli wzrasta do maksymalnego poziomu do roku życia.
Kofeina i 3-metyloksantyna to jedyne metabolity teofiliny o działaniu farmakologicznym. 3-metyloksantyna ma w przybliżeniu jedną dziesiątą aktywności farmakologicznej teofiliny, a stężenie w surowicy u dorosłych z prawidłową czynnością nerek wynosi
Zarówno szlaki N-demetylacji, jak i hydroksylacji biotransformacji teofiliny mają ograniczoną pojemność. Ze względu na dużą zmienność międzyosobniczą szybkości metabolizmu teofiliny u niektórych pacjentów może wystąpić nieliniowość eliminacji przy stężeniu teofiliny w surowicy DAWKOWANIE I PODAWANIE, Tabela VI ). Dokładne przewidywanie zależności metabolizmu teofiliny od dawki u pacjentów a priori nie jest możliwe, ale u pacjentów z bardzo wysokim początkowym klirensem (tj. niskim stężeniem teofiliny w surowicy w stanie stacjonarnym przy dawkach powyżej średniej) największe prawdopodobieństwo wystąpienia dużych zmian w surowicy stężenie teofiliny w odpowiedzi na zmiany dawkowania.
Wydalanie
noworodków około 50% dawki teofiliny jest wydalane w postaci niezmienionej z moczem. Po upływie pierwszych trzech miesięcy życia około 10% dawki teofiliny jest wydalane w postaci niezmienionej z moczem. Pozostała część jest wydalana z moczem głównie w postaci kwasu 1,3-dimetylourowego (35-40%), kwasu 1-metylourowego (20-25%) i 3-metyloksantyny (15-20%). Ponieważ niewielka ilość teofiliny jest wydalana w postaci niezmienionej z moczem, a aktywne metabolity teofiliny (tj. kofeina, 3-metyloksantyna) nie kumulują się do klinicznie istotnych poziomów nawet w obliczu schyłkowej niewydolności nerek, nie jest konieczne dostosowanie dawki w przypadku niewydolności nerek u dorosłych i dzieci powyżej 3 miesiąca życia. Natomiast duża część dawki teofiliny wydalana z moczem w postaci niezmienionej teofiliny i kofeiny u noworodków wymaga starannej uwagi przy zmniejszaniu dawki i częstego monitorowania stężenia teofiliny w surowicy u noworodków z zaburzeniami czynności nerek (patrz OSTRZEŻENIA ).
Stężenia w surowicy w stanie stacjonarnym
Po wielokrotnym podaniu teofiliny stan stacjonarny osiągany jest w ciągu 30-65 godzin (średnio 40 godzin) u dorosłych. W stanie stacjonarnym, w schemacie dawkowania z 24-godzinnymi odstępami, oczekiwane średnie stężenie minimalne wynosi około 50% średniego stężenia maksymalnego, przy założeniu średniego okresu półtrwania teofiliny wynoszącego 8 godzin. Różnica między maksymalnymi i minimalnymi stężeniami jest większa u pacjentów z szybszym klirensem teofiliny. U tych pacjentów może być konieczne częstsze podawanie Uniphyl (tabletki bezwodnej teofiliny) ® (co 12 godzin).
Populacje specjalne (Patrz Tabela I dla wartości średniego klirensu i okresu półtrwania)
Geriatryczny
Klirens teofiliny zmniejsza się średnio o 30% u zdrowych osób w podeszłym wieku (>60 lat) w porównaniu ze zdrowymi młodymi dorosłymi. U pacjentów w podeszłym wieku należy zwrócić szczególną uwagę na zmniejszenie dawki i częste monitorowanie stężenia teofiliny w surowicy (patrz OSTRZEŻENIA ).
Pediatria
Klirens teofiliny jest bardzo niski u noworodków (patrz OSTRZEŻENIA ). Klirens teofiliny osiąga maksymalne wartości w pierwszym roku życia, pozostaje względnie stały do około 9 roku życia, a następnie powoli spada o około 50% do wartości u dorosłych w wieku około 16 lat. Wydalanie przez nerki niezmienionej teofiliny u noworodków wynosi około 50% dawki, w porównaniu z około 10% u dzieci w wieku powyżej trzech miesięcy i u dorosłych. U dzieci i młodzieży należy zwrócić szczególną uwagę na dobór dawki i monitorowanie stężenia teofiliny w surowicy (patrz OSTRZEŻENIA oraz DAWKOWANIE I SPOSÓB PODAWANIA ).
Płeć
Różnice w klirensie teofiliny ze względu na płeć są stosunkowo niewielkie i jest mało prawdopodobne, aby miały znaczenie kliniczne. Znaczące zmniejszenie klirensu teofiliny odnotowano jednak u kobiet w 20. dniu cyklu miesiączkowego oraz w trzecim trymestrze ciąży.
Wyścig
Nie badano różnic farmakokinetycznych w klirensie teofiliny ze względu na rasę.
Niewydolność nerek
Tylko niewielka część, np. około 10%, podanej dawki teofiliny jest wydalana w postaci niezmienionej z moczem dzieci powyżej 3 miesiąca życia i dorosłych. Ponieważ niewielka ilość teofiliny jest wydalana w postaci niezmienionej z moczem, a aktywne metabolity teofiliny (tj. kofeina, 3-metyloksantyna) nie kumulują się do klinicznie istotnych poziomów nawet w obliczu schyłkowej niewydolności nerek, nie ma konieczności dostosowywania dawki w przypadku niewydolności nerek u dorosłych oraz dzieci powyżej 3 miesiąca życia. Natomiast u noworodków około 50% podanej dawki teofiliny jest wydalane w postaci niezmienionej z moczem. U noworodków z zaburzoną czynnością nerek należy zwrócić szczególną uwagę na zmniejszenie dawki i częste monitorowanie stężenia teofiliny w surowicy (patrz OSTRZEŻENIA ).
Niewydolność wątroby
Klirens teofiliny zmniejsza się o 50% lub więcej u pacjentów z niewydolnością wątroby (np. marskością, ostrym zapaleniem wątroby, cholestazą). Należy zwrócić szczególną uwagę na zmniejszenie dawki i częste monitorowanie stężenia teofiliny w surowicy u pacjentów z zaburzeniami czynności wątroby (patrz OSTRZEŻENIA ).
Zastoinowa niewydolność serca (CHF)
Klirens teofiliny zmniejsza się o 50% lub więcej u pacjentów z CHF. Wydaje się, że stopień zmniejszenia klirensu teofiliny u pacjentów z CHF jest bezpośrednio skorelowany z ciężkością choroby serca. Ponieważ klirens teofiliny jest niezależny od przepływu krwi przez wątrobę, wydaje się, że zmniejszenie klirensu jest spowodowane upośledzeniem funkcji hepatocytów, a nie zmniejszoną perfuzją. U pacjentów z CHF należy zwrócić szczególną uwagę na zmniejszenie dawki i częste monitorowanie stężenia teofiliny w surowicy (patrz OSTRZEŻENIA ).
Palacze
Wydaje się, że palenie tytoniu i marihuany zwiększa klirens teofiliny poprzez indukcję szlaków metabolicznych. Wykazano, że klirens teofiliny zwiększa się o około 50% u młodych dorosłych palaczy tytoniu io około 80% u palaczy tytoniu w podeszłym wieku w porównaniu z osobami niepalącymi. Wykazano również, że bierna ekspozycja na dym zwiększa klirens teofiliny nawet o 50%. Abstynencja od palenia tytoniu przez tydzień powoduje zmniejszenie klirensu teofiliny o około 40%. Należy zwrócić szczególną uwagę na zmniejszenie dawki i częste monitorowanie stężenia teofiliny w surowicy u pacjentów, którzy rzucili palenie (patrz OSTRZEŻENIA ). Wykazano, że stosowanie gumy nikotynowej nie ma wpływu na klirens teofiliny.
Gorączka
Gorączka, niezależnie od przyczyny, może zmniejszyć klirens teofiliny. Wielkość i czas trwania gorączki wydają się być bezpośrednio skorelowane ze stopniem zmniejszenia klirensu teofiliny. Brakuje dokładnych danych, ale prawdopodobnie do uzyskania klinicznie istotnego wzrostu stężenia teofiliny w surowicy wymagana jest temperatura 39°C (102°F) przez co najmniej 24 godziny. Dzieci z szybkim tempem klirensu teofiliny (tj. te, które wymagają dawki znacznie większej niż średnia [np. > 22 mg/kg/dobę], aby osiągnąć szczytowe stężenie terapeutyczne teofiliny w surowicy, gdy są niegorączkowe) mogą być bardziej narażone na zatrucie. skutki zmniejszonego klirensu podczas utrzymującej się gorączki. Należy zwrócić szczególną uwagę na zmniejszenie dawki i częste monitorowanie stężenia teofiliny w surowicy u pacjentów z utrzymującą się gorączką (patrz OSTRZEŻENIA ).
Różnorodny
Inne czynniki związane ze zmniejszonym klirensem teofiliny obejmują trzeci trymestr ciąży, posocznicę z niewydolnością wielonarządową i niedoczynność tarczycy. Należy zwrócić szczególną uwagę na zmniejszenie dawki i częste monitorowanie stężenia teofiliny w surowicy u pacjentów z którymkolwiek z tych stanów (patrz OSTRZEŻENIA ). Inne czynniki związane ze zwiększonym klirensem teofiliny obejmują nadczynność tarczycy i mukowiscydozę.
Studia kliniczne
U pacjentów z astmą przewlekłą, w tym u pacjentów z ciężką astmą wymagającą kortykosteroidów wziewnych lub kortykosteroidów doustnych podawanych co drugi dzień, wiele badań klinicznych wykazało, że teofilina zmniejsza częstość i nasilenie objawów, w tym zaostrzeń nocnych, oraz zmniejsza stosowanie wziewne „w razie potrzeby”. agoniści beta-2. Wykazano również, że teofilina zmniejsza potrzebę codziennych krótkich kursów doustnego prednizonu w celu złagodzenia zaostrzeń niedrożności dróg oddechowych, które nie reagują na leki rozszerzające oskrzela u astmatyków.
pacjentów z przewlekłą obturacyjną chorobą płuc (POChP) badania kliniczne wykazały, że teofilina zmniejsza duszność, uwięzienie powietrza, pracę oddechową oraz poprawia kurczliwość mięśni przeponowych przy niewielkiej lub żadnej poprawie wyników pomiarów czynności płuc.
INFORMACJA O PACJENCIE
Pacjenta (lub rodzica/opiekuna) należy poinstruować, aby zwracał się o pomoc lekarską w przypadku wystąpienia nudności, wymiotów, uporczywego bólu głowy, bezsenności lub szybkiego bicia serca podczas leczenia teofiliną, nawet jeśli podejrzewa się inną przyczynę. Należy poinstruować pacjenta, aby skontaktował się ze swoim lekarzem, jeśli rozwinie się u niego nowa choroba, zwłaszcza jeśli towarzyszy mu utrzymująca się gorączka, jeśli u niego nasili się choroba przewlekła, jeśli zacznie lub przestanie palić papierosy lub marihuanę, lub jeśli inny pracownik służby zdrowia doda nowy lek lub odstawia wcześniej przepisany lek. Należy poinformować pacjentów, że teofilina wchodzi w interakcje z wieloma różnymi lekami (patrz Tabela II). Suplement diety ziele dziurawca zwyczajnego (Hypericum perforatum) nie powinien być przyjmowany jednocześnie z teofiliną, ponieważ może to skutkować obniżeniem poziomu teofiliny. Jeśli pacjenci już przyjmują jednocześnie ziele dziurawca i teofilinę, powinni skonsultować się z lekarzem przed odstawieniem dziurawca, ponieważ ich stężenie teofiliny może wzrosnąć, powodując toksyczność. Pacjentów należy poinstruować, aby informowali wszystkich pracowników służby zdrowia zajmujących się ich opieką o przyjmowaniu teofiliny, zwłaszcza gdy lek jest dodawany lub usuwany z leczenia. Pacjentów należy pouczyć, aby nie zmieniali dawki, czasu podawania ani częstości podawania bez uprzedniej konsultacji z lekarzem. W przypadku pominięcia dawki należy poinstruować pacjenta, aby przyjął następną dawkę o zwykłej porze i nie próbował uzupełnić pominiętej dawki.
Uniphyl (tabletka bezwodna teofiliny) ® Tabletki można przyjmować raz dziennie, rano lub wieczorem. Zaleca się przyjmowanie Uniphyl (tabletki teofiliny bezwodnej) podczas posiłków. Pacjentów należy pouczyć, że jeśli zdecydują się na przyjmowanie leku Uniphyl (tabletki bezwodnej teofiliny) z jedzeniem, należy go przyjmować z jedzeniem, a jeśli przyjmują go na czczo, rutynowo należy go przyjmować na czczo. Ważne jest, aby produkt każdorazowo dawkowany był konsekwentnie podawany z jedzeniem lub bez jedzenia.
Tabletek Uniphyl (tabletki bezwodnej teofiliny) nie należy żuć ani kruszyć, ponieważ może to prowadzić do szybkiego uwalniania teofiliny z potencjalnym działaniem toksycznym. Tabletkę z kreską dzielącą można podzielić. Pacjenci otrzymujący tabletki Uniphyl (tabletki teofiliny bezwodnej) mogą przedostać się nienaruszoną tabletkę matrycową do stolca lub przez kolostomię. Te tabletki matrycowe zwykle zawierają niewiele lub nie zawierają resztkowej teofiliny.
