Provera 5mg, 10mg Medroxyprogesterone Zastosowanie, skutki uboczne i dawkowanie. Cena w aptece internetowej. Leki generyczne bez recepty.
Co to jest Provera i jak się go stosuje?
Provera 10mg to lek na receptę stosowany w leczeniu objawów obfitego krwawienia miesiączkowego, braku lub nieregularnego krwawienia miesiączkowego oraz jako antykoncepcja. Provera 10mg może być stosowany samodzielnie lub z innymi lekami.
Provera 5mg należy do klasy leków zwanych przeciwnowotworowymi, hormonami, progestynami.
Nie wiadomo, czy Provera jest bezpieczna i skuteczna u dzieci.
Jakie są możliwe skutki uboczne Provera 10mg?
Provera 5mg może powodować poważne skutki uboczne, w tym:
- krwawienie z pochwy (jeśli przeszła już menopauzę),
- zawroty,
- guzek piersi,
- depresja,
- problemy ze snem (bezsenność),
- zawroty głowy,
- zmiany nastroju,
- ból głowy,
- gorączka,
- zażółcenie skóry lub oczu (żółtaczka),
- obrzęk dłoni, kostek lub stóp,
- ból lub ucisk w klatce piersiowej,
- ból rozprzestrzeniający się na szczękę lub ramię,
- mdłości,
- wyzysk,
- nagłe drętwienie lub osłabienie,
- nagły silny ból głowy,
- bełkotliwa wymowa,
- Problemy ze wzrokiem,
- problemy z równowagą,
- nagły kaszel,
- świszczący oddech,
- szybkie oddychanie,
- kaszel krwią i
- ból w nodze (lub obu) z obrzękiem, ciepłem i zaczerwienieniem
Natychmiast uzyskaj pomoc medyczną, jeśli wystąpi którykolwiek z wymienionych powyżej objawów.
Najczęstsze skutki uboczne Provera 10mg to:
- plamienie lub przełomowe krwawienie,
- zmiany w Twoich okresach menstruacyjnych,
- swędzenie lub upławy pochwy,
- tkliwość piersi lub wydzielina,
- ból głowy,
- zawroty głowy,
- uczucie zdenerwowania lub depresji,
- zasinienie lub obrzęk żył,
- wzdęcia,
- zatrzymanie płynów,
- zmiany nastroju,
- problemy ze snem (bezsenność),
- swędzący,
- wysypka,
- trądzik,
- wzrost włosów,
- wypadanie włosów na głowie,
- dyskomfort w żołądku,
- wzdęcia,
- mdłości,
- przyrost masy ciała i
- zmiany widzenia lub trudności w noszeniu soczewek kontaktowych
OSTRZEŻENIE
ZABURZENIA SERCOWO-NACZYNIOWE, RAK PIERSI I PRAWDOPODOBNA DEMENCJA W TERAPII ESTROGEN PLUS PROGESTYN
Zaburzenia sercowo-naczyniowe i prawdopodobna demencja
Terapia estrogenem i progestagenem nie powinna być stosowana w zapobieganiu chorobom sercowo-naczyniowym lub otępieniu. (Widzieć Studia kliniczne oraz OSTRZEŻENIA , Zaburzenia sercowo-naczyniowe i prawdopodobna demencja .)
Podbadanie estrogenu i progestagenu Women's Health Initiative (WHI) wykazało zwiększone ryzyko zakrzepicy żył głębokich (DVT), zatorowości płucnej (PE), udaru mózgu i zawału mięśnia sercowego (MI) u kobiet po menopauzie (od 50 do 79 lat). ) podczas 5,6 roku leczenia doustnymi skoniugowanymi estrogenami (CE) [0,625 mg] w połączeniu z octanem medroksyprogesteronu (MPA) [2,5 mg] w porównaniu z placebo. (Widzieć Studia kliniczne oraz OSTRZEŻENIA , Zaburzenia sercowo-naczyniowe .)
Badanie WHI Memory Study (WHIMS) badanie pomocnicze estrogenu i progestagenu wykazało zwiększone ryzyko rozwoju prawdopodobnego otępienia u kobiet po menopauzie w wieku 65 lat lub starszych podczas 4 do placebo. Nie wiadomo, czy odkrycie to dotyczy młodszych kobiet po menopauzie. (Widzieć Studia kliniczne oraz OSTRZEŻENIA , Prawdopodobna demencja oraz ŚRODKI OSTROŻNOŚCI , Zastosowanie geriatryczne .)
Rak piersi
Podbadanie WHI estrogen plus progestagen wykazało zwiększone ryzyko inwazyjnego raka piersi. (Widzieć Studia kliniczne oraz OSTRZEŻENIA , Nowotwór złośliwy , Rak piersi .)
Wobec braku porównywalnych danych należy przyjąć, że ryzyko to jest podobne dla innych dawek CE i MPA oraz innych kombinacji i postaci dawkowania estrogenów i progestyn.
Progestyny z estrogenami należy przepisywać w najniższych skutecznych dawkach i przez najkrótszy czas, zgodnie z celami leczenia i ryzykiem dla danej kobiety.
OPIS
Tabletki PROVERA® zawierają octan medroksyprogesteronu, który jest pochodną progesteronu. Jest to bezwonny, krystaliczny proszek o barwie od białej do prawie białej, stabilny w powietrzu, o temperaturze topnienia od 200 do 210°C. Jest dobrze rozpuszczalny w chloroformie, rozpuszczalny w acetonie i dioksanie, słabo rozpuszczalny w alkoholu i metanolu, słabo rozpuszczalny w eterze i nierozpuszczalny w wodzie.
Chemiczna nazwa octanu medroksyprogesteronu to pregn-4-eno-3,20-dion, 17-(acetyloksy)-6-metylo-, (6α)-. Wzór strukturalny to:
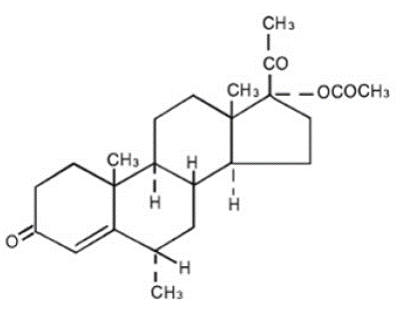
Każda tabletka PROVERA 5 mg do podawania doustnego zawiera 2,5 mg, 5 mg lub 10 mg octanu medroksyprogesteronu oraz następujące składniki nieaktywne: stearynian wapnia, skrobia kukurydziana, laktoza, olej mineralny, kwas sorbinowy, sacharoza i talk. Tabletka 2,5 mg zawiera FD&C Yellow nr 6.
WSKAZANIA
Tabletki PROVERA 5 mg są wskazane w leczeniu wtórnego braku miesiączki i nieprawidłowych krwawień macicznych spowodowanych zaburzeniami równowagi hormonalnej przy braku patologii organicznych, takich jak mięśniaki macicy lub rak macicy. Są one również wskazane do stosowania w zapobieganiu przerostowi endometrium u kobiet po menopauzie bez histerektomii, które codziennie otrzymują doustne skoniugowane estrogeny 0,625 mg tabletki.
DAWKOWANIE I SPOSÓB PODAWANIA
Wtórny brak miesiączki
Tabletki PROVERA 10 mg można podawać w dawkach 5 lub 10 mg dziennie przez 5 do 10 dni. Dawka indukująca optymalną przemianę wydzielniczą endometrium, które zostało odpowiednio zagruntowane endogennym lub egzogennym estrogenem, wynosi 10 mg preparatu PROVERA 10 mg dziennie przez 10 dni. W przypadku wtórnego braku miesiączki leczenie można rozpocząć w dowolnym momencie. Krwawienie z odstawienia progestyny występuje zwykle w ciągu trzech do siedmiu dni po odstawieniu preparatu PROVERA 10 mg.
Nieprawidłowe krwawienie z macicy z powodu braku równowagi hormonalnej przy braku patologii organicznej
Począwszy od obliczonego 16 lub 21 dnia cyklu miesiączkowego, można podawać 5 lub 10 mg preparatu PROVERA 10 mg dziennie przez 5 do 10 dni. W celu uzyskania optymalnej przemiany wydzielniczej endometrium, które zostało odpowiednio zagruntowane endogennym lub egzogennym estrogenem, sugeruje się 10 mg preparatu PROVERA 10 mg dziennie przez 10 dni, począwszy od 16. dnia cyklu. Krwawienie z odstawienia progestyny występuje zwykle w ciągu trzech do siedmiu dni po zaprzestaniu leczenia preparatem PROVERA. Pacjentki, u których w przeszłości występowały nawracające epizody nieprawidłowego krwawienia z macicy, mogą odnieść korzyści z planowanych cykli menstruacyjnych z preparatem PROVERA.
Zmniejszenie hiperplazji endometrium u kobiet po menopauzie otrzymujących codziennie 0,625 mg skoniugowanych estrogenów
Kiedy estrogen jest przepisywany kobiecie po menopauzie z macicą, należy również rozpocząć progestageny, aby zmniejszyć ryzyko raka endometrium. Kobieta bez macicy nie potrzebuje progestyny. Stosowanie estrogenu, samego lub w skojarzeniu z progestagenem, powinno odbywać się przy najniższej skutecznej dawce i przez jak najkrótszy czas, zgodne z celami leczenia i ryzykiem dla danej kobiety. Pacjenci powinni być okresowo poddawani ponownej ocenie, jeśli jest to właściwe klinicznie (na przykład co 3 do 6 miesięcy), aby ustalić, czy leczenie jest nadal konieczne (patrz OSTRZEŻENIA ). W przypadku kobiet, które mają macicę, należy podjąć odpowiednie działania diagnostyczne, takie jak pobieranie próbek endometrium, jeśli jest to wskazane, aby wykluczyć nowotwór złośliwy w przypadkach niezdiagnozowanych, uporczywych lub nawracających nieprawidłowych krwawień z pochwy.
Tabletki PROVERA mogą być podawane w dawkach 5 lub 10 mg dziennie przez 12 do 14 kolejnych dni w miesiącu u kobiet po menopauzie otrzymujących codziennie 0,625 mg skoniugowanych estrogenów, począwszy od 1. dnia cyklu lub 16. dnia cyklu.
Pacjentów należy rozpocząć od najmniejszej dawki.
Nie ustalono najmniejszej skutecznej dawki preparatu PROVERA.
JAK DOSTARCZONE
Tabletki PROVERA 10 mg są dostępne w następujących mocach i wielkościach opakowań:
2,5 mg (punktowany, okrągły, pomarańczowy)
Butelki 30 NDC 0009-0064-06 Butelki 100 NDC 0009-0064-04
5 mg (nacinany, sześciokątny, biały)
Butelki 100 NDC 0009-0286-03
10 mg (karbowana, okrągła, biała)
Butelki 100 NDC 0009-0050-02 Butelki 500 NDC 0009-0050-11
Przechowywać w kontrolowanej temperaturze pokojowej 20° do 25°C (68° do 77°F) [patrz USP ].
"Trzymać poza zasięgiem dzieci"
Dystrybutor: Pharmacia & Upjohn Company, oddział firmy Pfizer Inc., NY, NY 10017. Aktualizacja: sierpień 2015
SKUTKI UBOCZNE
Widzieć OSTRZEŻENIA W PUDEŁKU , OSTRZEŻENIA , oraz ŚRODKI OSTROŻNOŚCI .
Ponieważ badania kliniczne prowadzone są w bardzo zróżnicowanych warunkach, częstość występowania działań niepożądanych obserwowanych w badaniach klinicznych leku nie może być bezpośrednio porównywana z częstością w badaniach klinicznych innego leku i może nie odzwierciedlać częstości obserwowanych w praktyce.
U kobiet przyjmujących lek PROVERA 10 mg tabletki bez jednoczesnego leczenia estrogenami zgłaszano następujące działania niepożądane:
Układ moczowo-płciowy
Nieprawidłowe krwawienie z macicy (nieregularne, wzrost, spadek), zmiana krwawienia miesiączkowego, krwawienie przełomowe, plamienie, brak miesiączki, zmiany w erozji szyjki macicy i wydzielinie szyjki macicy.
Piersi
Zgłaszano tkliwość piersi, mastodynię lub mlekotok.
Układ sercowo-naczyniowy
Zgłaszano zaburzenia zakrzepowo-zatorowe, w tym zakrzepowe zapalenie żył i zatorowość płucną.
Przewód pokarmowy
Nudności, żółtaczka cholestatyczna.
Skóra
Wystąpiły reakcje nadwrażliwości obejmujące pokrzywkę, świąd, obrzęk i uogólnioną wysypkę. Trądzik, Wystąpiły reakcje nadwrażliwości obejmujące pokrzywkę, świąd, obrzęk i uogólnioną wysypkę. Zgłaszano trądzik, łysienie i hirsutyzm.
Oczy
Zmiany nerwowo-gałkowe, na przykład zakrzepica siatkówki i zapalenie nerwu wzrokowego.
Ośrodkowy układ nerwowy
Depresja psychiczna, bezsenność, senność, zawroty głowy, ból głowy, nerwowość.
Różnorodny
Reakcje nadwrażliwości (na przykład reakcje anafilaktyczne i anafilaktoidalne, obrzęk naczynioruchowy), wysypka (alergiczna) ze świądem lub bez, zmiana masy ciała (wzrost lub spadek), gorączka, obrzęk/zatrzymanie płynów, zmęczenie, zmniejszona tolerancja glukozy.
Podczas terapii estrogenem i progestagenem zgłaszano następujące działania niepożądane.
Układ moczowo-płciowy
Nieprawidłowe krwawienie/plamienie z macicy lub przepływ; krwawienie przełomowe; plamienie; bolesne miesiączkowanie/ból miednicy; wzrost wielkości mięśniaków gładkokomórkowych macicy; zapalenie pochwy, w tym kandydoza pochwy; zmiana ilości wydzieliny z szyjki macicy; zmiany w ektropii szyjnej; rak jajnika; przerost endometrium; rak endometrium.
Piersi
Tkliwość, powiększenie, ból, wydzielina z sutków, mlekotok; zmiany włóknisto-torbielowate piersi; rak piersi.
Układ sercowo-naczyniowy
Zakrzepica żył głębokich i powierzchownych; zatorowość płucna; zakrzepowe zapalenie żył; zawał mięśnia sercowego; uderzenie; wzrost ciśnienia krwi.
Przewód pokarmowy
Nudności wymioty; skurcze brzucha, wzdęcia; żółtaczka cholestatyczna; zwiększona częstość występowania choroby pęcherzyka żółciowego; zapalenie trzustki; powiększenie naczyniaków wątrobowych.
Skóra
Ostuda lub melasma, które mogą utrzymywać się po odstawieniu leku; rumień wielopostaciowy; rumień guzowaty; erupcja krwotoczna; wypadanie włosów na głowie; hirsutyzm; świąd, wysypka.
Oczy
Zakrzepica naczyń siatkówki, nietolerancja soczewek kontaktowych.
Ośrodkowy układ nerwowy
Ból głowy; migrena; zawroty głowy; depresja; pląsawica; nerwowość; zaburzenia nastroju; drażliwość; zaostrzenie padaczki, otępienie.
Różnorodny
Zwiększenie lub zmniejszenie masy ciała; zmniejszona tolerancja węglowodanów; nasilenie porfirii; obrzęk; bóle stawów; kurcze nóg; zmiany w libido; pokrzywka, obrzęk naczynioruchowy, reakcje anafilaktoidalne/anafilaktyczne; hipokalcemia; zaostrzenie astmy; zwiększone triglicerydy.
INTERAKCJE Z LEKAMI
Interakcje lekowo-laboratoryjne
Następujące wyniki laboratoryjne mogą zostać zmienione przez zastosowanie terapii estrogenem i progestagenem:
OSTRZEŻENIA
Zawarte jako część ŚRODKI OSTROŻNOŚCI Sekcja.
Widzieć OSTRZEŻENIA W PUDEŁKU .
Zaburzenia sercowo-naczyniowe
Podczas terapii estrogenem i progestagenami donoszono o zwiększonym ryzyku PE, ZŻG, udaru mózgu i MI. W przypadku wystąpienia lub podejrzenia któregokolwiek z tych zdarzeń należy natychmiast przerwać terapię estrogenem i progestagenem.
Czynniki ryzyka choroby naczyń tętniczych (na przykład nadciśnienie, cukrzyca, palenie tytoniu, hipercholesterolemia i otyłość) i/lub żylna choroba zakrzepowo-zatorowa (na przykład osobista lub rodzinna historia żylnej choroby zakrzepowo-zatorowej, otyłości i tocznia rumieniowatego układowego) powinny być odpowiednio zarządzane.
Uderzenie
podgrupie WHI estrogen plus progestagen stwierdzono statystycznie istotne zwiększenie ryzyka udaru u kobiet w wieku 50-79 lat otrzymujących CE (0,625 mg) plus MPA (2,5 mg) w porównaniu z kobietami w tej samej grupie wiekowej otrzymującymi placebo (33 w porównaniu do 25 na 10 000 kobietolat). (Widzieć Studia kliniczne .) Wzrost ryzyka został wykazany po pierwszym roku i utrzymywał się. W przypadku wystąpienia lub podejrzenia udaru należy natychmiast przerwać terapię estrogenem i progestagenem.
Choroba wieńcowa
W podgrupie WHI estrogen plus progestagen stwierdzono statystycznie nieistotne zwiększenie ryzyka incydentów CHD u kobiet otrzymujących codziennie CE (0,625 mg) plus MPA (2,5 mg) w porównaniu z kobietami otrzymującymi placebo (41 w porównaniu do 34 na 10 000 kobieto-lat). ). Wzrost względnego ryzyka wykazano w 1. roku, a tendencję do zmniejszania względnego ryzyka odnotowano w 2. do 5. roku życia.
kobiet po menopauzie z udokumentowaną chorobą serca (n = 2763, średnia wieku 66,7 lat), w kontrolowanym badaniu klinicznym dotyczącym wtórnej prewencji chorób sercowo-naczyniowych (Heart and Estrogen/Progestin Replacement Study [HERS]), leczenie za pomocą CE (0,625 mg na dobę) ) plus MPA (2,5 mg) nie wykazały korzyści sercowo-naczyniowych. W okresie obserwacji trwającym średnio 4,1 roku leczenie CE plus MPA nie zmniejszyło ogólnej częstości występowania incydentów CHD u kobiet po menopauzie z rozpoznaną chorobą wieńcową. W grupie leczonej CE plus MPA wystąpiło więcej zdarzeń CHD niż w grupie placebo w 1. roku, ale nie w kolejnych latach. Dwa tysiące trzysta dwadzieścia jeden (2 321) kobiet biorących udział w pierwotnym badaniu HERS zgodziło się na udział w otwartym rozszerzeniu programu HERS, HERS II. Średni okres obserwacji w HERS II wyniósł dodatkowe 2,7 roku, co daje łącznie 6,8 roku. Częstość występowania incydentów CHD była porównywalna wśród kobiet w grupie CE plus MPA i grupie placebo w HERS, HERS II i ogólnie.
Żylna choroba zakrzepowo-zatorowa
podgrupie WHI estrogen plus progestagen statystycznie istotny 2-krotnie większy odsetek ŻChZZ (ZŻG i ZP) odnotowano u kobiet otrzymujących codziennie CE (0,625 mg) plus MPA (2,5 mg) w porównaniu do kobiet otrzymujących placebo (35 w porównaniu z 17 na 10 000 kobiet-lat). Wykazano również statystycznie istotny wzrost ryzyka zarówno ZŻG (26 w porównaniu z 13 na 10 000 kobietolat), jak i ZP (18 w porównaniu z 8 na 10 000 kobietolat). Wzrost ryzyka ŻChZZ wykazano w pierwszym roku i utrzymywał się. (Widzieć Studia kliniczne .) W przypadku wystąpienia lub podejrzenia ŻChZZ, należy natychmiast przerwać terapię estrogenem i progestagenem.
Jeśli to możliwe, estrogeny i progestyny należy odstawić co najmniej 4 do 6 tygodni przed zabiegiem chirurgicznym o podwyższonym ryzyku wystąpienia choroby zakrzepowo-zatorowej lub w okresach przedłużonego unieruchomienia.
Nowotwory złośliwe
Rak piersi
Najważniejszym randomizowanym badaniem klinicznym dostarczającym informacji na temat raka piersi u kobiet stosujących estrogen i progestagen jest podbadanie WHI dziennego CE (0,625 mg) plus MPA (2,5 mg). Po średnim okresie obserwacji wynoszącym 5,6 lat, podbadanie estrogenu i progestagenu wykazało zwiększone ryzyko inwazyjnego raka piersi u kobiet, które codziennie przyjmowały CE plus MPA.
tym badaniu cząstkowym 26% kobiet zgłosiło wcześniejsze stosowanie samego estrogenu lub terapii estrogenem z progestagenem. Względne ryzyko inwazyjnego raka piersi wyniosło 1,24, a bezwzględne ryzyko wyniosło 41 w porównaniu z 33 przypadkami na 10 000 kobietolat dla CE plus MPA w porównaniu z placebo. Wśród kobiet, które zgłosiły wcześniejsze stosowanie terapii hormonalnej, względne ryzyko inwazyjnego raka piersi wyniosło 1,86, a bezwzględne ryzyko wyniosło 46 w porównaniu z 25 przypadkami na 10 000 kobietolat dla CE plus MPA w porównaniu z placebo. Wśród kobiet, które nie stosowały wcześniej terapii hormonalnej, względne ryzyko inwazyjnego raka piersi wyniosło 1,09, a bezwzględne ryzyko wyniosło 40 w porównaniu z 36 przypadkami na 10 000 kobietolat dla CE plus MPA w porównaniu z placebo. W tym samym badaniu cząstkowym inwazyjne raki piersi były większe, częściej miały przerzuty do węzłów chłonnych i zostały zdiagnozowane w bardziej zaawansowanym stadium w grupie CE (0,625 mg) plus MPA (2,5 mg) w porównaniu z grupą placebo. Choroba przerzutowa występowała rzadko, bez widocznej różnicy między obiema grupami. Inne czynniki prognostyczne, takie jak podtyp histologiczny, stopień zaawansowania i status receptora hormonalnego nie różniły się między grupami. (Widzieć Studia kliniczne .)
Zgodnie z badaniem klinicznym WHI, badania obserwacyjne wykazały również zwiększone ryzyko raka piersi w przypadku terapii estrogenowo-progestagenowej oraz mniejsze ryzyko w przypadku terapii samymi estrogenami po kilku latach stosowania. Ryzyko zwiększało się wraz z czasem stosowania i wydawało się, że powróciło do wartości wyjściowych w ciągu około 5 lat po zaprzestaniu leczenia (tylko badania obserwacyjne zawierają istotne dane dotyczące ryzyka po zaprzestaniu leczenia). Badania obserwacyjne sugerują również, że ryzyko raka piersi było większe i stało się widoczne wcześniej w przypadku terapii estrogenem i progestagenem w porównaniu z terapią samymi estrogenami. Jednak badania te nie wykazały znaczących różnic w ryzyku raka piersi wśród różnych kombinacji estrogenu i progestyny lub dróg podawania.
Doniesiono, że stosowanie estrogenu i progestyny powoduje zwiększenie liczby nieprawidłowych mammografii wymagających dalszej oceny. Wszystkie kobiety powinny co roku przechodzić badania piersi przez lekarza i co miesiąc przeprowadzać samobadanie piersi. Ponadto badania mammograficzne należy zaplanować na podstawie wieku pacjentki, czynników ryzyka i wcześniejszych wyników mammografii.
Rak endometrium
Donoszono o zwiększonym ryzyku zachorowania na raka endometrium w przypadku stosowania nieprzeciwstawnej terapii estrogenowej u kobiet z macicą. Zgłaszane ryzyko raka endometrium wśród niestosujących estrogenów jest około 2 do 12 razy większe niż u niestosujących i wydaje się być zależne od czasu trwania leczenia i dawki estrogenu. Większość badań nie wykazuje znaczącego wzrostu ryzyka związanego ze stosowaniem estrogenów przez okres krótszy niż 1 rok. Największe ryzyko wydaje się być związane z długotrwałym stosowaniem, ze zwiększonym ryzykiem od 15 do 24 razy przez 5 do 10 lat lub dłużej. Wykazano, że ryzyko to utrzymuje się przez co najmniej 8 do 15 lat po przerwaniu terapii estrogenowej.
Ważny jest nadzór kliniczny wszystkich kobiet stosujących terapię estrogenem i progestagenem. Należy podjąć odpowiednie środki diagnostyczne, w tym, jeśli jest to wskazane, pobranie próbki endometrium, aby wykluczyć nowotwór złośliwy we wszystkich przypadkach niezdiagnozowanych, utrzymujących się lub nawracających nieprawidłowych krwawień z narządów płciowych. Nie ma dowodów na to, że stosowanie naturalnych estrogenów skutkuje innym profilem ryzyka endometrium niż syntetyczne estrogeny o równoważnej dawce estrogenu. Wykazano, że dodanie progestyny do terapii estrogenowej zmniejsza ryzyko przerostu endometrium, który może być prekursorem raka endometrium.
Rak jajnika
Podbadanie WHI estrogen plus progestagen wykazało statystycznie nieistotne zwiększenie ryzyka raka jajnika. Po średnim okresie obserwacji wynoszącym 5,6 roku względne ryzyko raka jajnika w CE plus MPA w porównaniu z placebo wyniosło 1,58 (95% CI, 0,77-3,24). Bezwzględne ryzyko CE plus MPA wyniosło 4 w porównaniu z 3 przypadkami na 10 000 kobietolat. W niektórych badaniach epidemiologicznych stosowanie estrogenu plus progestyny i produktów zawierających tylko estrogeny, w szczególności przez 5 lub więcej lat, wiązało się ze zwiększonym ryzykiem raka jajnika. Jednak czas trwania ekspozycji związany ze zwiększonym ryzykiem nie jest spójny we wszystkich badaniach epidemiologicznych, a niektóre nie zgłaszają żadnego związku.
Prawdopodobna demencja
dodatkowym badaniu WHI dotyczącym estrogenu i progestagenu WHIMS, populację 4532 kobiet po menopauzie w wieku od 65 do 79 lat przydzielono losowo do grupy otrzymującej codziennie CE (0,625 mg) plus MPA (2,5 mg) lub placebo. Po średnim okresie obserwacji wynoszącym 4 lata u 40 kobiet w grupie CE plus MPA i 21 kobiet w grupie placebo zdiagnozowano prawdopodobną demencję. Względne ryzyko prawdopodobnego otępienia po CE plus MPA w porównaniu z placebo wyniosło 2,05 (95% CI, 1,21–3,48). Bezwzględne ryzyko prawdopodobnego otępienia po CE plus MPA w porównaniu z placebo wyniosło 45 w porównaniu z 22 przypadkami na 10 000 kobieto-lat. Nie wiadomo, czy wyniki te dotyczą młodszych kobiet po menopauzie. (Widzieć Studia kliniczne oraz ŚRODKI OSTROŻNOŚCI , Zastosowanie geriatryczne .)
Zaburzenia widzenia
Przerwać terapię estrogenem i progestagenem do czasu badania, jeśli wystąpi nagła częściowa lub całkowita utrata wzroku lub nagły początek wytrzeszczu, podwójne widzenie lub migrena. Jeśli badanie wykaże obrzęk tarczy nerwu wzrokowego lub zmiany naczyniowe siatkówki, należy na stałe przerwać terapię estrogenem i progestagenem.
ŚRODKI OSTROŻNOŚCI
Ogólny
Dodanie progestyny, gdy kobieta nie przeszła histerektomii
Badania nad dodawaniem progestyny przez 10 lub więcej dni cyklu podawania estrogenu lub codziennie z estrogenem w reżimie ciągłym wykazały obniżoną częstość występowania przerostu endometrium niż byłaby wywołana przez leczenie samym estrogenem. Rozrost endometrium może być prekursorem raka endometrium.
Istnieją jednak możliwe zagrożenia, które mogą być związane ze stosowaniem progestyn z estrogenami w porównaniu ze schematami zawierającymi same estrogeny. Należą do nich zwiększone ryzyko raka piersi.
Nieoczekiwane nieprawidłowe krwawienie z pochwy
W przypadku nieoczekiwanego nieprawidłowego krwawienia z pochwy wskazane są odpowiednie środki diagnostyczne.
Podwyższone ciśnienie krwi
Ciśnienie krwi należy monitorować w regularnych odstępach czasu, stosując terapię estrogenową i progestagenową.
Hipertriglicerydemia
kobiet z wcześniej istniejącą hipertriglicerydemią terapia estrogenem i progestagenem może wiązać się ze zwiększeniem stężenia triglicerydów w osoczu, co prowadzi do zapalenia trzustki. Rozważyć przerwanie leczenia, jeśli wystąpi zapalenie trzustki.
Niewydolność wątroby i/lub przeszłość żółtaczki cholestatycznej
Estrogeny plus progestyny mogą być słabo metabolizowane u kobiet z zaburzeniami czynności wątroby. W przypadku kobiet, u których w wywiadzie wystąpiła żółtaczka cholestatyczna związana ze stosowaniem estrogenów w przeszłości lub ciążą, należy zachować ostrożność, a w przypadku nawrotu należy odstawić leki.
Zatrzymanie płynów
Progestyny mogą powodować pewne zatrzymanie płynów. Kobiety cierpiące na schorzenia, na które może mieć wpływ ten czynnik, takie jak niewydolność serca lub nerek, wymagają uważnej obserwacji podczas przepisywania estrogenu i progestyny.
Hipokalcemia
Terapię estrogenem i progestagenem należy stosować ostrożnie u kobiet z niedoczynnością przytarczyc, ponieważ może wystąpić hipokalcemia indukowana przez estrogeny.
Zaostrzenie innych warunków
Terapia estrogenem i progestagenem może powodować zaostrzenie astmy, cukrzycy, padaczki, migreny, porfirii, tocznia rumieniowatego układowego i naczyniaków wątroby i należy ją stosować ostrożnie u kobiet z tymi schorzeniami.
Informacja o pacjencie
Lekarze powinni omówić INFORMACJA O PACJENCIE ulotkę z kobietami, którym przepisują PROVERA.
dzieci, których matki są narażone na działanie progestagenów w pierwszym trymestrze ciąży, może wystąpić zwiększone ryzyko drobnych wad wrodzonych. Możliwym ryzykiem dla dziecka płci męskiej jest spodziectwo, stan, w którym otwór prącia znajduje się na spodzie, a nie na czubku prącia. Ten stan występuje naturalnie w około 5 do 8 na 1000 urodzeń mężczyzn. Ryzyko może być zwiększone w przypadku ekspozycji na PROVERA. U niemowląt płci żeńskiej może wystąpić powiększenie łechtaczki i zespolenie warg sromowych. Nie ustalono jednak wyraźnego związku między spodziectwem, powiększeniem łechtaczki i zespoleniem warg z zastosowaniem preparatu PROVERA.
Poinformuj pacjentkę, jak ważne jest zgłaszanie narażenia na PROVERA 5 mg we wczesnej ciąży.
rakotwórczość, mutageneza, upośledzenie płodności
Rakotwórczość
Wykazano, że długotrwałe domięśniowe podawanie octanu medroksyprogesteronu powoduje guzy sutka u psów rasy beagle. Nie było dowodów na działanie rakotwórcze związane z doustnym podawaniem octanu medroksyprogesteronu szczurom i myszom.
Długotrwałe, ciągłe podawanie estrogenu i progestagenu wykazało zwiększone ryzyko raka piersi i raka jajnika. (Widzieć OSTRZEŻENIA oraz ŚRODKI OSTROŻNOŚCI .)
Genotoksyczność
Octan medroksyprogesteronu nie wykazywał działania mutagennego w szeregu testów toksyczności genetycznej in vitro lub in vivo.
Płodność
Octan medroksyprogesteronu w dużych dawkach jest lekiem przeciwpłodności i można się spodziewać, że wysokie dawki będą zaburzać płodność do czasu zakończenia leczenia.
Ciąża
Kategoria ciąży X
PROVERA nie powinna być stosowana w okresie ciąży. (Widzieć PRZECIWWSKAZANIA .)
U dzieci, których matki były narażone na lek PROVERA 10 mg w pierwszym trymestrze ciąży, może wystąpić zwiększone ryzyko spodziectwa, powiększenia łechtaczki i zrostu warg. Nie ustalono jednak wyraźnego związku między tymi schorzeniami a stosowaniem preparatu PROVERA.
Matki karmiące
PROVERA nie powinna być stosowana w okresie laktacji. Wykrywalne ilości progestyny zostały zidentyfikowane w mleku karmiących matek otrzymujących progestyny.
Zastosowanie pediatryczne
Tabletki PROVERA 10 mg nie są wskazane u dzieci. Nie przeprowadzono badań klinicznych w populacji pediatrycznej.
Zastosowanie geriatryczne
Nie było wystarczającej liczby kobiet geriatrycznych biorących udział w badaniach klinicznych, w których stosowano sam preparat PROVERA, aby ustalić, czy osoby w wieku powyżej 65 lat różnią się od młodszych pacjentów pod względem reakcji na sam preparat PROVERA.
Badania Inicjatywy Zdrowia Kobiet
W podbadaniu estrogenu i progestagenu WHI (codziennie CE [0,625 mg] plus MPA [2,5 mg] w porównaniu z placebo) stwierdzono wyższe względne ryzyko udaru mózgu niezakończonego zgonem i inwazyjnego raka piersi u kobiet w wieku powyżej 65 lat. (Widzieć Studia kliniczne .)
Badanie pamięci w ramach inicjatywy na rzecz zdrowia kobiet
W badaniach pomocniczych WHIMS u kobiet w wieku 65-79 lat po menopauzie stwierdzono zwiększone ryzyko wystąpienia prawdopodobnego otępienia u kobiet otrzymujących sam estrogen lub estrogen z progestagenem w porównaniu z placebo. (Widzieć OSTRZEŻENIA , Prawdopodobna demencja .)
Ponieważ oba badania pomocnicze przeprowadzono na kobietach w wieku od 65 do 79 lat, nie wiadomo, czy wyniki te dotyczą młodszych kobiet po menopauzie. (Widzieć OSTRZEŻENIA , Prawdopodobna demencja .)
PRZEDAWKOWAĆ
Przedawkowanie estrogenów i progestagenów może powodować nudności i wymioty, tkliwość piersi, zawroty głowy, bóle brzucha, senność/zmęczenie i krwawienie z odstawienia. Leczenie przedawkowania polega na odstawieniu CE plus MPA wraz z zapewnieniem odpowiedniej opieki objawowej.
PRZECIWWSKAZANIA
PROVERA 10mg jest przeciwwskazana u kobiet z którymkolwiek z następujących schorzeń:
FARMAKOLOGIA KLINICZNA
Octan medroksyprogesteronu (MPA) podawany doustnie lub pozajelitowo w zalecanych dawkach kobietom z odpowiednią ilością estrogenu endogennego, przekształca proliferację w endometrium wydzielnicze. Odnotowano działanie androgenne i anaboliczne, ale lek najwyraźniej pozbawiony jest znaczącej aktywności estrogenowej. Chociaż MPA podawany pozajelitowo hamuje wytwarzanie gonadotropin, co z kolei zapobiega dojrzewaniu pęcherzyków i owulacji, dostępne dane wskazują, że nie występuje to, gdy zwykle zalecana dawka doustna jest podawana jako pojedyncze dawki dobowe.
Farmakokinetyka
Farmakokinetykę MPA określono u 20 kobiet po menopauzie po jednorazowym podaniu ośmiu tabletek PROVERA 2,5 mg lub jednorazowym podaniu dwóch tabletek PROVERA 10 mg na czczo. W innym badaniu farmakokinetykę MPA w stanie stacjonarnym określono na czczo u 30 kobiet po menopauzie po codziennym podawaniu jednej tabletki PROVERA 10 mg przez 7 dni. W obu badaniach oznaczano ilościowo MPA w surowicy przy użyciu zwalidowanej metody chromatografii gazowej ze spektrometrią mas (GC-MS). Szacunki parametrów farmakokinetycznych MPA po jednorazowym i wielokrotnym podaniu tabletek PROVERA były bardzo zmienne i podsumowano je w Tabeli 1.
Wchłanianie
Nie przeprowadzono żadnych szczegółowych badań dotyczących bezwzględnej biodostępności MPA u ludzi. MPA jest szybko wchłaniany z przewodu pokarmowego, a maksymalne stężenie MPA uzyskuje się po 2 do 4 godzinach po podaniu doustnym.
Podawanie PROVERA z pokarmem zwiększa biodostępność MPA. Dawka 10 mg preparatu PROVERA 10 mg, przyjmowana bezpośrednio przed lub po posiłku, zwiększała Cmax MPA (50 do 70%) i AUC (18 do 33%). Okres półtrwania MPA nie zmieniał się wraz z pokarmem.
Dystrybucja
MPA wiąże się w około 90% z białkami, głównie z albuminą; w przypadku globuliny wiążącej hormony płciowe nie występuje wiązanie MPA.
Metabolizm
Po podaniu doustnym, MPA jest intensywnie metabolizowany w wątrobie poprzez hydroksylację, a następnie sprzęganie i eliminację z moczem.
Wydalanie
Większość metabolitów MPA jest wydalana z moczem w postaci koniugatów glukuronidowych, a tylko niewielkie ilości są wydalane w postaci siarczanów.
Określone populacje
Niewydolność wątroby
MPA jest eliminowany prawie wyłącznie poprzez metabolizm wątrobowy. U 14 pacjentów z zaawansowaną chorobą wątroby rozmieszczenie MPA było znacząco zmienione (zmniejszona eliminacja). U pacjentów ze stłuszczeniem wątroby średni procent dawki wydalonej z moczem dobowym w postaci nienaruszonego MPA po dawce 10 mg lub 100 mg wynosił odpowiednio 7,3% i 6,4%.
Niewydolność nerek
Nie badano wpływu zaburzeń czynności nerek na farmakokinetykę produktu PROVERA 5 mg.
Interakcje leków
Octan medroksyprogesteronu (MPA) jest metabolizowany in vitro głównie poprzez hydroksylację przez CYP3A4. Nie przeprowadzono specjalnych badań dotyczących interakcji lekowych oceniających wpływ kliniczny induktorów lub inhibitorów CYP3A4 na MPA. Induktory i (lub) inhibitory CYP3A4 mogą wpływać na metabolizm MPA.
Studia kliniczne
Wpływ na endometrium
W 3-letnim badaniu z podwójnie ślepą próbą, kontrolowanym placebo, obejmującym 356 kobiet po menopauzie bez histerektomii, w wieku od 45 do 64 lat, przydzielonych losowo do grupy otrzymującej placebo (n=119), 0,625 mg samego skoniugowanego estrogenu (n=119) lub 0,625 mg skoniugowanego estrogenu plus cykliczna PROVERA (n=118), wyniki wykazały zmniejszone ryzyko hiperplazji endometrium w grupie leczonej otrzymującej 10 mg PROVERA 5 mg plus 0,625 mg skoniugowanych estrogenów w porównaniu z grupą otrzymującą tylko 0,625 mg skoniugowanych estrogenów. Patrz Tabela 2.
drugim rocznym badaniu 832 kobiet w wieku od 45 do 65 lat po menopauzie było leczonych codziennie 0,625 mg skoniugowanego estrogenu (dni 1-28) oraz 5 mg cyklicznej PROVERY lub 10 mg cyklicznej PROVERY (dni 15-28). lub codziennie 0,625 mg tylko skoniugowanego estrogenu. Grupy leczone otrzymujące 5 lub 10 mg cykliczne PROVERA (dni 15–28) plus codziennie skoniugowane estrogeny wykazywały istotnie niższy odsetek hiperplazji w porównaniu z grupą otrzymującą wyłącznie skoniugowane estrogeny. Patrz Tabela 3.
Badania inicjatywy na rzecz zdrowia kobiet
Do WHI włączono około 27 000, w większości zdrowych kobiet po menopauzie, w dwóch badaniach cząstkowych w celu oceny ryzyka i korzyści codziennego stosowania doustnego CE (0,625 mg) – samego lub w połączeniu z MPA (2,5 mg) w porównaniu z placebo w zapobieganiu niektórym chorobom przewlekłym. Pierwszorzędowym punktem końcowym była częstość występowania choroby wieńcowej serca (CHD) (definiowanej jako MI niezakończony zgonem, niemy MI i zgon z powodu CHD), z inwazyjnym rakiem piersi jako pierwszorzędowym niepożądanym punktem końcowym. „Wskaźnik globalny” obejmował najwcześniejsze wystąpienie CHD, inwazyjnego raka piersi, udaru mózgu, PE, raka endometrium (tylko w podbadaniu CE plus MPA), raka jelita grubego, złamania szyjki kości udowej lub zgonu z innych przyczyn. Te badania cząstkowe nie oceniały wpływu samego CE lub CE z MPA na objawy menopauzy.
Podbadanie WHI Estrogen Plus Progestin
Subbadanie WHI estrogen plus progestyna zostało wcześnie przerwane. Zgodnie z ustaloną zasadą zaprzestania leczenia, po średnim okresie obserwacji wynoszącym 5,6 roku leczenia, zwiększone ryzyko inwazyjnego raka piersi i incydentów sercowo-naczyniowych przekroczyło określone korzyści zawarte w „wskaźniku globalnym”. Bezwzględne ryzyko przekroczenia zdarzeń objętych „indeksem globalnym” wynosiło 19 na 10 000 kobietolat.
W przypadku wyników uwzględnionych w „globalnym wskaźniku” WHI, które osiągnęły istotność statystyczną po 5,6 roku obserwacji, bezwzględne zwiększenie ryzyka na 10 000 kobieto-lat w grupie leczonej CE plus MPA wyniosło 7 dodatkowych zdarzeń CHD, 8 więcej udarów mózgu, 10 więcej PE i 8 więcej inwazyjnych raków piersi, podczas gdy bezwzględne zmniejszenie ryzyka na 10 000 kobietolat to 6 mniej przypadków raka jelita grubego i 5 mniej złamań szyjki kości udowej.
Wyniki podbadania CE plus MPA, które obejmowało 16 608 kobiet (średnia 63 lata, zakres od 50 do 79; 83,9 procent rasy białej, 6,8 procent czarnej, 5,4 procent latynoskiej, 3,9 procent inne) przedstawiono w tabeli 4. Wyniki te odzwierciedlają centralnie orzeczonych danych po średnim okresie obserwacji wynoszącym 5,6 roku.
Moment rozpoczęcia terapii estrogenowo-progestagenowej w stosunku do początku menopauzy może mieć wpływ na ogólny profil korzyści i ryzyka. Podbadanie WHI estrogen plus progestyna stratyfikowane według wieku wykazało u kobiet w wieku 50-59 lat nieistotny trend w kierunku zmniejszenia ryzyka śmiertelności ogólnej [współczynnik ryzyka (HR) 0,69 (95% CI, 0,44-1,07)].
Badanie pamięci w ramach inicjatywy dotyczącej zdrowia kobiet
Do dodatkowego badania WHIMS dotyczącego estrogenu i progestagenu WHI wzięło udział 4532 w większości zdrowe kobiety po menopauzie w wieku 65 lat i starsze (47% było w wieku 65-69 lat, 35% miało 70-74 lata, a 18% miało 75 lat). wieku i starszych) w celu oceny wpływu codziennego CE (0,625 mg) plus MPA (2,5 mg) na częstość występowania prawdopodobnej demencji (pierwotny wynik) w porównaniu z placebo.
Po średnim okresie obserwacji 4 lat względne ryzyko prawdopodobnego otępienia po CE plus MPA w porównaniu z placebo wyniosło 2,05 (95% CI, 1,21–3,48). Bezwzględne ryzyko prawdopodobnego otępienia po CE plus MPA w porównaniu z placebo wyniosło 45 w porównaniu z 33 na 10 000 kobieto-lat. Prawdopodobna demencja zdefiniowana w tym badaniu obejmowała chorobę Alzheimera (AD), otępienie naczyniowe (VaD) i typ mieszany (mający cechy zarówno AD, jak i VaD). Najczęstszą klasyfikacją prawdopodobnego otępienia w grupie leczonej i grupie placebo była AD. Ponieważ dodatkowe badanie przeprowadzono u kobiet w wieku 65-79 lat, nie wiadomo, czy wyniki te dotyczą młodszych kobiet po menopauzie. (Widzieć OSTRZEŻENIA , Prawdopodobna demencja oraz ŚRODKI OSTROŻNOŚCI , Zastosowanie geriatryczne ).
INFORMACJA O PACJENCIE
PROVERA (pro-VE-rah) (octan medroksyprogesteronu) tabletki , USP
Przeczytaj tę Informację dla pacjenta przed rozpoczęciem stosowania leku PROVERA i przeczytaj, co otrzymujesz za każdym razem, gdy uzupełniasz receptę PROVERA. Mogą pojawić się nowe informacje. Informacje te nie zastępują rozmowy z lekarzem o stanie zdrowia lub leczeniu.
Jakie są najważniejsze informacje, które powinienem wiedzieć o PROVERA (hormon progestynowy)?
- Nie należy stosować estrogenów z progestynami, aby zapobiec chorobom serca, zawałom serca, udarom lub demencji (pogorszeniu funkcji mózgu).
- Stosowanie estrogenów z progestynami może zwiększać ryzyko zawałów serca, udarów, raka piersi i zakrzepów krwi.
- Stosowanie estrogenów z progestynami może zwiększyć prawdopodobieństwo wystąpienia demencji, na podstawie badania kobiet w wieku 65 lat lub starszych.
- Ty i Twój lekarz powinniście regularnie rozmawiać o tym, czy nadal potrzebujecie leczenia preparatem PROVERA.
Co to jest PROVERA 10mg?
PROVERA to lek zawierający octan medroksyprogesteronu, hormon progestyny.
W jakim celu stosuje się PROVERA 5mg?
PROVERA służy do:
- Leczyć miesiączki, które ustały, lub leczyć nieprawidłowe krwawienie z macicy. Kobiety z macicą, które nie są w ciąży, które przestają mieć regularne miesiączki lub zaczynają mieć nieregularne miesiączki, mogą mieć spadek poziomu progesteronu. Porozmawiaj ze swoim lekarzem o tym, czy PROVERA 10mg jest dla Ciebie odpowiedni.
- Zmniejsz swoje szanse zachorowania na raka macicy. U kobiet po menopauzie z macicą stosujących estrogeny przyjmowanie progestyny w połączeniu z estrogenem zmniejszy ryzyko zachorowania na raka macicy.
Kto nie powinien brać PROVERY?
Nie należy rozpoczynać przyjmowania leku PROVERA, jeśli:
- mieć nietypowe krwawienie z pochwy
- obecnie masz lub miałeś pewne nowotwory Estrogen plus progestyna mogą zwiększać ryzyko zachorowania na niektóre rodzaje raka, w tym raka piersi. Jeśli masz lub miałeś raka, porozmawiaj ze swoim lekarzem o tym, czy powinieneś stosować PROVERA.
- miał udar lub zawał serca
- obecnie masz lub miałeś zakrzepy krwi
- obecnie masz lub miałeś problemy z wątrobą
- jesteś uczulony na PROVERA 10mg lub którykolwiek z jego składników Zobacz listę składników leku PROVERA na końcu tej ulotki.
- myślę, że możesz być w ciąży PROVERA nie jest dla kobiet w ciąży. Jeśli uważasz, że możesz być w ciąży, powinnaś wykonać test ciążowy i znać wyniki. Nie używaj PROVERA, jeśli wynik testu jest pozytywny i porozmawiaj ze swoim lekarzem. U dzieci, których matki przyjmują PROVERA w ciągu pierwszych 4 miesięcy ciąży, może wystąpić zwiększone ryzyko drobnych wad wrodzonych. PROVERA nie powinna być stosowana jako test ciążowy.
czym powinienem powiedzieć lekarzowi przed zażyciem leku PROVERA 10mg? Przed przyjęciem leku PROVERA 5 mg należy poinformować lekarza, jeśli:
- masz jakiekolwiek inne problemy zdrowotne Twój lekarz może potrzebować dokładniejszej kontroli, jeśli masz pewne schorzenia, takie jak astma (świszczący oddech), padaczka (napady padaczkowe), cukrzyca, migrena, endometrioza (silny ból miednicy), toczeń lub problemy z sercem, wątrobą, tarczycą, nerki lub wysoki poziom wapnia we krwi.
- będą mieć operację lub będą leżeć w łóżku Twój lekarz poinformuje Cię o konieczności zaprzestania przyjmowania leku PROVERA.
- karmisz piersią? Hormon zawarty w leku PROVERA może przenikać do mleka matki.
Poinformuj swojego lekarza o wszystkich przyjmowanych lekach w tym leki na receptę i bez recepty, witaminy i suplementy ziołowe. Niektóre leki mogą wpływać na działanie leku PROVERA. PROVERA może również wpływać na działanie innych leków.
Jak zażywać PROVERA 10mg?
Zacznij od najniższej dawki i porozmawiaj z lekarzem o tym, jak dobrze ta dawka działa dla Ciebie. Nie ustalono najmniejszej skutecznej dawki preparatu PROVERA. Ty i Twój lekarz powinniście regularnie (co 3 do 6 miesięcy) rozmawiać o przyjmowanej dawce io tym, czy nadal potrzebujecie leczenia lekiem PROVERA.
Jakie są możliwe skutki uboczne PROVERA?
Następujące działania niepożądane zostały zgłoszone podczas stosowania samego preparatu PROVERA 10 mg:
- tkliwość piersi
- wydzielanie mleka z piersi
- krwawienie przełomowe
- plamienie (drobne krwawienie z pochwy)
- nieregularne okresy
- brak miesiączki (brak miesiączki)
- wydzieliny z pochwy
- bóle głowy
- nerwowość
- zawroty głowy
- depresja
- bezsenność, senność, zmęczenie
- objawy podobne do zespołu napięcia przedmiesiączkowego
- zakrzepowe zapalenie żył (zapalenie żył)
- zakrzep
- swędzenie, pokrzywka, wysypka skórna
- trądzik
- wypadanie włosów, wzrost włosów
- dyskomfort w jamie brzusznej
- mdłości
- wzdęcia
- gorączka
- wzrost wagi
- obrzęk
- zmiany widzenia i wrażliwości na soczewki kontaktowe
Zadzwoń natychmiast do swojego lekarza, jeśli masz pokrzywkę, problemy z oddychaniem, obrzęk twarzy, ust, języka lub szyi
Następujące działania niepożądane zostały zgłoszone podczas stosowania leku PROVERA 5 mg z estrogenem.
Skutki uboczne są pogrupowane według tego, jak poważne są i jak często występują podczas leczenia.
Poważne, ale mniej powszechne skutki uboczne to:
- atak serca
- uderzenie
- zakrzepy
- demencja
- rak piersi
- rak macicy
- rak jajnika
- wysokie ciśnienie krwi
- wysoki poziom cukru we krwi
- choroba pęcherzyka żółciowego
- problemy z wątrobą
- zmiany poziomu hormonów tarczycy
- powiększenia łagodnych guzów („włókniaki”)
Zadzwoń do swojego lekarza natychmiast, jeśli wystąpi którykolwiek z poniższych znaków ostrzegawczych lub jakichkolwiek innych nietypowych objawów, które Cię niepokoją:
- nowe guzki piersi
- niezwykłe krwawienie z pochwy
- zmiany widzenia i mowy
- nagłe nowe silne bóle głowy
- silne bóle w klatce piersiowej lub nogach z lub bez duszności, osłabienia i zmęczenia
- utrata pamięci lub dezorientacja
Mniej poważne, ale częste działania niepożądane obejmują:
- ból głowy
- ból biustu
- nieregularne krwawienia lub plamienia z pochwy
- skurcze żołądka lub brzucha, wzdęcia
- nudności i wymioty
- wypadanie włosów
- zatrzymanie płynów
- drożdżyca pochwy
To nie wszystkie możliwe działania niepożądane preparatu PROVERA z estrogenem lub bez. Aby uzyskać więcej informacji, poproś swojego lekarza lub farmaceutę o poradę na temat skutków ubocznych. Poinformuj swojego lekarza, jeśli masz efekt uboczny, który Ci przeszkadza lub nie ustępuje. Działania niepożądane można zgłaszać firmie Pfizer pod numerem 1-800-438-1985 lub FDA pod numerem 1-800-FDA-1088.
Co mogę zrobić, aby zmniejszyć ryzyko wystąpienia poważnych skutków ubocznych przy stosowaniu PROVERA 10mg?
- Należy regularnie rozmawiać z lekarzem o tym, czy należy kontynuować przyjmowanie leku PROVERA. Dodanie progestyny jest ogólnie zalecane u kobiet z macicą w celu zmniejszenia ryzyka zachorowania na raka macicy.
- Natychmiast skontaktuj się z lekarzem, jeśli wystąpi krwawienie z pochwy podczas stosowania leku PROVERA.
- Co roku poddawaj się badaniu miednicy, badaniu piersi i mammografii (prześwietleniu piersi), chyba że Twój lekarz powie Ci coś innego. Jeśli członkowie Twojej rodziny mieli raka piersi lub jeśli kiedykolwiek miałeś guzki piersi lub nieprawidłową mammografię, możesz potrzebować częstszych badań piersi.
- Jeśli masz wysokie ciśnienie krwi, wysoki poziom cholesterolu (tłuszcz we krwi), cukrzycę, nadwagę lub palisz tytoń, możesz mieć większe ryzyko zachorowania na choroby serca. Zapytaj swojego lekarza o sposoby zmniejszenia ryzyka zachorowania na choroby serca.
Ogólne informacje o bezpiecznym i skutecznym stosowaniu PROVERA
- Czasami przepisuje się leki na schorzenia, które nie są wymienione w ulotkach informacyjnych dla pacjentów.
- Nie należy stosować leku PROVERA w stanach, na które nie została przepisana.
- Nie należy podawać leku PROVERA innym osobom, nawet jeśli mają takie same objawy jak ty. Może im to zaszkodzić.
PROVERA 10mg przechowywać w miejscu niedostępnym dla dzieci.
Niniejsza ulotka zawiera podsumowanie najważniejszych informacji o PROVERA. Jeśli chcesz uzyskać więcej informacji, porozmawiaj ze swoim lekarzem lub farmaceutą. Możesz poprosić o informacje o PROVERA 10mg, które są przeznaczone dla pracowników służby zdrowia. Więcej informacji można uzyskać dzwoniąc pod bezpłatny numer 1-800-438-1985.
Jakie są składniki PROVERY?
Każda tabletka PROVERA 5 mg do podawania doustnego zawiera 2,5 mg, 5 mg lub 10 mg octanu medroksyprogesteronu.
Składniki nieaktywne: stearynian wapnia, skrobia kukurydziana, laktoza, olej mineralny, kwas sorbinowy, sacharoza, talk. Tabletka 2,5 mg zawiera FD&C Yellow nr 6.
Etykieta tego produktu mogła zostać zaktualizowana. Aktualne pełne informacje na temat przepisywania leków można znaleźć na stronie www.pfizer.com
