Calan 40mg, 80mg, 120mg, 240mg Verapamil Zastosowanie, skutki uboczne i dawkowanie. Cena w aptece internetowej. Leki generyczne bez recepty.
Co to jest Calan 240mg i jak się go stosuje?
Calan 80mg to lek na receptę stosowany w leczeniu objawów wysokiego ciśnienia krwi (nadciśnienia), bólu w klatce piersiowej (dławicy piersiowej) i niektórych zaburzeń rytmu serca. Calan może być stosowany samodzielnie lub z innymi lekami.
Calan należy do klasy leków o nazwie Antidysrhythmics, IV; blokery kanału wapniowego; Blokery kanału wapniowego, niedihydropirydyna.
Nie wiadomo, czy Calan jest bezpieczny i skuteczny u dzieci.
Jakie są możliwe skutki uboczne Calana?
Calan może powodować poważne skutki uboczne, w tym:
- pokrzywka,
- trudności w oddychaniu,
- obrzęk twarzy, warg, języka lub gardła,
- ból w klatce piersiowej,
- szybkie lub wolne tętno,
- zawroty,
- duszność,
- obrzęk,
- szybki przyrost masy ciała
- ,
- gorączka,
- ból w górnej części brzucha,
- Czuję się niedobrze,
- lęk,
- wyzysk,
- blada skóra,
- świszczący oddech,
- łapiąc oddech, i
- kaszel z pienistym śluzem
- mdłości,
- zaparcie,
- ból głowy,
- zawroty głowy i
- niskie ciśnienie krwi
Natychmiast uzyskaj pomoc medyczną, jeśli wystąpi którykolwiek z wymienionych powyżej objawów.
Najczęstsze skutki uboczne Calan 80mg to:
Poinformuj lekarza, jeśli wystąpią jakiekolwiek skutki uboczne, które Ci przeszkadzają lub które nie ustępują.
To nie wszystkie możliwe skutki uboczne Calana. Aby uzyskać więcej informacji, skontaktuj się z lekarzem lub farmaceutą.
Zadzwoń do lekarza, aby uzyskać poradę medyczną na temat skutków ubocznych. Możesz zgłosić skutki uboczne do FDA pod numerem 1-800-FDA-1088.
OPIS
CALAN (werapamil HCl) to inhibitor napływu jonów wapnia (bloker powolnego kanału lub antagonista jonów wapnia) dostępny do podawania doustnego w postaci tabletek powlekanych zawierających 40 mg, 80 mg lub 120 mg chlorowodorku werapamilu.
Wzór strukturalny werapamilu HCl to:
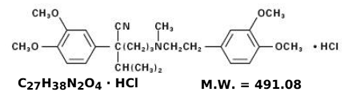 C27H38N2O4 · HCl MW = 491,08
C27H38N2O4 · HCl MW = 491,08 Benzenoacetonitryl, chlorowodorek α-[3-[[2-(3,4-dimetoksyfenylo)etylo]metyloamino]propylo]-3,4dimetoksy-α-(1-metyloetylu)
Werapamil HCl jest prawie białym, krystalicznym proszkiem, praktycznie bez zapachu, o gorzkim smaku. Jest rozpuszczalny w wodzie, chloroformie i metanolu. Werapamil HCl nie jest chemicznie spokrewniony z innymi lekami kardioaktywnymi.
Składniki nieaktywne obejmują celulozę mikrokrystaliczną, skrobię kukurydzianą, żelatynę, hydroksypropylocelulozę, hypromelozę, barwnik tlenek żelaza, laktozę, stearynian magnezu, glikol polietylenowy, talk i dwutlenek tytanu.
WSKAZANIA
Tabletki CALAN są wskazane w leczeniu:
Dusznica
- Wazospastyczna (wariant Prinzmetala) dławica piersiowa
- Niestabilna (crescendo, przed zawałem) dławica piersiowa
arytmie
Nadciśnienie samoistne
CALAN 120mg wskazany jest w leczeniu nadciśnienia, w celu obniżenia ciśnienia krwi. Obniżenie ciśnienia krwi zmniejsza ryzyko śmiertelnych i niezakończonych zgonem zdarzeń sercowo-naczyniowych, głównie udarów i zawałów mięśnia sercowego. Korzyści te zaobserwowano w kontrolowanych badaniach leków przeciwnadciśnieniowych z wielu różnych klas farmakologicznych, w tym tego leku.
Kontrola wysokiego ciśnienia krwi powinna być częścią kompleksowego zarządzania ryzykiem sercowo-naczyniowym, w tym, w stosownych przypadkach, kontroli lipidów, leczenia cukrzycy, leczenia przeciwzakrzepowego, zaprzestania palenia, ćwiczeń i ograniczonego spożycia sodu. Wielu pacjentów będzie wymagało więcej niż jednego leku, aby osiągnąć cele dotyczące ciśnienia krwi. Aby uzyskać szczegółowe porady dotyczące celów i zarządzania, zobacz opublikowane wytyczne, takie jak wytyczne Wspólnego Narodowego Komitetu ds. Zapobiegania, Wykrywania, Oceny i Leczenia Wysokiego Ciśnienia Krwi (JNC) w ramach National High Blood Pressure Education Program.
randomizowanych kontrolowanych badaniach klinicznych wykazano, że liczne leki przeciwnadciśnieniowe z różnych klas farmakologicznych i o różnych mechanizmach działania zmniejszają chorobowość i śmiertelność sercowo-naczyniową, i można wywnioskować, że jest to obniżenie ciśnienia krwi, a nie jakaś inna właściwość farmakologiczna leki, które są w dużej mierze odpowiedzialne za te korzyści. Największą i najbardziej spójną korzyścią dla sercowo-naczyniowych punktów końcowych było zmniejszenie ryzyka udaru mózgu, ale regularnie obserwowano również zmniejszenie zawału mięśnia sercowego i śmiertelności z przyczyn sercowo-naczyniowych.
Podwyższone ciśnienie skurczowe lub rozkurczowe powoduje zwiększone ryzyko sercowo-naczyniowe, a bezwzględny wzrost ryzyka na mmHg jest większy przy wyższym ciśnieniu krwi, tak że nawet niewielkie zmniejszenie ciężkiego nadciśnienia może przynieść znaczne korzyści. Zmniejszenie względnego ryzyka wynikającego z obniżenia ciśnienia krwi jest podobne w populacjach o różnym ryzyku bezwzględnym, więc bezwzględna korzyść jest większa u pacjentów z wyższym ryzykiem niezależnie od nadciśnienia tętniczego (na przykład pacjenci z cukrzycą lub hiperlipidemią) i takich pacjentów można oczekiwać aby skorzystać z bardziej agresywnego leczenia w celu obniżenia ciśnienia krwi.
Niektóre leki przeciwnadciśnieniowe mają mniejszy wpływ na ciśnienie krwi (jako monoterapia) u pacjentów rasy czarnej, a wiele leków przeciwnadciśnieniowych ma dodatkowe zatwierdzone wskazania i działania (np. na dusznicę bolesną, niewydolność serca lub cukrzycową chorobę nerek). Te rozważania mogą kierować wyborem terapii.
DAWKOWANIE I SPOSÓB PODAWANIA
Dawkę werapamilu należy ustalać indywidualnie poprzez dostosowanie. Przydatność i bezpieczeństwo dawek przekraczających 480 mg/dobę nie zostały ustalone; dlatego nie należy przekraczać tej dziennej dawki. Ponieważ okres półtrwania werapamilu wydłuża się podczas długotrwałego podawania, maksymalna odpowiedź może być opóźniona.
Dusznica
Badania kliniczne pokazują, że zwykle stosowana dawka wynosi od 80 mg do 120 mg trzy razy na dobę. Jednak 40 mg trzy razy na dobę może być uzasadnione u pacjentów, u których może wystąpić zwiększona odpowiedź na werapamil (np. zmniejszona czynność wątroby, osoby w podeszłym wieku itp.). Zwiększanie dawki powinno być oparte na ocenie skuteczności terapeutycznej i bezpieczeństwa po około ośmiu godzinach od podania dawki. Dawkowanie można zwiększać codziennie (np. pacjenci z niestabilną dusznicą bolesną) lub co tydzień, aż do uzyskania optymalnej odpowiedzi klinicznej.
arytmie
Dawkowanie u cyfrowych pacjentów z przewlekłym migotaniem przedsionków (patrz ŚRODKI OSTROŻNOŚCI ) waha się od 240 do 320 mg/dzień w dawkach podzielonych (tid lub qid). Dawka w profilaktyce PSVT (pacjenci bez cyfryzacji) waha się od 240 do 480 mg/dobę w dawkach podzielonych (tid lub qid). Ogólnie rzecz biorąc, maksymalne efekty dla dowolnej dawki będą widoczne w ciągu pierwszych 48 godzin terapii.
Nadciśnienie samoistne
Dawkę należy ustalać indywidualnie poprzez miareczkowanie. Zazwyczaj początkowa dawka w monoterapii w badaniach klinicznych wynosiła 80 mg trzy razy na dobę (240 mg/dobę). Stosowano dawki dzienne 360 i 480 mg, ale nie ma dowodów na to, że dawki przekraczające 360 mg zapewniały dodatkowy efekt. Należy rozważyć rozpoczęcie zwiększania dawki od 40 mg trzy razy na dobę u pacjentów, którzy mogą reagować na mniejsze dawki, takich jak osoby starsze lub osoby niskiego wzrostu. Działanie przeciwnadciśnieniowe CALANu jest widoczne już w pierwszym tygodniu terapii. Zwiększanie dawki powinno opierać się na skuteczności terapeutycznej, ocenianej pod koniec przerwy w dawkowaniu.
JAK DOSTARCZONE
CALAN 40 mg Tabletki są okrągłe, różowe, powlekane, z wytłoczonym napisem CALAN po jednej stronie i 40 po drugiej, dostarczane jako:
CALAN 80 mg Tabletki są owalne, koloru brzoskwiniowego, powlekane, z rowkiem dzielącym, z wytłoczonym napisem CALAN po jednej stronie i 80 po drugiej, dostarczane jako:
CALAN 120 mg Tabletki są owalne, brązowe, z rowkiem dzielącym, powlekane, z wytłoczonym napisem CALAN 120 po jednej stronie, dostarczane jako:
Przechowywać w temperaturze od 15 do 25°C i chronić przed światłem. Dozować w szczelnych, odpornych na światło pojemnikach.
Dystrybutor: GD Searle LLC, Division Pfizer Inc , NY 10017. Aktualizacja: wrzesień 2017
SKUTKI UBOCZNE
Poważne działania niepożądane występują niezbyt często, gdy leczenie CALAN 40 mg rozpoczyna się od zwiększania dawki w ramach zalecanej pojedynczej i całkowitej dawki dobowej. Widzieć OSTRZEŻENIA do omówienia niewydolności serca, niedociśnienia, podwyższonej aktywności enzymów wątrobowych, bloku przedsionkowo-komorowego i szybkiej odpowiedzi komór. W związku ze stosowaniem werapamilu rzadko zgłaszano odwracalną (po odstawieniu werapamilu) nieobturacyjną, porażenną niedrożność jelit. Następujące reakcje na werapamil podawany doustnie występowały z częstością większą niż 1,0% lub występowały z mniejszą częstością, ale w badaniach klinicznych z udziałem 4954 pacjentów były wyraźnie związane z lekiem:
badaniach klinicznych dotyczących kontroli odpowiedzi komór u pacjentów z digitalizacją, u których występowało migotanie lub trzepotanie przedsionków, częstość rytmu komór poniżej 50 w spoczynku wystąpiła u 15% pacjentów, a bezobjawowe niedociśnienie wystąpiło u 5% pacjentów.
Następujące reakcje, zgłoszone u 1,0% lub mniej pacjentów, wystąpiły w warunkach (otwarte badania, doświadczenie marketingowe), w których związek przyczynowy jest niepewny; są one wymienione, aby ostrzec lekarza o możliwym związku:
Układ sercowo-naczyniowy: dusznica bolesna, rozkojarzenie przedsionkowo-komorowe, ból w klatce piersiowej, chromanie przestankowe, zawał mięśnia sercowego, kołatanie serca, plamica (zapalenie naczyń), omdlenia.
Układ trawienny: biegunka, suchość w ustach, zaburzenia żołądkowo-jelitowe, przerost dziąseł.
Hemiczny i limfatyczny: wybroczyny lub siniaki.
System nerwowy: udar naczyniowy mózgu, splątanie, zaburzenia równowagi, bezsenność, skurcze mięśni, parestezje, objawy psychotyczne, drżenie, senność, objawy pozapiramidowe.
Skóra: ból stawów i wysypka, wysypka, wypadanie włosów, nadmierne rogowacenie, plamki, pocenie się, pokrzywka, zespół Stevensa-Johnsona, rumień wielopostaciowy.
Specjalne zmysły: niewyraźne widzenie, szum w uszach.
Układ moczowo-płciowy: ginekomastia, mlekotok/hiperprolaktynemia, zwiększone oddawanie moczu, niestabilne miesiączki, impotencja.
Leczenie ostrych niepożądanych reakcji sercowo-naczyniowych
Częstość występowania niepożądanych działań sercowo-naczyniowych wymagających leczenia jest rzadka; stąd doświadczenie z ich leczeniem jest ograniczone. W przypadku wystąpienia ciężkiego niedociśnienia lub całkowitego bloku przedsionkowo-komorowego po doustnym podaniu werapamilu, należy natychmiast zastosować odpowiednie środki ratunkowe; np. dożylnie podawany dwuwinian noradrenaliny, siarczan atropiny, chlorowodorek izoproterenolu (wszystkie w zwykłych dawkach) lub glukonian wapnia (10% roztwór). U pacjentów z kardiomiopatią przerostową (IHSS) w celu utrzymania ciśnienia tętniczego należy stosować leki alfa-adrenergiczne (chlorowodorek fenylefryny, dwuwinian metaraminolu lub chlorowodorek metoksaminy) oraz należy unikać izoproterenolu i noradrenaliny. Jeśli konieczne jest dalsze wsparcie, można podać chlorowodorek dopaminy lub chlorowodorek dobutaminy. Rzeczywiste leczenie i dawkowanie powinny zależeć od ciężkości sytuacji klinicznej oraz oceny i doświadczenia lekarza prowadzącego.
INTERAKCJE Z LEKAMI
Induktory/inhibitory cytochromów
Badania metaboliczne in vitro wskazują, że werapamil jest metabolizowany przez cytochrom P450 CYP3A4, CYP1A2, CYP2C8, CYP2C9 i CYP2C18. Zgłaszano klinicznie istotne interakcje z inhibitorami CYP3A4 (np. erytromycyna, rytonawir), powodujące zwiększenie stężenia werapamilu w osoczu, podczas gdy induktory CYP3A4 (np. ryfampicyna) powodowały obniżenie stężenia werapamilu w osoczu.
Inhibitory reduktazy HMG-CoA
Stosowanie inhibitorów reduktazy HMG-CoA, które są substratami CYP3A4 w połączeniu z werapamilem, było związane z doniesieniami o miopatii/rabdomiolizie.
Jednoczesne podawanie wielokrotnych dawek 10 mg werapamilu z 80 mg symwastatyny powodowało 2,5-krotnie większe narażenie na symwastatynę niż po samej simwastatyny. Ograniczyć dawkę symwastatyny u pacjentów przyjmujących werapamil do 10 mg na dobę. Ogranicz dzienną dawkę lowastatyny do 40 mg. Mogą być wymagane niższe dawki początkowe i podtrzymujące innych substratów CYP3A4 (np. atorwastatyny), ponieważ werapamil może zwiększać stężenie tych leków w osoczu.
Iwabradyna
Jednoczesne stosowanie werapamilu zwiększa ekspozycję na iwabradynę i może nasilać bradykardię i zaburzenia przewodzenia. Należy unikać jednoczesnego podawania werapamilu i iwabradyny.
Aspiryna
W kilku zgłoszonych przypadkach jednoczesne podawanie werapamilu z aspiryną doprowadziło do wydłużenia czasu krwawienia, większego niż obserwowany w przypadku samej aspiryny.
Sok grejpfrutowy
Sok grejpfrutowy może zwiększać stężenie werapamilu w osoczu.
Alkohol
Werapamil może zwiększać stężenie alkoholu we krwi i przedłużać jego działanie.
Beta-blokery
Kontrolowane badania na niewielkiej liczbie pacjentów sugerują, że jednoczesne stosowanie CALAN 120 mg i doustnych leków blokujących receptory beta-adrenergiczne może być korzystne u niektórych pacjentów z przewlekłą stabilną dusznicą bolesną lub nadciśnieniem, ale dostępne informacje nie są wystarczające, aby z pewnością przewidzieć skutki jednoczesnego leczenia u pacjentów z dysfunkcją lewej komory lub zaburzeniami przewodzenia w sercu. Jednoczesne leczenie beta-adrenolitykami i werapamilem może powodować addytywny negatywny wpływ na częstość akcji serca, przewodzenie przedsionkowo-komorowe i (lub) kurczliwość serca.
jednym badaniu z udziałem 15 pacjentów leczonych wysokimi dawkami propranololu (mediana dawki: 480 mg/dobę; zakres: 160 do 1280 mg/dobę) z powodu ciężkiej dławicy piersiowej z zachowaną czynnością lewej komory (frakcja wyrzutowa powyżej 35%), Efekty dodatkowej terapii werapamilem HCl oceniono metodami inwazyjnymi. Dodanie werapamilu do dużych dawek beta-adrenolityków wywołało w tym badaniu niewielkie ujemne efekty inotropowe i chronotropowe, które nie były wystarczająco ciężkie, aby ograniczyć krótkotrwałą (48 godzin) terapię skojarzoną. Te niewielkie efekty kardiodepresyjne utrzymywały się przez ponad 6, ale krócej niż 30 godzin po nagłym odstawieniu beta-adrenolityków i były ściśle związane ze stężeniem propranololu w osoczu. Wydaje się, że pierwotna interakcja werapamil/beta-bloker w tym badaniu ma charakter hemodynamiczny, a nie elektrofizjologiczny.
innych badaniach werapamil na ogół nie wywoływał znaczących ujemnych efektów inotropowych, chronotropowych lub dromotropowych u pacjentów z zachowaną czynnością lewej komory, otrzymujących małe lub umiarkowane dawki propranololu (mniejsze lub równe 320 mg/dobę); jednak u niektórych pacjentów terapia skojarzona dawała takie efekty. Dlatego w przypadku stosowania terapii skojarzonej należy ściśle monitorować stan kliniczny. Terapia skojarzona powinna być zwykle unikana u pacjentów z zaburzeniami przewodzenia przedsionkowo-komorowego oraz u pacjentów z zaburzoną czynnością lewej komory.
Bezobjawową bradykardię (36 uderzeń/min) z wędrującym stymulatorem przedsionkowym obserwowano u pacjenta otrzymującego jednocześnie tymolol (bloker beta-adrenergiczny) w postaci kropli do oczu i doustnie werapamil.
Obserwowano zmniejszenie klirensu metoprololu i propranololu, gdy którykolwiek lek podawany jest jednocześnie z werapamilem. Zaobserwowano zmienny efekt, gdy werapamil i atenolol były podawane razem.
Naparstnica
Kliniczne zastosowanie werapamilu u pacjentów z digitalizacją wykazało, że połączenie jest dobrze tolerowane, jeśli dawki digoksyny są odpowiednio dostosowane. Jednak przewlekłe leczenie werapamilem może zwiększyć stężenie digoksyny w surowicy o 50% do 75% w pierwszym tygodniu leczenia, co może skutkować zatruciem naparstnicy. U pacjentów z marskością wątroby wpływ werapamilu na kinetykę digoksyny jest zwiększony. Werapamil może zmniejszać całkowity klirens z organizmu i pozanerkowy klirens digitoksyny odpowiednio o 27% i 29%. Dawki podtrzymujące i digitalizacyjne należy zmniejszyć podczas podawania werapamilu, a pacjenta należy poddać ponownej ocenie, aby uniknąć nadmiernej lub niedostatecznej digitalizacji. W przypadku podejrzenia nadmiernej digitalizacji dobową dawkę naparstnicy należy zmniejszyć lub tymczasowo odstawić. Po zaprzestaniu stosowania CALAN 80 mg pacjent powinien zostać poddany ponownej ocenie, aby uniknąć niedostatecznej cyfryzacji.
Leki przeciwnadciśnieniowe
Werapamil podawany jednocześnie z doustnymi lekami przeciwnadciśnieniowymi (np. leki rozszerzające naczynia krwionośne, inhibitory konwertazy angiotensyny, leki moczopędne, beta-adrenolityki) zwykle ma addytywny wpływ na obniżenie ciśnienia krwi. Pacjenci otrzymujący te kombinacje powinni być odpowiednio monitorowani. Jednoczesne stosowanie leków osłabiających czynność alfa-adrenergiczną z werapamilem może skutkować nadmiernym obniżeniem ciśnienia krwi u niektórych pacjentów. Taki efekt zaobserwowano w jednym badaniu po jednoczesnym podaniu werapamilu i prazosyny.
Środki antyarytmiczne
Dizopiramid
Do czasu uzyskania danych dotyczących możliwych interakcji między werapamilem i dyzopiramidem, dyzopiramidu nie należy podawać w ciągu 48 godzin przed lub 24 godziny po podaniu werapamilu.
Flekainid
Badanie przeprowadzone na zdrowych ochotnikach wykazało, że jednoczesne podawanie flekainidu i werapamilu może mieć addytywny wpływ na kurczliwość mięśnia sercowego, przewodzenie AV i repolaryzację. Jednoczesne leczenie flekainidem i werapamilem może powodować addytywne działanie inotropowe ujemne i wydłużenie przewodzenia przedsionkowo-komorowego.
Chinidyna
U niewielkiej liczby pacjentów z kardiomiopatią przerostową (IHSS) jednoczesne stosowanie werapamilu i chinidyny powodowało znaczne niedociśnienie. Do czasu uzyskania dalszych danych prawdopodobnie należy unikać leczenia skojarzonego werapamilem i chinidyną u pacjentów z kardiomiopatią przerostową.
Wpływ elektrofizjologiczny chinidyny i werapamilu na przewodzenie AV zbadano u 8 pacjentów. Werapamil znacząco przeciwdziałał wpływowi chinidyny na przewodzenie przedsionkowo-komorowe. Istnieją doniesienia o zwiększonych stężeniach chinidyny podczas leczenia werapamilem.

Inni agenci
Azotany
Werapamil podawano jednocześnie z krótko- i długo działającymi azotanami bez niepożądanych interakcji lekowych. Profil farmakologiczny obu leków oraz doświadczenie kliniczne sugerują korzystne interakcje.
Cymetydyna
Nie badano interakcji między cymetydyną a przewlekle podawanym werapamilem. Zmienne wyniki klirensu uzyskano w ostrych badaniach zdrowych ochotników; klirens werapamilu był zmniejszony lub niezmieniony.
Lit
Podczas jednoczesnego leczenia werapamilem z litem zgłaszano zwiększoną wrażliwość na działanie litu (neurotoksyczność); zaobserwowano, że poziom litu czasami wzrasta, czasami spada, a czasami pozostaje niezmieniony. Pacjenci otrzymujący oba leki muszą być dokładnie monitorowani.
Karbamazepina
Terapia werapamilem może zwiększać stężenie karbamazepiny podczas terapii skojarzonej. Może to powodować działania niepożądane karbamazepiny, takie jak podwójne widzenie, ból głowy, ataksja lub zawroty głowy.
ryfampicyna
Terapia ryfampiną może znacznie zmniejszyć biodostępność werapamilu po podaniu doustnym.
Fenobarbital
Terapia fenobarbitalem może zwiększać klirens werapamilu.
Cyklosporyna
Terapia werapamilem może zwiększać stężenie cyklosporyny w surowicy.
Teofilina
Werapamil może hamować klirens i zwiększać stężenie teofiliny w osoczu.
Znieczulenie wziewne
Eksperymenty na zwierzętach wykazały, że anestetyki wziewne obniżają aktywność sercowo-naczyniową, zmniejszając ruch jonów wapnia do wewnątrz. W przypadku jednoczesnego stosowania wziewnych środków znieczulających i antagonistów wapnia, takich jak werapamil, należy ostrożnie dobierać dawki, aby uniknąć nadmiernej depresji sercowo-naczyniowej.
Środki blokujące nerwowo-mięśniowe
Dane kliniczne i badania na zwierzętach sugerują, że werapamil może nasilać działanie środków blokujących przewodnictwo nerwowo-mięśniowe (podobnych do kurary i depolaryzujących). Może być konieczne zmniejszenie dawki werapamilu i (lub) środka blokującego przewodnictwo nerwowo-mięśniowe w przypadku jednoczesnego stosowania tych leków.
Telitromycyna
pacjentów otrzymujących jednocześnie telitromycynę, antybiotyk z klasy ketolidów, obserwowano niedociśnienie i bradyarytmie.
klonidyna
Bradykardia zatokowa skutkująca hospitalizacją i wstawieniem stymulatora była opisywana w związku ze stosowaniem klonidyny jednocześnie z werapamilem. Monitoruj częstość akcji serca u pacjentów otrzymujących jednocześnie werapamil i klonidynę.
Ssaki cel inhibitorów rapamycyny (mTOR)
W badaniu z udziałem 25 zdrowych ochotników, którym jednocześnie podawano werapamil z syrolimusem, wartości Cmax i AUC syrolimusu we krwi pełnej wzrosły odpowiednio o 130% i 120%. Cmax i AUC S-(-) werapamilu w osoczu wzrosły o 50%. Jednoczesne podawanie werapamilu z ewerolimusem 16 zdrowym ochotnikom zwiększało Cmax i AUC ewerolimusu odpowiednio o 130% i 250%. Przy jednoczesnym stosowaniu inhibitorów mTOR (np. sirolimus, temsirolimus i ewerolimus) oraz werapamilu należy rozważyć odpowiednie zmniejszenie dawki obu leków.
OSTRZEŻENIA
Niewydolność serca
Werapamil ma ujemne działanie inotropowe, które u większości pacjentów jest kompensowane właściwościami zmniejszania obciążenia następczego (zmniejszony opór naczyniowy układowy) bez pogorszenia czynności komór. W doświadczeniu klinicznym z 4954 pacjentami u 87 (1,8%) rozwinęła się zastoinowa niewydolność serca lub obrzęk płuc. Werapamilu należy unikać u pacjentów z ciężką dysfunkcją lewej komory (np. frakcja wyrzutowa mniejsza niż 30%) lub umiarkowanymi do ciężkich objawami niewydolności serca oraz u pacjentów z dowolnym stopniem dysfunkcji komór, jeśli otrzymują oni beta-adrenolityki (patrz INTERAKCJE Z LEKAMI ). Pacjenci z łagodniejszą dysfunkcją komór powinni, jeśli to możliwe, być kontrolowani za pomocą optymalnych dawek naparstnicy i (lub) leków moczopędnych przed leczeniem werapamilem. ( Zwróć uwagę na interakcje z digoksyną w części ŚRODKI OSTROŻNOŚCI )
Niedociśnienie
Czasami działanie farmakologiczne werapamilu może powodować obniżenie ciśnienia krwi poniżej normy, co może skutkować zawrotami głowy lub objawowym niedociśnieniem. Częstość występowania niedociśnienia obserwowanego u 4954 pacjentów włączonych do badań klinicznych wynosiła 2,5%. U pacjentów z nadciśnieniem obniżenie ciśnienia krwi poniżej normy jest niezwykłe. Testy na stole uchylnym (60 stopni) nie były w stanie wywołać hipotonii ortostatycznej.
Podwyższone enzymy wątrobowe
Zgłaszano podwyższenie aktywności aminotransferaz z towarzyszącym podwyższeniem stężenia fosfatazy alkalicznej i bilirubiny lub bez. Takie podwyższenia były czasami przemijające i mogą zniknąć nawet przy kontynuowaniu leczenia werapamilem. Kilka przypadków uszkodzenia komórek wątrobowych związanych z werapamilem zostało udowodnionych przez ponowne prowokację; połowa z nich miała objawy kliniczne (złe samopoczucie, gorączka i/lub ból w prawym górnym kwadrancie), oprócz podwyższenia SGOT, SGPT i fosfatazy alkalicznej. Dlatego rozsądne jest okresowe monitorowanie czynności wątroby u pacjentów otrzymujących werapamil.
Dodatkowy przewód obejścia (Wolff-Parkinson-White lub Lown-Ganong-Levine)
niektórych pacjentów z napadowym i/lub przewlekłym migotaniem przedsionków lub trzepotaniem przedsionków oraz współistniejącą dodatkową drogą pk rozwinęło się zwiększone przewodzenie poprzedzające przez drogę dodatkową z pominięciem węzła pk, powodując bardzo szybką odpowiedź komór lub migotanie komór po dożylnym podaniu werapamilu (lub naparstnicy). . Chociaż ryzyko wystąpienia tego zjawiska w przypadku doustnego werapamilu nie zostało ustalone, tacy pacjenci otrzymujący doustnie werapamil mogą być narażeni na ryzyko i jego stosowanie u tych pacjentów jest przeciwwskazane (patrz PRZECIWWSKAZANIA ). Leczenie polega zwykle na kardiowersji DC. Kardiowersja została zastosowana bezpiecznie i skutecznie po doustnym CALAN.
Blok przedsionkowo-komorowy
Wpływ werapamilu na przewodzenie przedsionkowo-komorowe i węzeł SA może powodować bezobjawowy blok przedsionkowo-komorowy pierwszego stopnia i przemijającą bradykardię, której czasami towarzyszą rytmy ucieczki węzłowej. Wydłużenie odstępu PR jest skorelowane ze stężeniem werapamilu w osoczu, zwłaszcza we wczesnej fazie leczenia. Rzadko jednak obserwowano wyższe stopnie bloku AV (0,8%). Znaczący blok pierwszego stopnia lub postępujący rozwój bloku przedsionkowo-komorowego drugiego lub trzeciego stopnia wymaga zmniejszenia dawki lub, w rzadkich przypadkach, odstawienia werapamilu HCl i wdrożenia odpowiedniego leczenia, w zależności od sytuacji klinicznej.
Pacjenci z kardiomiopatią przerostową (IHSS)
a120 pacjentów z kardiomiopatią przerostową (większość z nich opornych lub nietolerujących propranololu), którzy otrzymywali terapię werapamilem w dawkach do 720 mg/dobę, zaobserwowano szereg poważnych działań niepożądanych. Trzech pacjentów zmarło z powodu obrzęku płuc; wszyscy mieli poważną niedrożność odpływu lewej komory i przebytą dysfunkcję lewej komory. Ośmiu innych pacjentów miało obrzęk płuc i/lub ciężkie niedociśnienie; U większości tych pacjentów występowało nieprawidłowo wysokie (powyżej 20 mm Hg) ciśnienie zaklinowania w płucach i wyraźna przeszkoda odpływu lewej komory. Jednoczesne podawanie chinidyny (patrz ŚRODKI OSTROŻNOŚCI , INTERAKCJE Z LEKAMI poprzedziła ciężkie niedociśnienie u 3 z 8 pacjentów (u 2 z nich wystąpił obrzęk płuc). Bradykardia zatokowa wystąpiła u 11% pacjentów, blok przedsionkowo-komorowy II° u 4%, a zatrzymanie zatokowe u 2%. Należy zauważyć, że ta grupa pacjentów cierpiała na poważną chorobę o wysokiej śmiertelności. Większość działań niepożądanych dobrze zareagowała na zmniejszenie dawki, a stosowanie werapamilu musiało zostać przerwane tylko w rzadkich przypadkach.
ŚRODKI OSTROŻNOŚCI
Ogólny
Stosowanie u pacjentów z zaburzeniami czynności wątroby
Ponieważ werapamil jest silnie metabolizowany w wątrobie, należy go podawać ostrożnie pacjentom z zaburzeniami czynności wątroby. Ciężka dysfunkcja wątroby wydłuża okres półtrwania werapamilu w fazie eliminacji do około 14 do 16 godzin; stąd około 30% dawki podawanej pacjentom z prawidłową czynnością wątroby powinno być podane tym pacjentom. Uważne monitorowanie pod kątem nieprawidłowego wydłużenia odstępu PR lub innych oznak nadmiernego działania farmakologicznego (patrz PRZEDAWKOWAĆ ) należy przeprowadzić.
Stosowanie u pacjentów z osłabioną (zmniejszoną) transmisją nerwowo-mięśniową
Istnieją doniesienia, że werapamil zmniejsza przekaźnictwo nerwowo-mięśniowe u pacjentów z dystrofią mięśniową Duchenne'a, przedłuża powrót do zdrowia po wekuronium i powoduje pogorszenie miastenii. Może być konieczne zmniejszenie dawki werapamilu, gdy jest on podawany pacjentom z osłabionym przekaźnictwem nerwowo-mięśniowym.
Stosowanie u pacjentów z zaburzeniami czynności nerek
Około 70% podanej dawki werapamilu jest wydalane w postaci metabolitów z moczem. Werapamil nie jest usuwany przez hemodializę. Do czasu uzyskania dalszych danych werapamil należy ostrożnie podawać pacjentom z zaburzeniami czynności nerek. Pacjenci ci powinni być uważnie obserwowani pod kątem nieprawidłowego wydłużenia odstępu PR lub innych objawów przedawkowania (patrz PRZEDAWKOWAĆ ).
rakotwórczość, mutageneza, upośledzenie płodności
18-miesięczne badanie toksyczności na szczurach, przy małej wielokrotności (6-krotnej) maksymalnej zalecanej dawki u ludzi, a nie maksymalnej tolerowanej dawki, nie sugerowało potencjalnego działania rakotwórczego. Nie ma dowodów na rakotwórczy potencjał werapamilu podawanego w diecie szczurów przez dwa lata w dawkach 10, 35 i 120 mg/kg/dobę lub odpowiednio około 1, 3,5 i 12-krotność maksymalnej zalecanej dobowej dawki u ludzi. dawka (480 mg/dobę lub 9,6 mg/kg/dobę).
Werapamil nie wykazywał działania mutagennego w teście Amesa w 5 szczepach testowych w dawce 3 mg na płytkę z aktywacją metaboliczną lub bez.
Badania na samicach szczurów, którym podawano dobowe dawki pokarmowe do 5,5-krotności (55 mg/kg/dobę) maksymalnej zalecanej dawki u ludzi, nie wykazały upośledzenia płodności. Wpływ na płodność mężczyzn nie został określony.
Ciąża
Badania dotyczące reprodukcji przeprowadzono na królikach i szczurach przy dawkach doustnych odpowiednio do 1,5 (15 mg/kg/dobę) i 6 (60 mg/kg/dobę) razy większych od dawki dobowej stosowanej u ludzi i nie wykazały dowodów na działanie teratogenne. Jednakże u szczurów ta wielokrotność dawki ludzkiej była embriobójcza i opóźniła wzrost i rozwój płodu, prawdopodobnie z powodu niekorzystnych skutków matczynych, odzwierciedlonych w zmniejszonych przyrostach masy ciała samic. Wykazano również, że ta doustna dawka powoduje niedociśnienie u szczurów. Nie ma odpowiednich i dobrze kontrolowanych badań u kobiet w ciąży. Ponieważ badania reprodukcji na zwierzętach nie zawsze pozwalają przewidzieć reakcję człowieka, lek ten powinien być stosowany w czasie ciąży tylko wtedy, gdy jest to bezwzględnie konieczne. Werapamil przenika przez barierę łożyskową i można go wykryć we krwi żyły pępowinowej w momencie porodu.
Praca i dostawa
Nie wiadomo, czy zastosowanie werapamilu podczas porodu lub porodu ma natychmiastowy lub opóźniony niekorzystny wpływ na płód, czy też wydłuża czas porodu lub zwiększa potrzebę porodu kleszczowego lub innej interwencji położniczej. Takie niepożądane doświadczenia nie zostały opisane w piśmiennictwie, pomimo długiej historii stosowania werapamilu w Europie w leczeniu sercowych skutków ubocznych agonistów receptorów beta-adrenergicznych stosowanych w leczeniu przedwczesnego porodu.
Matki karmiące
Werapamil przenika do mleka ludzkiego. Ze względu na możliwość wystąpienia działań niepożądanych wywołanych przez werapamil u niemowląt karmionych piersią, należy przerwać karmienie na czas podawania werapamilu.
Zastosowanie pediatryczne
Bezpieczeństwo i skuteczność u pacjentów pediatrycznych nie zostały ustalone.
PRZEDAWKOWAĆ
Wszystkie przypadki przedawkowania werapamilu należy traktować jako poważne i prowadzić obserwację przez co najmniej 48 godzin (zwłaszcza CALAN 120 mg SR), najlepiej pod stałą opieką szpitalną. W przypadku postaci o przedłużonym uwalnianiu mogą wystąpić opóźnione konsekwencje farmakodynamiczne. Wiadomo, że werapamil skraca czas przejścia przez przewód pokarmowy.
Leczenie przedawkowania powinno być wspomagające. Stymulacja beta-adrenergiczna lub pozajelitowe podawanie roztworów wapnia mogą zwiększać przepływ jonów wapnia przez wolny kanał i są skutecznie stosowane w leczeniu celowego przedawkowania werapamilu. W kilku zgłoszonych przypadkach przedawkowanie blokerów kanału wapniowego wiązało się z niedociśnieniem i bradykardią, początkowo oporną na atropinę, ale stającą się bardziej wrażliwą na to leczenie, gdy pacjenci otrzymywali duże dawki (blisko 1 grama/godzinę przez ponad 24 godziny) chlorek wapnia. Werapamilu nie można usunąć za pomocą hemodializy. Klinicznie istotne reakcje hipotensyjne lub blok przedsionkowo-komorowy wysokiego stopnia powinny być leczone odpowiednio lekami wazopresyjnymi lub stymulacją serca. Asystolia powinna być obsługiwana zwykłymi metodami, w tym resuscytacją krążeniowo-oddechową.
PRZECIWWSKAZANIA
Tabletki Verapamil HCl są przeciwwskazane w:
FARMAKOLOGIA KLINICZNA
CALAN 80mg jest inhibitorem napływu jonów wapnia (bloker wolnego kanału lub antagonista jonów wapnia), który wywiera swoje działanie farmakologiczne poprzez modulację napływu wapnia jonowego przez błonę komórkową mięśni gładkich tętnic, a także w komórkach przewodzących i kurczliwych mięśnia sercowego.
Mechanizm akcji
Dusznica
Dokładny mechanizm działania CALAN 40mg jako środka przeciwdławicowego pozostaje do pełnego ustalenia, ale obejmuje następujące dwa mechanizmy:
Nie jest jasne, czy efekt ten odgrywa jakąkolwiek rolę w przypadku klasycznej dławicy wysiłkowej, ale badania tolerancji wysiłku nie wykazały wzrostu maksymalnego produktu tętna wysiłku – ciśnienia, powszechnie akceptowanego miernika wykorzystania tlenu. Sugeruje to, że ogólnie złagodzenie skurczu lub rozszerzenie tętnic wieńcowych nie jest ważnym czynnikiem w klasycznej dławicy piersiowej.
Niemiarowość
Aktywność elektryczna przez węzeł AV zależy w znacznym stopniu od napływu wapnia przez wolny kanał. Zmniejszając napływ wapnia, CALAN 120mg wydłuża efektywny okres refrakcji w węźle AV i spowalnia przewodzenie AV w sposób zależny od szybkości. Ta właściwość odpowiada za zdolność CALAN 240mg do spowolnienia rytmu komór u pacjentów z przewlekłym trzepotaniem przedsionków lub migotaniem przedsionków.
Normalny rytm zatokowy zwykle nie jest zaburzony, ale u pacjentów z zespołem chorej zatoki CALAN może zakłócać generowanie impulsów węzła zatokowego i może wywoływać zatrzymanie zatok lub blok zatokowo-przedsionkowy. Blok przedsionkowo-komorowy może wystąpić u pacjentów bez wcześniej istniejących wad przewodzenia (patrz OSTRZEŻENIA ). CALAN 240mg zmniejsza częstość epizodów napadowego częstoskurczu nadkomorowego.
CALAN 240mg nie zmienia normalnego potencjału czynnościowego przedsionków ani czasu przewodzenia śródkomorowego, ale we obniżonych włóknach przedsionkowych zmniejsza amplitudę, prędkość depolaryzacji i prędkość przewodzenia. CALAN może skrócić efektywny okres refrakcji w kierunku poprzedzającym dodatkowego przewodu obejściowego. U pacjentów z trzepotaniem lub migotaniem przedsionków i współistniejącym dodatkowym szlakiem pk po podaniu werapamilu zgłaszano przyspieszenie rytmu komór i (lub) migotanie komór (patrz OSTRZEŻENIA ).
CALAN ma miejscowe działanie znieczulające, które jest 1,6 razy większe niż prokaina na bazie równomolowej. Nie wiadomo, czy to działanie ma znaczenie przy dawkach stosowanych u człowieka.
Nadciśnienie samoistne
CALAN 120mg wywiera działanie przeciwnadciśnieniowe poprzez zmniejszenie ogólnoustrojowego oporu naczyniowego, zwykle bez ortostatycznych spadków ciśnienia krwi lub odruchowej tachykardii; bradykardia (częstość poniżej 50 uderzeń/min) występuje niezbyt często (1,4%). Podczas ćwiczeń izometrycznych lub dynamicznych CALAN nie zmienia skurczowej czynności serca u pacjentów z prawidłową czynnością komór.
CALAN nie zmienia całkowitego poziomu wapnia w surowicy. Jednak jeden raport sugerował, że poziomy wapnia powyżej normalnego zakresu mogą zmienić działanie terapeutyczne CALAN.
Farmakokinetyka i metabolizm
Ponad 90% podanej doustnie dawki CALAN jest wchłaniane. Ze względu na szybką biotransformację werapamilu podczas pierwszego przejścia przez krążenie wrotne biodostępność waha się od 20% do 35%. Maksymalne stężenie w osoczu osiągane jest w ciągu 1 do 2 godzin po podaniu doustnym. Przewlekłe doustne podawanie 120 mg chlorowodorku werapamilu co 6 godzin skutkowało stężeniem werapamilu w osoczu od 125 do 400 ng/ml, przy czym od czasu do czasu odnotowywano wyższe wartości. Istnieje nieliniowa korelacja między podaną dawką werapamilu a stężeniem werapamilu w osoczu. Nie ustalono związku między stężeniem werapamilu w osoczu a obniżeniem ciśnienia krwi. We wczesnym ustalaniu dawki werapamilu istnieje związek między stężeniem werapamilu w osoczu a wydłużeniem odstępu PR. Jednak podczas przewlekłego podawania związek ten może zniknąć. Średni okres półtrwania w fazie eliminacji w badaniach z pojedynczą dawką wynosił od 2,8 do 7,4 godziny. W tych samych badaniach, po wielokrotnym dawkowaniu, okres półtrwania wzrósł do zakresu od 4,5 do 12,0 godzin (po mniej niż 10 kolejnych dawkach podawanych w odstępie 6 godzin). Okres półtrwania werapamilu może się wydłużyć podczas dostosowywania dawki. Starzenie się może wpływać na farmakokinetykę werapamilu. Okres półtrwania w fazie eliminacji może być wydłużony u osób starszych. U zdrowych mężczyzn doustnie podawany CALAN 240mg ulega intensywnemu metabolizmowi w wątrobie. W osoczu zidentyfikowano dwanaście metabolitów; wszystkie z wyjątkiem norwerapamilu są obecne tylko w śladowych ilościach. Norwerapamil może osiągnąć stężenia w osoczu w stanie stacjonarnym w przybliżeniu równe stężeniom samego werapamilu. Wydaje się, że aktywność sercowo-naczyniowa norwerapamilu wynosi około 20% aktywności werapamilu. Około 70% podanej dawki jest wydalane w postaci metabolitów z moczem, a 16% lub więcej z kałem w ciągu 5 dni. Około 3% do 4% jest wydalane z moczem w postaci niezmienionej. Około 90% wiąże się z białkami osocza. U pacjentów z niewydolnością wątroby metabolizm jest opóźniony, a okres półtrwania w fazie eliminacji wydłużony do 14 do 16 godzin (patrz ŚRODKI OSTROŻNOŚCI ); objętość dystrybucji jest zwiększona, a klirens osoczowy zmniejszony do około 30% normy. Wartości klirensu werapamilu sugerują, że pacjenci z zaburzeniami czynności wątroby mogą osiągnąć terapeutyczne stężenia werapamilu w osoczu po podaniu jednej trzeciej doustnej dawki dobowej wymaganej u pacjentów z prawidłową czynnością wątroby.
Po czterech tygodniach podawania doustnego (120 mg 4xdz) w płynie mózgowo-rdzeniowym odnotowano stężenia werapamilu i norwerapamilu, przy współczynniku podziału szacowanym na 0,06 dla werapamilu i 0,04 dla norwerapamilu.
Hemodynamika i metabolizm mięśnia sercowego
CALAN 120mg zmniejsza obciążenie następcze i kurczliwość mięśnia sercowego. Polepszenie funkcji rozkurczowej lewej komory u pacjentów z idiopatycznym przerostowym podaortalnym zwężeniem (IHSS) oraz z chorobą wieńcową serca obserwowano również podczas leczenia CALAN. U większości pacjentów, w tym z organicznymi chorobami serca, negatywnemu inotropowemu działaniu CALAN 240 mg przeciwdziała się zmniejszenie obciążenia następczego, a wskaźnik sercowy zwykle nie ulega zmniejszeniu. Jednak u pacjentów z ciężką dysfunkcją lewej komory (np. ciśnienie zaklinowania w płucach powyżej 20 mm Hg lub frakcja wyrzutowa mniejsza niż 30%) lub u pacjentów przyjmujących leki blokujące receptory beta-adrenergiczne lub inne leki kardiodepresyjne może wystąpić pogorszenie czynności komór (patrz INTERAKCJE Z LEKAMI ).
Funkcja płuc
CALAN 120mg nie powoduje skurczu oskrzeli, a tym samym nie zaburza funkcji wentylacyjnej.
Farmakologia i/lub toksykologia zwierząt
badaniach toksykologicznych na zwierzętach, werapamil powodował zmiany w soczewkach i/lub szwach w dawce 30 mg/kg/dobę lub większej, oraz szczerą zaćmę przy dawce 62,5 mg/kg/dobę lub większej u psa rasy beagle, ale nie u szczura. U ludzi nie zgłoszono rozwoju zaćmy po werapamilu.
INFORMACJA O PACJENCIE
Brak informacji. Proszę odnieść się do OSTRZEŻENIA oraz ŚRODKI OSTROŻNOŚCI Sekcje.
